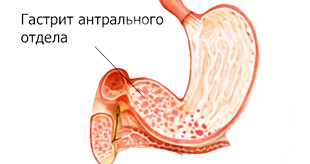
 Воспаление нижнего отдела желудка или антральный гастрит – это заболевание, которое часто вызвано патогенными бактериями Helicobacter pylori. Действие микроорганизмов приводит к подавлению работы желез желудка, травмированию эпителия, что в итоге заканчивается воспалительным процессом.
Воспаление нижнего отдела желудка или антральный гастрит – это заболевание, которое часто вызвано патогенными бактериями Helicobacter pylori. Действие микроорганизмов приводит к подавлению работы желез желудка, травмированию эпителия, что в итоге заканчивается воспалительным процессом.
Механизм развития болезни
Основным возбудителем гастрита является Helicobacter pylori, которая относится к естественным обитателям пищеварительного тракта у 90% людей. Бактерия обитает в слизистой оболочке и отличается повышенной активностью в желудочном соке при уровне кислотности 4-6 единиц.
В процессе жизнедеятельности микроб синтезирует ферменты уреазу и муциназу, которые повышают уровень рН, доводя его до щелочного с образованием аммиака. Энзимы разжижают слизь желудка, снижают защитные свойства, что позволяет бактериям проникать в антральную область (расположена рядом с 12-перстной кишкой) и активно здесь размножаться. В результате нарушается функция переваривания пищи, развивается воспаление.
Заболевание затрагивает пилорическую часть, отвечающую за выработку бикарбонатов и слизь. Развивается болевой синдром из-за повреждения эпителия и появления эритематозного очага. Начальная катаральная форма без лечения перетекает в хроническую. Рекомендовано сразу обращаться к врачам, иначе лечение может затянуться.
Факторы-провокаторы гастрита
Вызвать повышение активности бактерии могут неправильное питание, некоторые заболевания. Причинами развития гастрита становятся:
- злоупотребление алкоголем, никотином;
- сахарный диабет;
- нарушения питания: нерегулярный прием пищи, еда всухомятку, злоупотребление острыми специями;
- хронические холецистит и энтероколит;
- постоянный стресс;
- лечение антибиотиками;
- сбой метаболизма;
- аллергические заболевания;
- инфекционные болезни;
- хронические заболевания почек, системы свертывания крови;
- травмы желудка.
Классификация антрального гастрита
По степени выраженности симптомов выделяют острую и хроническую стадии болезни. В первом случае поражение стенок слизистой желудка носит единичный характер, во втором – чередуются обострения и ремиссии. По типу нарушения и выраженности симптомов выделяют следующие виды гастрита:
1. Катаральный – начальная стадия развития, поражающая небольшие участки верхнего слоя эпителия. Железы, отвечающие за выработку соляной кислоты, работают нормально.
2. Диффузный – слизистая воспалена полностью, появляются сильные боли, тошнота, повышается температура тела. Из-за сбоя переваривания образуются токсины, происходит отравление.
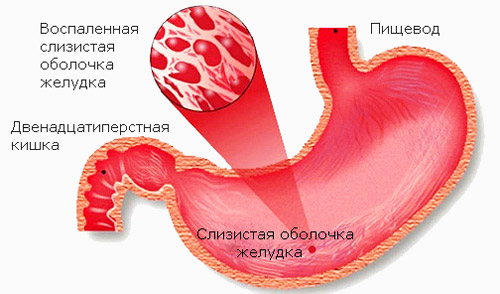
3. Поверхностный – клетки желудка работают в норме, язвы и рубцы не образуются, воспаление затрагивает небольшие участки.
4. Очаговый – боль ощущается в определенных точках (очагах), поражение затрагивает не весь желудок. При этом кислотность выше нормы.
5. Неатрофический – поражает верхний слой желудка, на поверхности слизистой оболочки развиваются рубцы.
6. Рефлюкс-гастрит – сбой работы желудка, при котором переваренная пища забрасывается из двенадцатиперстной кишки в желудок, появляются симптомы интоксикации.
7. Фолликулярный гастрит – редкий тип. При нем бактерии повторно приводят к воспалению слизистой. Лимфоциты борются с инфекцией и заселяются на пораженные области желудка, формируя фолликулы, которые закрывают бикарбонат-синтезирующие железы. Основным симптомом этого вида служит частая несильная боль в животе.
8. Эритематозный тип проявляется на фоне паразитарного заражения, накопления аллергенов. Симптомами являются изжога, тошнота после еды, отсутствие аппетита, диарея, жжение в желудке. Эрозивный тип является следствием поверхностного воспаления. При нем поражаются глубокие слои слизистого эпителия с образованием одиночных или распространенных язв. Признаками являются темный кал и рвота с кровью.
9. При гиперпластическом гастрите слой эпителия в желудке разрастается, образуются полипы. Сложность обнаружения заболевания состоит в отсутствии явных признаков. Зернистый – самый редкий тип, который можно обнаружить только при эндоскопии. Признаками его появления являются образования в форме 0,2-1,1-сантиметровых зерен на желудочной поверхности. Смешанный – сочетание нескольких форм гастрита. Часто комбинируются эрозивный, поверхностный и гиперпластический типы.
Симптомы болезни
Первоначальные этапы развития болезни протекают без явных симптомов. Лишь при развитии воспаления слизистой оболочки обнаруживаются следующие признаки:
- сильные боли в животе, дискомфорт с левой стороны подреберья;
- периодические тошнота со рвотой;
- серый сухой налет на языке;
- тяжесть в желудке, ощущение переполнения;
- диарея;
- спазмы, судороги стенок желудка;
- учащенное сердцебиение;
- потеря аппетита, общая слабость;
- изжога;
- запоры;
- неприятный запах изо рта;
- сонливость после еды.
Осложнения
Если вовремя не начать лечение, симптоматика будет проявляться сильнее. Возможные осложнения:
- желудочные кровотечения;
- бульбит, гастродуоденит – воспаление 12-перстной кишки;
- панкреатит, холецистит, пангастрит;
- стеноз, рубцы на стенках;
- язва желудка;
- дисбактериоз;
- анемия;
- истончение стенок пищеварительных органов;
- подавление функции желез внутренней секреции;
- рак желудка.
Диагностика
При подозрении на развитие антрального гастрита и обнаружении его симптомов необходимо обратиться к терапевту или гастроэнтерологу. Врач изучит анамнез, установит возможные причины и отправит больного на обследования. Для дифференцировки заболевания назначаются:
- рентгенография;
- биопсия – иссечение участка слизистой оболочки желудка и ее дальнейшее изучение;
- фиброгастродуоденоскопия;
- фиброгастроскопия;
- рН-метрия;
- эндоскопия
- магнитно-резонансная или компьютерная томография;
- уреазное тестирование – дыхательный тест;
- ультразвуковое исследование.
Все способы выявляют уплотнение элементов рельефа желудка, спазмы пилоруса (привратника), нарушения перистальтики, проводятся безболезненно или с анестезией. Обнаружить Helicobacter pylori можно экспресс-тестами, антитела к инфекции – ИФА-диагностикой (иммуноферментный анализ). Последние выявляются только через месяц с начала заболевания.
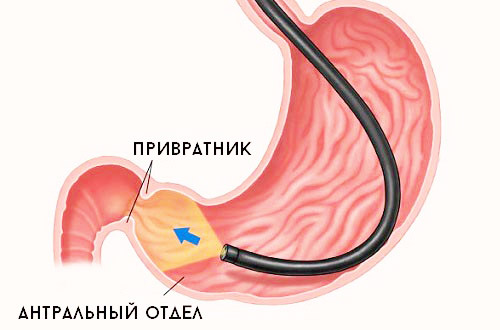
Важно полностью доверить специалисту и не бояться прохождения диагностики. «Глотание лампочки» или «трубки», как говорят в народе ― неприятный процесс, но только он помогает врачу понять, что происходит внутри пищевода и желудка. Без ФГДС не поставить диагноз и не назначить лечение. Если пациент боится, ему дают седативные таблетки.
Как вылечить гастрит
После постановки диагноза, с учетом вида гастрита, кислотности желудочного сока, длительности заболевания и симптомов врачом назначается лечение. Оно включает консервативную терапию, соблюдение диеты и распорядка дня. Только сочетание комплекса лечения поможет избавиться от симптомов, причины гастрита и предотвратить осложнения.
Консервативная терапия
Основными направлениями традиционного лечения антрального гастрита являются: антибиотикотерапия, прием антацидов и регенерирующих слизистую оболочку средств, про- и пребиотиков.
Для подавления активности хеликобактерной инфекции назначаются антибиотики и ингибиторы их жизнедеятельности. Часто это препараты группы тетрациклинов, Метронидазол, висмутсодержащие медикаменты, Кларитромицин, Амоксициллин. Если за 5 дней лечения терапия не устранила основные симптомы, ее пересматривают. Всего курс приема антибиотиков длится 2 недели.
При эрозии слизистой оболочки и высокой кислотности желудочного сока назначаются обволакивающие лекарства для заживления, ингибиторы протонной помпы для нормализации работы желез. Врач может выписать Альмагель, препараты на основе сукральфата, Омепразол, Рабепразол, Солкосерил, Ренни. Для устранения спазмов принимают Но-шпу, Папаверин, Метоклопрамид.
Для восстановления пораженных клеток слизистой оболочки назначают Пентоксил, Метилурацил. При обострении показано применение Де-нола, Мотилака – эти препараты снимают боль, дискомфорт в животе и предупреждают осложнения. Чтобы улучшить пищеварение и работу поджелудочной железы, на время лечения принимают препараты на основе панкреатина – Креон, Фестал, Мезим. Они поддерживают функцию переваривания, снижая нагрузку на весь желудочно-кишечный тракт.
Из физиотерапии применимы ультразвук, гальванизация, модулированный ток. Эти методы помогают быстрее восстановить пораженные клетки слизистой оболочки, нормализовать кислотность желудочного сока. После купирования обострения полезны лечения грязью, минеральной водой. Особенно распространено водолечение. Для его прохождения пациента могут отправить в санатории с термальными источниками.
Для восстановления полноценной функциональности слизистой оболочки используют препараты на основе инозина, облепихового масла. От дисбактериоза помогают пробиотики (Бифидумбактерин, Хилак форте) и пребиотики (на основе инулина). Полезно принимать эти средства и вне болезни, они защищают желудочно-кишечный тракт от патогенных микробов, улучшают пищеварение и предупреждают развитие гнилостных процессов.
Диета при антральном гастрите
Одновременно с лечением пациента переводят на правильное питание – стол №2 по Певзнеру. Это поможет снять нагрузку на воспаленную оболочку, нормализовать пищеварение и ускорить заживление. Правила диеты:
- еда принимается в теплом виде;
- дробное питание – 4-5 раз в сутки небольшими порциями;
- отказ от фастфуда, газированных сладких напитков и воды, грубой клетчатки;
- на завтрак обязательно нужно есть овсяную, манную, вареную перловую, гречневую или рисовую кашу;
- соблюдение водного баланса – 2-3 л в сутки чистой воды;
- разрешены вареная курица, молочные продукты, сладкие ягоды и фрукты;
- под запретом кислые, острые, жареные, копченые, жирные, консервированные блюда.

Примерное меню на день:
- Завтрак – яйцо всмятку, молочная овсяная каша, слабо заваренный чай.
- Обед – постный бульон с макаронами, мясная паровая котлета с вареной морковью, кисель.
- Полдник – отвар шиповника.
- Ужин – отварная нежирная рыба, рис, фруктовое пюре, настой ромашки.
- Перед сном – стакан нежирного кефира.
Такое питание является сбалансированным по пропорциям белков, жиров и углеводов, калорийности. За счет исключения мясных бульонов и жирного мяса желудок не повышает большой нагрузки, кислотность его секрета нормализуется, быстрее заживают язвы.
Народные методы устранения дискомфорта
На начальных стадиях антрального гастрита можно попробовать ускорить заживление слизистой оболочки народными методами. Перед использованием желательно проконсультироваться с врачом, чтобы не вызвать осложнений. Несколько полезных рецептов:
1. Отвар корня лопуха – 1 ч. л. сырья залить 500 мл кипятка, настаивать 12 часов. Принимать по 100 мл в день в теплом виде. Это поможет ускорить заживление язв, устранить боль.
2. Картофельный сок – натереть на мелкой терке молодой картофель, выжать сок. Принимать по 1 ч. л. за полчаса до еды курсом 10 дней. Средство снижает боль, вызванную повышенной кислотностью желудочного сока, нормализует рН.
3. Облепиховое масло – принимать по 1 ч. л. дважды в сутки месячным курсом. За счет его обволакивающих свойств слизистая желудка меньше раздражается, нормализуется пищеварение.
Народные методы не панацея, прибегать к ним надо с осторожностью, иначе есть риск развития осложнений. Лучше использовать аптечные фитопрепараты и сборы, чем самостоятельно заготовленные. Нельзя превышать дозировку приема средств.
Заключение
Для предупреждения развития антрального гастрита нужно правильно питаться, отказаться от спиртного и курения, соблюдать режим дня, избегать эмоционального и физического перенапряжения. Лечение гастрита носит положительный прогноз при условии своевременного обращения к врачу и соблюдении схемы терапии. У большинства пациентов грамотное лечение приводит к полнейшему излечению. Рецидивы при соблюдении питания и образа жизни не возникают.
Антральный гастрит очень часто приводит к дуодениту (воспалению 12-перстной кишки). На слизистой могут образовываться эрозии и язвы. Узнать заболевание можно по типичным симптомам. О них читайте в статье по ссылке здесь.





