 Червеобразный отросток слепой кишки до недавнего времени считался рудиментом (органом, утратившим свое значение в процессе эволюции). Врачи смело удаляли его с целью профилактики острого воспаления и возможных осложнений. Позже было установлено, что отросток важен для сохранения баланса микрофлоры кишечника и защиты его от патогенных микробов, а эра профилактических операций закончилась. Однако хирургическое вмешательство до сих пор считается основным способом лечения аппендицита, поскольку это состояние может угрожать жизни больного.
Червеобразный отросток слепой кишки до недавнего времени считался рудиментом (органом, утратившим свое значение в процессе эволюции). Врачи смело удаляли его с целью профилактики острого воспаления и возможных осложнений. Позже было установлено, что отросток важен для сохранения баланса микрофлоры кишечника и защиты его от патогенных микробов, а эра профилактических операций закончилась. Однако хирургическое вмешательство до сих пор считается основным способом лечения аппендицита, поскольку это состояние может угрожать жизни больного.
- Особенности строения и функций червеобразного отростка
- Суть аппендицита
- Причины развития воспаления
- Симптомы аппендицита
- Специфические симптомы
- Осложнения аппендицита и их симптомы
- Когда нужно вызывать скорую помощь?
- Что будет в больнице
- Все о лечении
- Послеоперационный период
- Возможные осложнения
- Это интересно!
- Что запомнить
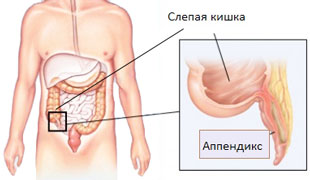
Особенности строения и функций червеобразного отростка
Внизу ободочной кишки справа находится закрытый участок куполообразной формы — это слепая кишка. Немного кнутри и кзади на ней расположен небольшой отросток (намного уже и тоньше) — это и есть аппендикс. Стандартной зоной проекции считается правый нижний квадрант живота, на 4‒5 см ближе к лобку от выступа тазовой кости. В зависимости от роста, телосложения и анатомических особенностей человека, его аппендикс может находиться и в других местах:
- внизу брюшной полости, ближе к матке, мочевому пузырю и прямой кишке;
- позади слепой кишки (при длинной брыжейке и развороте отростка);
- в области печени, желудка (такое бывает при недоразвитости ободочной кишки);
- слева (при «зеркальном» положении внутренних органов).
Отросток имеет червеобразную форму, его диаметр не превышает 1 см, длина варьируется от 5 до 30 см (в среднем составляет 7‒9 см). Стенки состоят из лимфоидной ткани, которая формируется примерно к 2 неделе с момента рождения человека. Также аппендикс имеет слабо развитую мышечную и серозную оболочки, фиксируется отростком брюшины и питается через кровеносные сосуды, которые проходят через нее.
Аппендикс служит своеобразным резервуаром полезных бактерий. Именно отсюда они заново колонизируют толстый кишечник при неблагоприятных условиях. За счет червеобразного отростка флора может восстанавливаться без пробиотиков и других лекарств после применения антибактериальных средств и кишечных инфекций. Клетки органа вырабатывают слизь, которая обеспечивает регулярную его очистку изнутри.
Суть аппендицита
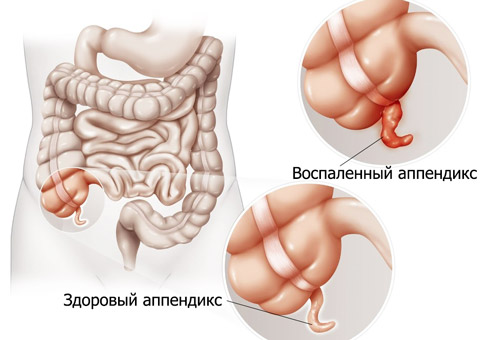
Состояние относится к острым, требующим скорой хирургической помощи. Воспаление червеобразного отростка начинается с его слизистого слоя. Затем в процесс вовлекаются глубинные структуры. Провокаторами патологического состояния считаются болезнетворные микроорганизмы и нарушения трофики.
Воспаление аппендикса сопровождается отечностью его тканей. Из-за этого просвет сужается или полностью перекрывается, что дает начало гнойно-некротическим изменениям. Аппендицит может закончиться летально, если больной не получит помощи своевременно. Некоторые факты о заболевании:
- воспаление червеобразного отростка развивается примерно у 7‒12% населения экономически развитых стран и гораздо реже (до 2%) у жителей государств «третьего мира»;
- до 80% экстренных операций выполняются по поводу аппендицита;
- большая часть пациентов младше 33 лет;
- среди госпитализированных людей доли мужчин и женщин равны;
- состояние почти не встречается среди детей младше 5 лет и пожилых лиц старше 60 лет.
По особенностям патологических изменений в структуре аппендикса выделяют различные стадии его воспаления (соответствующие формам аппендицита):
- Катаральная. Начальный этап развития патологии, занимает около 6 часов. Характеризуется отечностью и утолщением стенок отростка, перекрытием его просвета, активным выделением слизи. Изменения обратимы, если отток содержимого восстанавливается. В таком случае возможна хронизация патологии.
- Флегмонозная. Длится около суток после предыдущей стадии. Сопровождается активностью патогенной микрофлоры, образованием и выделением гноя. Приводит к растяжению стенок органа. Изменения затрагивают внутренние слои отростка.
- Гангренозная. Длится до 3 суток. Сопровождается распространением гнойного процесса на глубинные структуры аппендикса, гнойным расплавлением его стенок. Возможен некроз тканей. При отмирании нервных окончаний ослабевают симптомы воспаления, но нарастают признаки общей интоксикации организма.
- Перфоративная. Наступает после предыдущей стадии в связи с образованием отверстия в стенке отростка. Гной, слизь и некротизированные ткани вытекают в брюшную полость, провоцируют септический и воспалительный процессы. Интоксикация усугубляется, что сопровождается сбоями в работе различных систем органов (от почек, до головного мозга).
Форму аппендицита можно точно установить только после операции или лапароскопического обследования. Она имеет значение только для хирурга, поскольку определяет его действия в процессе вмешательства (при перфоративной и гангренозной формах необходима тщательная ревизия слепой кишки и брюшной полости).
Причины развития воспаления
Механизм развития аппендицита не изучен на 100%. Среди существующих теорий основное место занимает инфекционная. Согласно ей, воспалительные изменения вызывают сами «жители» отростка, когда смещается баланс между полезными и болезнетворными микроорганизмами. В норме этот процесс контролирует иммунитет. Однако при снижении защитных функций стенок аппендикса вероятны сбои. Спровоцировать дисбиоз могут:
- Нарушения перистальтики кишечника. Например, склонность к запорам, употребление недостаточного количества клетчатки, воды, снижение сократительной активности из-за индивидуальных особенностей, приема лекарств. В таком случае возможно образование каловых камней, которые способны попадать в аппендикс, перекрывать его просвет.
- Нарушения кровообращения. При недостаточном поступлении кислорода наблюдается ишемия тканей и снижение функции местного иммунитета. Подобные ситуации возникают на фоне заболеваний сосудов, образования тромбов, при сахарном диабете.
- Гиперактивность защитных клеток. Такое возможно при аллергических и аутоиммунных реакциях. Наблюдается увеличение лимфатических структур с последующим перекрытием просвета червеобразного отростка и присоединением инфекции.
Кроме того, закупорить аппендикс может инородный предмет (случайно проглоченный, например). Воспаление также вызывает употребление раздражающих веществ (алкоголя, химических вкусовых и ароматических добавок, консервантов, стабилизаторов). Эта теория популярна среди медиков в развитых странах. Главной причиной воспалительных процессов в кишечнике они считают преобладание в рационе полуфабрикатов и фастфуда.
Симптомы аппендицита
О начале воспалительного процесса говорит болевой синдром. Преимущественная часть пациентов не могут точно описать место локализации дискомфорта. Именно поэтому вне зависимости от положения неприятных ощущений врачи в первую очередь подозревают аппендицит у людей, которым не была проведена операция по его удалению. Как правило, человека беспокоит весь живот, центральные и нижние области слева. Уже в это время полностью исчезает аппетит.
Спустя 1‒2 часа боль мигрирует и сосредотачивается около пупка. В это время она усиливается, обостряется во время изменения положения тела, резких движений, кашля, чихания. Передвижение становится для пациента затруднительными. Уже через 3‒4 часа болеть начинает именно в зоне проекции червеобразного отростка (справа внизу живота). Ощущения колющие, ноющие, реже схваткообразные.
По мере нарастания патологического процесса дискомфорт становятся жгучим, давящим, режущим, беспокоит больного постоянно. Если аппендикс расположен в другом месте, дискомфорт сосредотачивается именно там (в области правого подреберья, внизу живота, по центру). В основе неприятных ощущений лежит раздражение рецепторов аппендикса во время его смещения или напряжения близлежащих мышц.
Когда пациенту удается описать характер и локализацию боли, зачастую проявляются другие симптомы аппендицита:
- тошнота, рвота (мутит человека постоянно, в пиковый момент боли возникает рефлекторная рвота, как правило 1‒2 эпизода, которая не приносит облегчения);
- нарушения стула (у 50% пациентов возникает запор, отмечается вздутие, у другой половины наблюдается понос);
- другие нарушения (в начале развития аппендицита общее состояние удовлетворительно, по мере нарастания боли появляется вялость, сонливость, апатия);
- повышение температуры тела (при развитии катаральной стадии показатели редко поднимаются выше 37,5 °С, при гнойных процессах — более 38,5 °С, при перфорации отростка достигают 39‒40 °С);
- изменение цвета кожных покровов (они бледнеют);
- налет на языке (белый, желтоватый, сероватый);
- может быть гнилостный запах изо рта.
Обострения хронического аппендицита проявляют себя аналогичным образом. Отличия заключаются в меньшей выраженности симптомов и их способности спонтанно исчезать. Однако вялотекущее воспаление в любой момент может привести к гнойно-некротическим изменениям в структуре отростка, что потребует хирургической помощи.
Специфические симптомы
В диагностике аппендицита врачи руководствуются не только жалобами больного и объективными признаками, выявленными во время осмотра. По специальным пробам они опровергают или подтверждают факт воспаления червеобразного отростка. К специфическим относят такие симптомы:
- Щеткина-Блюмберга. Больной лежит на спине. Врач постепенно надавливает на область проекции отростка, резко отпускает живот. Во это время дискомфорт в правой подвздошной области усиливается.
- Кохера. Базируется на сведениях, полученных от больного. Факт миграции неприятных ощущений из района пупка в нижний правый квадрант живота должен натолкнуть на мысль об аппендиците.
- Бартомье-Михельсона. Человек лежит на левом боку, врач надавливает пальцами на подвздошную область справа. При этом боль усиливается.
- Раздольского. Пациент лежит на спине, врач слегка постукивает пальцами по передней брюшной стенке, что провоцирует дискомфорт.
- Ситковского. При попытках лечь на левый бок, боль справа усиливается.
- Воскресенского. Врач оттягивает футболку пациента вниз, сверху нее плавно проводит рукой по направлению вправо, останавливается в подвздошной области. В момент прекращения движения руки пациент испытывает боль.
- Волковича. При наклоне в левую сторону усиливается боль справа.
- Иванова. Врач сравнивает расстояние между пупком, правым и левым краями тазовой кости. Справа оно оказывается меньше.
Также хирург может определить состояние аппендикса по уровню напряжения передней брюшной стенки. Осмотр начинается с плавного надавливания пальцами с обеих сторон. Продвигаясь в центр, врач отмечает большее сопротивление справа.
Осложнения аппендицита и их симптомы
Поражение червеобразного отростка чревато неблагоприятными последствиями. Наименее опасным считается возникновение периаппендикулярного инфильтрата. Это плотное образование, окружающее аппендикс. Оно состоит из фиброзных волокон и сосудов, появляется в результате длительного течения слабого воспалительного процесса в отростке. Наиболее часто сопутствует хроническому аппендициту. На инфильтрат могут указывать ноющие и давящие боли в правом нижнем квадранте живота, округлое образование при пальпации. Осложнение утяжеляет ход операции по удалению аппендикса, провоцирует образование спаек.
Опасным последствием аппендицита считается пилефлебит. Это воспалительно-инфекционное поражение воротной вены. Сопровождающееся ее тромбозом, нарушением трофики печени, септическим поражением тканей, появлением абсцессов. Симптомы состояния неспецифичны, включают боли в животе, слабость, желтуху, тошноту и рвоту.

Самым грозным осложнением аппендицита выступает перитонит. Воспаление брюшной полости развивается при перфорации стенок отростка и заражении тканей патогенной флорой. При этом наблюдаются симптомы острой интоксикации организма (тошнота, рвота, высокая температура, тахикардия, снижение артериального давления, обезвоживание). Характерным признаком осложнения служит усиление болезненных ощущений в животе после их временного стихания. При этом наблюдается доскообразное напряжение передней брюшной стенки. Перитонит ведет к формированию внутренних абсцессов, сепсису, полиорганной недостаточности и смерти.
Когда нужно вызывать скорую помощь?
Поскольку аппендицит относится к острым хирургическим состояниям, пациенту требуется безотлагательная помощь. Врачи уделяют огромное внимание ранней диагностике патологии, ведь каждый час ее развития приближает больного к осложнениям. По этой причине показаниями для операции считается совпадение жалоб больного, объективных и специфических симптомов аппендицита. Окончательный диагноз устанавливается в ходе хирургического вмешательства. Согласно клинической статистике, только около 1% вмешательств заканчивается выявлением не воспаленного червеобразного отростка.
Поводами для вызова неотложной помощи можно считать наличие болей в животе на протяжении нескольких часов, которые не ослабевают с течением времени и мигрируют в правую сторону. Если у пациента появляется тошнота и рвота, повышается температура, нужно доставить его в клинику как можно быстрее.
Что будет в больнице
Если у человека есть симптомы «острого живота», ему требуется консультация хирурга. Врач опрашивает пациента. Значение имеют следующие сведения:
- когда появилась боль;
- характер и локализация неприятных ощущений;
- наличие тошноты, рвоты, температуры, нарушений стула;
- другие жалобы.
Осмотр заключается в оценке состояния слизистых оболочек, напряжения брюшной стенки. Врач проводит пальпаторное обследование для выявления специфических признаков аппендицита. Если диагноз не вызывает сомнений, начинается подготовка к операции. Когда симптомы имеют сходство с почечной и кишечной коликой, язвой желудка, панкреатитом или холециститом, назначают дообследование с целью дифференциации заболеваний. Оно может включать:
- общий анализ крови (подтверждает наличие и интенсивность воспалительного процесса в организме);
- исследование мочи (отражает состояние выделительной системы, способно указать нетипичное положение отростка);
- рентгеноскопия (осматривают брюшную полость, может быть выявлен каловый камень в аппендиксе, перфорация, признаки прободной язвы и других заболеваний);
- УЗИ (проводят беременным, детям, старикам, определяется деформированный отросток с утолщенными стенками);
- компьютерная томография (с помощью метода отличают аппендицит от других патологий, выявляют свищи, абсцессы).
Основное правило, которым руководствуются врачи — это необходимость проведения операции при подозрениях на аппендицит в течение первого часа после госпитализации пациента. Как правило, для точной постановки диагноза достаточно опроса и осмотра, проведения 1‒2 диагностических процедур.
Все о лечении
Несмотря на популярность в Европе практики лечения аппендицита антибиотиками, в РФ и других странах СНГ предпочтительным способом считается хирургическое вмешательство. Операция подразумевает удаление червеобразного отростка и называется аппендэктомией. В большинстве случаев ее проводят под общим наркозом.
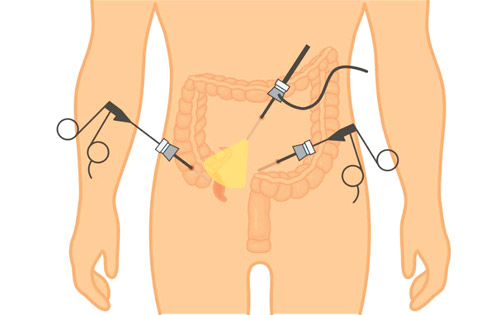
Вмешательство может проводиться открытым способом (через разрез или лапаротомным доступом). Эта техника имеет преимущества, если требуется ревизия брюшной полости, есть подозрения на осложнения. При необходимости после удаления отростка врач устанавливает дренажную трубку для вывода экссудата.
В последнее время набирают популярность лапароскопические операции по удалению аппендикса. Их проводят только в клиниках, где есть специальное оборудование и обученный персонал, по отдельным показаниями. Предпосылками для лапароскопии считаются:
- наличие у врача сомнений относительно поставленного диагноза при наблюдении за пациентов в течение некоторого времени;
- схожесть проявлений с симптомами гинекологических проблем;
- избыточный вес у больного (в таком случае открытые раны долго заживают, есть риск осложнений);
- сахарный диабет у пациента.
Возможность провести операцию с помощью лапароскопии есть для 70% больных. В некоторых случаях начинают малоинвазивное вмешательство, но при выявлении осложнений, признаков гнойного расплавления тканей, переходят к лапаротомному доступу.
Для преимущественного количества больных аппендэктомия имеет благоприятный прогноз. Особой осторожности требует оперирование пожилых пациентов, маленьких детей, больных с другими патологиями (сердца, печени, почек, сосудов).
Послеоперационный период
В первые 12 часов после проведения аппендэктомии человеку нельзя есть и пить. В это время нужен постельный режим. На следующий день разрешается употребление воды, легкоусвояемых блюд. В этот же день больному разрешают вставать и прогуливаться по палате. Ранняя активизация ускоряет процесс восстановления, предупреждает формирование спаек, запускает перистальтику кишечника.
Ближе к вечеру пациенту проводят первую перевязку — обрабатывают швы, вводят специальный раствор через дренажную трубку (если она была установлена). В первые несколько дней после операции могут колоть обезболивающие средства и антибиотики (дозы и сроки курса определяет лечащий врач).
Дренаж удаляют на 3‒4 день (просто извлекают трубку, обрабатывают рану). Выписывают больного на 6‒7 день. Примерно на 9‒10 день снимают швы.
В зависимости от типа операции и состояния больного определяются сроки восстановительного периода (1‒2 месяца). До полного заживления раны необходимо обрабатывать шов, носить бандаж, избегать любых физических нагрузок (особенно, натуживания и подъема грузов). После заживления раны разрешается купание в ванной, легкие физические нагрузки (езда на велосипеде, плавание, подъем предметов до 3 кг весом).
Возможные осложнения
Неблагоприятными последствиями операции может быть спаечный процесс в брюшной полости, формирование абсцессов, внутреннее кровотечение, кишечная непроходимость, инфицирование и нагноение раны, расхождение швов. Предотвратить их поможет четкое следование рекомендациям врача.
Это интересно!
Ученые финского университета Турку опубликовали результаты безоперационного лечения аппендицита. В опыте приняли участие 300 пациентов, которые согласились принимать медикаменты из группы антибиотиков, вместо того чтобы лечь «под нож» хирурга.
Аналогичные исследования проводились и раньше. Однако ученые сомневались в их целесообразности. Были предположения, что медикаментозное устранение воспаления аппендикса делает его хроническим и провоцирует появление инфильтрата, что утяжеляет последующее хирургическое вмешательство.
Финны лечили своих больных в стационаре, чтобы обеспечить полный контроль за развитием патологии. Три дня им вводили антибиотики внутривенно, затем назначали таблетки. Почти у 100% пациентов воспалительный процесс был купирован, но все же трети участникам потребовалась операция. При ее проведении осложнений не возникло. Это говорит о возможности медикаментозной терапии аппендицита и сохранении червеобразного отростка при условии врачебного контроля за процессом.
Что запомнить
Аппендицит — это заболевание, требующее хирургической помощи. Чтобы не допустить неблагоприятных последствий важно:
- обращаться в больницу при первых подозрительных симптомах;
- не принимать никаких лекарств до консультации с врачом;
- не заниматься самолечением с помощью народных средств;
- срочно вызвать скорую помощь, если появились признаки интоксикации;
- не отказываться от операции;
- тщательно соблюдать указания врача после проведения вмешательства.
Чтобы предотвратить аппендицит, нужно рационально питаться (регулярно и сбалансированно), вовремя лечить инфекционные заболевания, избегать запоров.
Иногда острая форма аппендицита переходит в хроническую. При этом человека периодически беспокоят боли в правой части живота, иногда такие острые, что приходится госпитализироваться. О том, как диагностировать хронический аппендицит и какие существуют методы его лечения, читайте в статье по ссылке.





