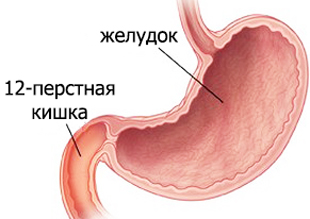
 Название заболевания отражает его суть – дуоденит – это воспаление 12-перстной кишки (ДПК). Патология встречается примерно у трети взрослого населения, составляет треть от всех диагностированных расстройств ЖКТ, чаще поражает мужчин работоспособного возраста. Изолированный дуоденит – редкое явление. Гораздо чаще болезнь сочетается с другими патологиями органов пищеварения (гастритом, энтеритом, холециститом, панкреатитом).
Название заболевания отражает его суть – дуоденит – это воспаление 12-перстной кишки (ДПК). Патология встречается примерно у трети взрослого населения, составляет треть от всех диагностированных расстройств ЖКТ, чаще поражает мужчин работоспособного возраста. Изолированный дуоденит – редкое явление. Гораздо чаще болезнь сочетается с другими патологиями органов пищеварения (гастритом, энтеритом, холециститом, панкреатитом).
Суть заболевания
Дуоденит развивается при нарушении баланса между факторами, раздражающими слизистую ДПК и защитными процессами. К последним относят способность тонкого кишечника своевременно очищаться от раздражающего содержимого и активную регенерацию слизистой после взаимодействия с повреждающими агентами.
При дуодените нарушается функционирование ДПК – изменяется ее перистальтика, выработка специфических ферментов и гормонов, из-за чего страдает весь желудочно-кишечный тракт. При прогрессировании патологических процессов происходит перестройка клеток и желез эпителия, нарастают дегенеративно-дистрофические изменения, что ведет к органическим нарушениям в структуре слизистой.
В большинстве случаев дуоденит манифестирует в острой форме. Однако из-за тесной связи ДПК с другими органами пищеварения (как промежуточного отдела ЖКТ) патология в 94% случаев переходит в хроническую форму и беспокоит больных продолжительное время.
В настоящее время обнаружена тесная взаимосвязь дуоденита с прогрессированием хеликобактериоза – носительства бактерии Хеликобактер пилори. При отсутствии лечения дуоденит ведет к метаплазии клеток кишечника, образованию язв, опухолей и тяжелым нарушениями пищеварения и работы всего организма.
Что вызывает дуоденит?
В большинстве случаев дуоденит выступает следствием функциональных нарушений в работе ЖКТ. Они провоцируют дуоденостаз – застой пищевого комка в районе ДПК, что означает чрезмерно продолжительное раздражение стенок тонкого кишечника кислотами и ферментами. Состояние может сопровождаться спазмами и ретроградным забросом содержимого ДПК в желудок.
Дуоденит может быть следствием внешнего влияния или внутренних факторов. В первом случае виноваты погрешности в питании. Злоупотребление тяжелой, жирной, горячей, острой, кислой, соленой пищей, употребление алкоголя, кофе. Такие факторы приводят к химическому, термическому и механическому раздражению слизистых ЖКТ, повышению концентрации желудочного сока и чрезмерному раздражению слизистой 12-перстной кишки.
В ряде случаев дуоденит провоцируют пищевые отравления и инфицирования паразитами. ДПК чувствительна к Хеликобактер пилори, стафилококкам, клостридиям, энтерококкам. Эпителий кишки раздражают продукты жизнедеятельности бактерий. В редких случаях воспалительный процесс распространяется на 12-перстную кишку из толстого кишечника (при болезни Крона). Кроме того, дуоденит могут вызвать простейшие и глисты.
Дуоденит часто сопровождает гастрит и язвенную болезнь желудка, воспаление желчного пузыря, поджелудочной железы. Это связано со взаимным влиянием органов ЖКТ на близлежащие структуры. Изменение концентрации желчных кислот и пищеварительных ферментов негативно сказывается на процессе пищеварения, провоцирует застои в ДПК и рост бактерий.
Под действием всех перечисленных выше факторов изменяется эпителий 12-перстной кишки, нарушается его кровоснабжение, изменяются обменные процессы. Это и есть дистрофия, провоцирующая разрушение и перерождение эпителиальных клеток, что сопровождается изменениями воспалительного характера.
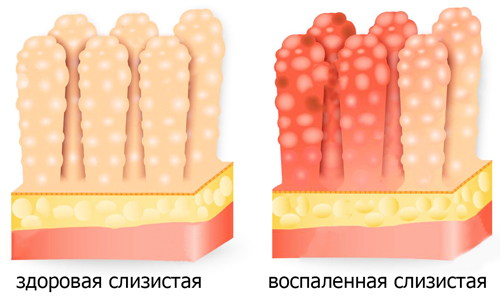
Симптоматика дуоденита
Патология может проявляться острыми симптомами, но на протяжении небольшого отрезка времени (до 1 месяца). В таком случае говорят об остром дуодените. Наибольший дискомфорт больные испытывают на фоне голода, а также спустя 1,5-2 часа после еды. Симптомы заболевания:
- резкие боли в области живота (выше пупка, в подложечной области);
- астенический синдром (слабость, быстрая утомляемость, апатия);
- тошнота;
- чувство тяжести после еды;
- рвота с примесями желчи;
- диарея;
- урчание в животе;
- лихорадка;
- метеоризм;
- отрыжка с неприятным запахом;
- изжога;
- белый налет на языке;
- привкус кислого во рту.
При адекватном и своевременном лечении патологические изменения в просвете кишечника обратимы. Симптомы идут на спад в течение 7-10 дней, а работа ЖКТ постепенно восстанавливается.
Хронический дуоденит характеризуется слабовыраженной симптоматикой. Неприятные ощущения беспокоят больного продолжительное время, сменяются временным улучшением состояния. Симптомы зависят от локализации и интенсивности воспалительного процесса. Ориентируясь на них, выделяют несколько клинических форм хронического дуоденита:
- язвенноподобная – сопровождается резкими спазмами в животе и режущими болями натощак, в ночное время;
- холецистоподобная – боли локализуются в области правого подреберья, реже переходят в опоясывающие, чаще возникают после еды, нередко у больного развивается желтуха (пожелтение склер и кожи, обесцвечивание кала);
- гастритоподобная – сопровождается ноющими и тянущими болями натощак или через некоторое время после трапезы, изжогой, отрыжкой кислым и рефлюксом;
- панкреатитоподобная – вызывает резкие опоясывающие боли вверху живота, иррадиирующие в спину, сопровождается выраженными нарушениями пищеварения, метеоризмом, расстройством стула.
Всех больных с хроническим дуоденитом периодически беспокоит метеоризм, чувство тяжести в животе, ощущения распирания, горький привкус во рту, тошнота. Определяется умеренное напряжение передней брюшной стенки. Длительные задержки пищевого комка в ДПК приводят к возникновению резких, скручивающих или колющих болей в животе. Температура тела находится в пределах нормы или повышается до субфебрильных значений в периоды обострения.
При длительном течении заболевания усиливается астеновегетативный синдром, связанный с нарушениями в работе нервной системы. Больных беспокоит слабость, тремор конечностей, головокружение, потливость. Чаще всего такие симптомы возникают у больных молодого возраста (до 35 лет).
Хронический дуоденит ведет к необратимым изменениям в структуре ДПК, что влечет за собой сбои в работе пищеварительного тракта и других органолептических систем. Отсюда вариативность симптомов патологии.
К кому обратиться?
Лечением больных с дуоденитом занимается врач общего профиля (терапевт) и гастроэнтеролог. Специалист заподозрит болезнь на основании жалоб больного, сведений анамнеза и результатов осмотра. Для уточнения диагноза будет назначено комплексное обследование:
- биохимия и общий анализ крови – дают сведения об интенсивности воспалительного процесса, всасывающей способности кишечника, активности ферментов и концентрации билирубина в крови;
- анализ кала – отражает качество переваривания пищи, наличие воспаления в толстом кишечнике, необходим для выявления инфекций;
- анализ мочи – отражает состояние почек, патологии которых могут сопутствовать дуодениту;
- гастродуоденоскопию – эндоскопическое обследование желудка и 12-перстной кишки, дает объективную информацию о характере и степени изменений в эпителиальной ткани, может сочетаться с биопсией, измерением pH, давления в просвете тонкого кишечника;
- обследование на хеликобактерную инфекцию (анализ крови, кала или дыхательные тесты);
- УЗИ органов брюшной полости – помогают определить сопутствующие патологии.
При невозможности проведения эндоскопической диагностики назначают рентгенографическое обследование с применением контрастных веществ. С их помощью сложнее визуализировать характер изменений в стенках ДПК. Зато методика позволяет обнаружить эрозии, воспаление различной степени (по интенсивности оседания контраста в поврежденных зонах).
Разновидности дуоденита
Воспаление 12-перстной кишки может быть острым и хроническим, первичным (при травмировании инородными телами, злоупотреблении вредной пищей, инфекциях) или вторичным (воспаление на фоне заболеваний других органов ЖКТ). По месту локализации воспалительных изменений выделяют дуоденит:
- локальный (очаговый) – повреждены отдельные участки слизистой диаметром до 2 см;
- диффузный (тотальный) – воспалена вся 12-перстная кишка;
- бульбарный (проксимальный) – воспаление локализуется в примыкающей к желудку части ДПК;
- постбульбарный – воспаление сосредоточено ниже проксимального отдела;
- дистальный – изменения затрагивают нижнюю часть ДПК.
В зависимости от степени воспалительных изменений дуоденит бывает поверхностным (затронут только эпителий ДПК), интерстициальным – поражена вся толща кишечной стенки, атрофическим – прогрессируют дегенеративно-дистрофические процессы, а стенки тонкого кишечника истончаются с деградацией желез 12-перстной кишки.
Существует классификация дуоденита по данным эндоскопической диагностики. В зависимости от изменений слизистой ДПК, выделяют:
- эритематозный тип – слизистая отечная, покрыта красными пятнами разных размеров;
- геморрагический – выраженная гиперемия оболочек, с небольшими кровоизлияниями;
- атрофический – слизистая истонченная, ворсины сглажены;
- эрозивный – на поверхности оболочек присутствуют единичные или множественные изъязвления;
- узелковый – на эпителии определяются наросты на толстой светлой ножке.
После эндоскопической диагностики можно определить степень воспаления стенок 12-перстной кишки, для этого существует отдельная классификация:
- воспаление первой степени (умеренно выраженное) – слизистая неравномерно отечна, покрыта красными пятнами и слизистыми наложениями;
- воспаление второй степени (выраженное) – отеки по всей протяженности слизистой, крупные плотные складки, яркие красные пятна воспаления, локальные кровоизлияния (даже при касании прибором), клейкая слизь на поверхности;
- воспаление третей степени (резко выраженное) – слизистая отечна и гиперемирована полностью, наблюдаются крупные кровоизлияния, чувствительность при касании прибором, множественные эрозии.
При фиброгастродуоденоскопии можно определить наличие метаплазии кишечного эпителия в желудочный. Пробу проводят метиленовым синим. Метаплазированные участки не окрашиваются. Выделяют флегмонозный дуоденит, туберкулезный, аутоиммунный, при болезни Крона и другие специфические формы.
Существует еще несколько вариантов классификации: по сочетанию с другими патологиями ЖКТ, степени атрофии слизистых, цитологическим данным. Единой классификации дуоденита для применения в общеклинической практике не существует (из-за вариативности проявлений заболевания и характера изменения слизистых оболочек).
Все о лечении дуоденита
Терапия заболевания зависит от его природы и причин, характера изменений слизистых оболочек, наличия сопутствующих заболеваний. Лечение должен назначить гастроэнтеролог. Самостоятельная постановка диагноза и самолечение недопустимы. Такой подход может привести к внутренним кровотечениям, язвам и раку 12-перстной кишки.
При вторичном дуодените лечение заключается в терапии основного заболевания. Нормализация работы других отделов ЖКТ ведет к восстановлению защитно-репаративных процессов в ДПК и восстановлению ее функциональной активности. В некоторых случаях требуется операция (чаще при механической непроходимости). Показаниями для хирургического лечения выступают:
- похудение на фоне упорного болевого и диспептического синдромов;
- тяжелые проявления дуоденогастрального рефлюкса;
- распространение воспалительных процессов на другие органы ЖКТ (несмотря на лечение);
- флегмонозная форма дуоденита.
Лечение дуоденита должно быть комплексным, включать медикаментозную терапию, диету, изменение образа жизни. В противном случае повышается риск осложнений. Терапия острого и хронического дуоденитов отличается.
Медикаментозное лечение
Включает применение спазмолитиков, обволакивающих и антацидных препаратов, стимуляторов моторики, антибиотиков и противомикробных средств. В схему лечения может входить целая группа медикаментов. В таком случае следует соблюдать назначенные врачом дозировки и режим приема. В комплексной медикаментозной терапии дуоденита назначают:
- спазмолитики – для устранения болей, дуоденоспазма, в качестве симптоматической терапии до облегчения симптоматики (Дротаверин, Гиосциамин);
- средства для перистальтики – для восстановления моторики ЖКТ, устранения тошноты, рефлюкса (Домперидон, Итоприда гидрохлорид);
- антисекреторные препараты – блокаторы протонного насоса и Н2-гистаминовых рецепторов, для снижения секреции соляной кислоты и уменьшения раздражения 12-перстной кишки желудочным соком, в комплексной терапии хеликобактериоза (Омепразол, Пантопразол, Ранитидин);
- антибиотики – для устранения инфекций, в том числе Хеликобактер пилори, простейших (Кларитромицин, Амоксициллин, Метронидазол и др.);
- ферментные препараты – для снятия нагрузки с поджелудочной железы и нормализации переваривания пищи (Панкреатин, Креон, Пангрол);
- обволакивающие средства – для регенерации слизистых, уменьшения воспаления путем защиты от кислоты и ферментов (Фосфалюгель, препараты висмута).
Также в составе комплексной терапии могут назначать антацидные средства (для устранения изжоги), препараты против тошноты (Метоклопрамид, Церукал), противодиарейные лекарства. Режимы применения наиболее популярных медикаментов представлены в таблице ниже.
Таблица – Перечень и рекомендации по применению лекарств при дуодените
| Группа препаратов | Название | Способ применения |
| Спазмолитики | Но-Шпа | По 1 таблетке 3 раза в день, на протяжении 5-7 дней |
| Бускопан | По 1 таблетке 3 раза в день, на протяжении 5-7 дней | |
| Антисекреторные средства | Омепразол 20 мг | По 1 капсуле 2 раза в день, натощак 10-14 дней (при необходимости дольше) |
| Ранитидин 150 мг | По 1 таблетке 2 раза в день, до еды, курсом 10-14 дней | |
| Обволакивающие препараты | Фосфалюгель | По 1 пакету 2-3 раза в день, через 1-1,5 часа после еды, 5-7 дней |
| Де-Нол | По 1 таблетке 4 раза в день или по 2 таблетки 2 раза в день, курсом 14-28 дней | |
| Стимуляторы перистальтики | Мотилиум | По 1 таблетке 3 раза в день, 5-7 дней |
| Ганатон | По 1 таблетке 3 раза в день, 5-7 дней | |
| Противорвотные | Церукал | По 1 таблетке 2-3 раза в день, за полчаса до еды, до 5 дней |
| Антациды | Маалокс | По 10-15 мл суспензии или по 1 таблетке 2-3 раза в день, до устранения изжоги |
| Гевискон | По 10-15 мл суспензии или по 1 таблетке 2-3 раза в день, до облегчения симптомов | |
| Противоглистные | Вормил | По 1 таблетке однократно, повтор через 2 недели По 1 таблетке 1 раз в день, 5 дней (при лямблиозе) |
| Антипротозойные | Метронидазол | По 500 мг 3 раза в день 7 дней или по 750 мг однократно, 5 дней подряд (при лямблиозе) |
| Противодиарейные | Лоперамид | По 1-2 таблетке 3 раза в день, не дольше 5 дней |
Лечение хеликобактерной инфекции
Дуоденит, сочетанный с гастритом и метапластическими процессами в 12-перстной кишке, чаще всего спровоцирован бактериями Хеликобактер пилори. Этот микроорганизм уникален своей способностью выживать в кислой среде желудка, провоцировать рефлекторное повышение кислотности желудочного сока, нарушать целостность слизистых оболочек органа. В условиях повышенной концентрации соляной кислоты пищевой комок не успевает своевременно ощелачивается, поступает в ДПК и раздражает ее стенки. Со временем это перетекает в воспалительный процесс, а эпителиальные клетки тонкой кишки перерождаются в желудочные, что дополнительно стимулирует воспаление и функциональные нарушения всего пищеварительного тракта.

Для подавления инфекции назначают антисекреторные препараты (снижают кислотность и позволяют антибиотикам полноценно подействовать), антибиотики (сочетание 2 разных веществ для профилактики резистентности Хеликобактер), а также гастропротекторные средства для восстановления слизистых оболочек. Наиболее популярные схемы терапии представлены в таблице ниже.
Таблица – Схемы лечения дуоденита, сопряженного с хеликобактерной инфекцией
| Лечение первой линии | Вторая линия | При устойчивости инфекции |
|
|
|
Диетотерапия
В комплексной терапии дуоденита в обязательном порядке применяется диета. Особенно важна она для лечения детей. В комплексе с медикаментами диета снимает нагрузку с органов ЖКТ, снижает секрецию кислоты и ферментов, содействует восстановлению слизистых и устранению воспалительных изменений. При лечении острого дуоденита диета играет ключевую роль. Правильная терапия предотвращает хронизацию болезни.
В острый период дуоденита больному показано лечебное голодание на 1-2 дня и постельный режим. Разрешается пить негазированную воду мелкими порциями. Примерно с 3 дня развития болезни показан строгий режим диеты Певзнера 1. Рацион больного состоит из:
- легких слизистых супов на слабом овощном бульоне;
- слизистых каш (манная, разваренная рисовая);
- яичного омлета;
- пюреобразных блюд из нежирного мяса и рыбы (суфле, пюре, перебитое блендером);
- фруктовых киселей.
Разрешается добавление в каши не более 5 г сливочного масла, умеренное добавление соли в готовую пищу. Необходимо соблюдение питьевого режима, регулярное употребление еды малыми порциями с интервалами в 2,5-3 часа до 6 раз в сутки. Из рациона исключают овощи в сыром и приготовленном виде, фрукты, обычные каши, мясные бульоны, молочную и кисломолочную продукцию. Запрещено употребление любых «вредных» яств – колбас, копченостей, соусов, кондитерских изделий, свежего хлеба, выпечки, газированных напитков, алкоголя.
По мере стихания симптомов диету расширяют, постепенно вводят овощи (после термической обработки) и фрукты, блюда из мясного и рыбного фарша, плотные каши, супы. В последнюю очередь в меню добавляют молочную продукцию (сыры, молоко, сливки, кефир, сметану), сырые овощи и фрукты, мясо, приготовленное куском.
Пациентам с хронической формой дуоденита показана диета Певзнера 15. По сути – это здоровое сбалансированное питание. Ограничения касаются только продуктов промышленного производства, маринадов, солений, специй, а также явных стимуляторов секреции (шоколад, кофе).
Образ жизни
При дуодените важно исключить влияние провоцирующих заболевание факторов – отказаться от алкоголя и курения. Из-за взаимосвязи болезни с работой центральной нервной системы больным рекомендуют отказаться от больших физических и психоэмоциональных нагрузок, избегать стрессовых ситуаций и перенапряжения. Важно нормализовать режим труда и отдыха. Больной должен достаточно спать, чередовать физическую активность с отдыхом. Прогулки на свежем воздухе и расслабляющие виды спорта (йога, плавание) показаны всем пациентам с гастроэнтерологическими проблемами.
Часто задаваемые вопросы
Вопрос: Как разобраться в диагнозах «хронический гастрит», «хронический гастродуоденит», «хронический дуоденит»?
Ответ: Врачи акцентируют внимание всех пациентов на том факте, что работа разных отделов ЖКТ тесно связана. Гастрит чаще всего сопровождается дуоденитом и наоборот. Изолированные воспаления встречаются в порядке исключения. Патогенетические механизмы для заболеваний разные, однако похожи между собой. Чаще всего имеет место повышение кислотности в желудке и хеликобактерная инфекция. Кроме того, перечисленные заболевания проявляются похожими симптомами и без инструментальной диагностики точно поставить диагноз невозможно.
Вопрос: Всегда ли дуоденит заканчивается язвой?
Ответ: Воспаление в 12-перстной кишке ведет к образованию язвы при определенной форме патологии (эрозивно-язвенной), в таком случае запущенные изменения действительно могут стать причиной прободения стенки ДПК и развития перитонита. При атрофических изменениях повышается риск рака 12-перстной кишки в отдаленном будущем. Основная опасность всех воспалительных изменений в ДПК касается нарушений пищеварения. Запущенная патология отрицательно сказывается на работе желудка, панкреаса, желчного пузыря, толстого кишечника. Нарушения в работе каждого органа чреваты собственными осложнениями.
Вопрос: Диета Певзнера 15 подразумевает постепенное возвращение к привычному рациону, правильно? Это значит, что при ремиссии хронического дуоденита можно питаться, как всегда?
Ответ: Не совсем так. Диета 15 – это сбалансированный рацион, применяющийся при отсутствии воспалительных поражений органов ЖКТ. Это здоровое питание, промежуточный этап между лечебной диетой и привычным рационом. Врач может посоветовать диету 15 после любой болезни, чтобы предотвратить рецидивы хронического воспаления и прочие проблемы. При хроническом дуодените диеты 15 следует придерживаться как можно дольше. Есть риск, что при повторном употреблении «вредностей» (копченостей, спиртного, жирных блюд) заболевание проявит себя снова.

Прогноз и профилактика
В большинстве случаев дуоденит связан с другими патологиями ЖКТ. В таком случае прогноз зависит от течения основного заболевания и качества его лечения. Чем раньше начата терапия, тем больше шансов на обратимость воспалительных изменений в органах пищеварительного тракта. При первичном дуодените (из-за погрешностей в питании) прогноз благоприятный. С помощью короткого лечения медикаментами и диеты пациент может полностью восстановить функции 12-перстной кишки и избежать осложнений. При хроническом дуодените прогнозы зависят от качества терапии. Только полноценное обследование и соблюдение всех врачебных рекомендаций позволит избавиться от неприятных симптомов, однако пациент должен помнить о своей склонности к патологии и придерживаться правил здорового образа жизни.
Профилактика дуоденита заключается в правильном питании, повышении стрессоустойчивости, минимизации психоэмоционального перенапряжения, контролируемом приеме лекарственных препаратов. Главный способ профилактики патологии у детей – кормление ребенка только свежими продуктами. Среди пациентов младшего возраста наиболее распространен инфекционный дуоденит.
Заключение
Дуоденит – воспалительное заболеваний 12-перстной кишки, проявляющееся диспепсическими расстройствами, болевым синдромом, нарушениями стула. Болезнь может привести к раку и онкологии ДПК, склонна к хронизации, поэтому при первых признаках следует обращаться к врачу. Диагностика включает лабораторные и аппаратные методы, направленные на объективную оценку состояния 12-перстной кишки и патологические изменения в ней, а также выявление сопутствующих патологий. Лечение включает диетотерапию, прием лекарственных препаратов, отказ от вредных привычек.
Игнорирование симптомов дуоденита чревато формированием язв в 12-перстной кишке. Обо всех симптомах, которые должны насторожить и стать поводом для очередного визита к врачу, читайте в статье по ссылке.





