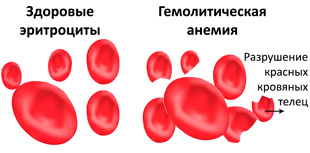
Гемолитическая анемия ― это заболевание крови, при котором происходит преждевременное разрушение эритроцитов (гемолиз). Патология возникают по различным причинам, установив которые можно повысить эффективность лечения и прогноз для выздоровления.
Встречается в 11% случаев среди других форм анемий. Болезнь может возникнуть в любом возрасте, встречается одинаково часто у мужчин и женщин. Терапию проводят консервативным (медикаментозным) и оперативным путем.
- Механизм развития (патогенез)
- Классификация
- Наследственные формы
- Мембранопатии
- Акантоцитоз
- Овалоцитоз
- Микросфероцитоз (болезнь Минковского-Шоффара)
- Ферментопатии
- Гемоглобинопатии
- Талассемия
- Серповидноклеточная анемия
- Приобретенные формы
- Иммунные анемии
- Мембранопатии приобретенного характера
- Механические анемии
- Гемоглобинурия вследствие долгой ходьбы (маршевая)
- Микроангиопатия
- Замена клапанов сердца
- Инфекционные анемии
- Причины
- Клиническая картина
- Анемический синдром
- Гемолитический синдром
- Осложнения
- Диагностика
- Изучение истории болезни (анамнеза)
- Опрос по жалобам
- Осмотр
- Лабораторные методы
- Инструментальная диагностика
- Дифференциальная диагностика
- Лечение
- Консервативная терапия
- Хирургическое вмешательство
- Это интересно!
- Профилактика
- Прогноз
- Частые вопросы пациентов
- Что необходимо запомнить
Механизм развития (патогенез)
Кровь состоит из жидкой части (плазмы) и форменных элементов. Эритроциты или красные кровяные тельца ― это самые многочисленные клетки крови, которые выполняют функцию газообмена. Они содержат гемоглобин ― белковое вещество с включениями гемового железа. Последний поступает в организм с животной пищей.
Гемоглобин способен присоединять молекулы кислорода в легких и отдавать их в тканях, а углекислый газ, наоборот, ― прикрепляется в тканях, а высвобождается в легких. Это процесс тканевого дыхания, который поддерживает жизнедеятельность всех функциональных систем организма.
Эритроциты циркулируют в кровеносном русле 90-120 дней. По мере старения клетки разрушаются в селезенке. При гемолитической анемии жизненный цикл эритроцитов уменьшается до 10-50 дней. Преждевременное разрушение клеток вызывает высвобождение гемоглобина в кровь и образование свободного (непрямого, несвязанного) билирубина. Последний окрашивает кожу и склеры (белки глаз) в желтый цвет. Низкое содержание красных кровяных телец приводит к гипоксии ― кислородному голоданию тканей и нарушению функции органов.
Разрушение эритроцитов происходит в сосудистом русле или селезенке. Вид гемолиза имеет значение для выявления причины болезни и назначения эффективного лечения. От объема разрушения клеток зависят клинические признаки и прогноз патологии. При незначительном гемолизе общее самочувствие не нарушается, в то время как при массивном распаде клеток развиваются тяжелые осложнения, сопряженные с риском смертельного исхода.
Классификация
В МКБ-10 гемолитической анемии присвоен код D55-D59. Классификация основана на причинах (этиологии) заболевания и особенностях структурных нарушений в эритроцитах.
В зависимости от причины анемии бывают:
- наследственные (врожденные) ― развиваются в результате генетических мутаций, клинические признаки появляются в первые годы жизни;
- идиопатические (первичные) ― причина неизвестна, появляются на фоне общего благополучия;
- приобретенные (вторичные) ― возникают под действием негативных факторов внутренней и внешней среды, в результате болезней.
По структурным изменениям эритроцитов выделяют следующие наследственные анемии:
- мембранопатии ― дефект оболочки красных кровяных телец;
- ферментопатии ― недостаточный синтез внутриклеточных ферментов, которые поддерживают обменные процессы и жизнедеятельность эритроцитов;
- гемоглобинопатии ― нарушение синтеза и строения гемоглобина.
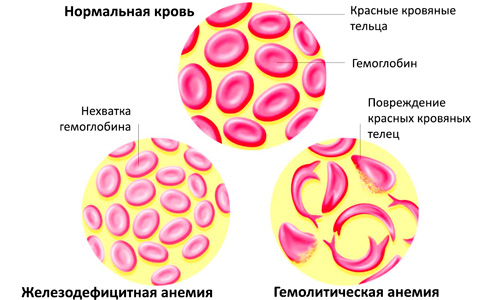
По структурным изменениям эритроцитов приобретенные анемии бывают:
- иммунные ― развиваются вследствие сбоев в иммунной системе;
- мембранопатии ― появляются под действием неблагоприятных факторов без изменений в генах;
- механические ― возникают в результате влияния физических факторов, которые разрушают эритроциты;
- инфекционные ― причиной становятся инфекционные агенты (бактерии, вирусы, простейшие микроорганизмы).
Наследственные формы гемолитической анемии обычно протекают более тяжело, чем приобретенные. Изменения крови с раннего детского возраста снижает качество и сокращает продолжительность жизни.
Наследственные формы
Наиболее известен врожденный микросфероцитоз или болезнь Минковского-Шоффара, талассемия и серповидноклеточная анемия. Другие виды заболевания встречаются редко.
Мембранопатии
Эритроциты имеют белковую оболочку (мембрану), которая отвечает за двояковогнутую форму. Это придает клеткам эластичность и дает возможность проходить через самые мелкие капилляры в тканях для осуществления газообмена. Мембрана здоровых эритроцитов позволяет им многократно проходить через сосуды селезенки. Старые кровяные тельца становятся менее эластичными и разрушаются в конце жизненного цикла. Генетические мутации приводят к изменению в структуре мембраны, что вызывает преждевременное разрушение молодых эритроцитов.
Акантоцитоз
Красные кровяные тельца имеют дефектную мембрану с отростками — «канты». Это явление называется акантоцитоз. Проходя через селезенку, такие клетки задерживаются в ее сосудах и быстро разрушаются. Акантоцитоз часто вызывает нарушение работы печени и сопровождается повышение в крови общего холестерина и его фракций, триглицеридов, печеночных ферментов.
Овалоцитоз
Заболевание возникает вследствие нарушения синтеза белка спектрина, который поддерживает нормальную форму эритроцитов. В результате клетки становятся менее эластичными и после прохождения через капилляры принимают овальную форму. Такие эритроциты подвержены преждевременному разрушению в селезенке.
Овалоцитоз наследуется по рецессивно-аутосомному типу при наличии мутантного гена у одного из родителей ребенка. Чаще имеет легкое течение, когда в крови присутствует небольшое количество измененных клеток. При дефекте большего объема эритроцитов анемия имеет тяжелую форму, для лечения которой проводят спленэктомию (операцию удаления селезенки).
Микросфероцитоз (болезнь Минковского-Шоффара)
Гемолитическая анемия связана с появлением эритроцитов маленького диаметра (микроцитоз) и нарушением строения их мембраны. Это приводит к низкому содержанию гемоглобина и сферической форме клеток. Заболевание наследуется по аутосомно-доминантному типу, когда мутации генов находятся у обоих родителей.
Недостаточное количество гемоглобина вызывает кислородное голодание тканей, а сферическая форма клеток приводит к гемолизу. Анемия Минковского-Шоффара редко имеет тяжелое течение. При массивном разрушении эритроцитов быстро реагирует костный мозг, в котором активизируется функция красного ростка кроветворения. Это компенсаторная реакция организма позволяет больным длительное время сохранять хорошее самочувствие. В таких случаях анемию диагностируют при исследовании крови по поводу другой патологии.
При тяжелом течении болезни в раннем детском возрасте развивается желтуха, ухудшается аппетит, замедляется набор веса тела, увеличивается селезенка (спленомегалия). Выявляют другие врожденные нарушения: изменение формы черепа («башенный»), нарушение развития челюсти, широкую переносицу, седловидный нос.
Ферментопатии
Анемии развиваются при недостаточном образования внутриклеточных ферментов эритроцитов, участвующих в поддержании процессов жизнедеятельности. В результате нарушается обмен веществ и клетка погибает. Наиболее изучены формы болезни, связанные с дефицитом ферментов (глюкозо-6-дегидрогеназы, пируваткиназы), которые обеспечивают синтез энергии.
Гемоглобинопатии
При недостаточном содержании гемоглобина и нарушении его структуры развиваются талассемия и серповидноклеточная анемия. Тяжесть патологии зависит от степени мутации генов и интенсивности гемолиза.
Талассемия
Заболевание связано с нарушением синтеза гемоглобина. Вследствие этого эритроциты имеют вид «мишени». Особенности талассемии зависят от локализации мутации в хромосомах (генетическом материале клеток). Клинические признаки могут варьировать от бессимптомного носительства до тяжелого проявления патологии, которая без лечения приводит к смертельному исходу в раннем детстве. На первом году жизни дополнительно выявляют врожденные пороки скелета: «башенный» череп, неправильный прикус, вогнутую переносицу («седловидную»), бледность кожи с желтушным оттенком.
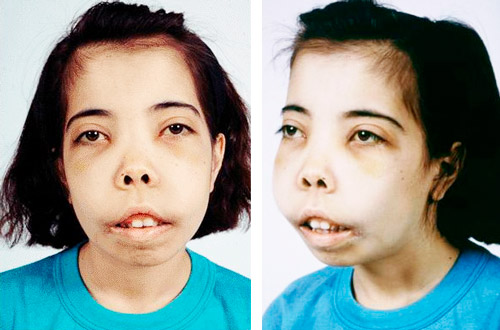
Серповидноклеточная анемия
Сопровождается синтезом дефектного гемоглобина S вместо нормального гемоглобина А. Он плохо присоединяет кислород и приводит к гипоксии тканей. Дефектный гемоглобин неправильно распределяется в эритроците, что меняет его форму с двояковогнутой на серповидную. В результате эритроциты теряют устойчивость в кровеносном русле и разрушаются до окончания жизненного цикла.
Серповидноклеточная анемия наследуется по аутосомно-рецессивному типу и встречается в регионах, неблагополучных по заболеваемости малярией (в таких клетках не может жить паразит — малярийный плазмодий, что является своеобразной природной защитой организма от опасной патологии). Болезнь сопровождается кислородным голоданием тканей и тромбозом (образованием сгустков) в мелких сосудах.
Характерные клинические признаки: слабость, головокружение, желтушность кожи, боли в суставах, снижение остроты зрения, формирование трофических (долго незаживающих) язв на ногах. У детей возникают частые респираторные заболевания с затяжным течением. При тромбозе церебральных сосудов развивается инсульт.
Приобретенные формы
В клинической практике чаще встречаются гемолитические анемии вследствие аутоиммунного конфликта в организме, когда синтезируются антитела (защитные клетки иммунитета) против собственных клеток крови. Остальные приобретенные формы диагностируют гораздо реже.
Иммунные анемии
Защитные силы организма призваны выявлять и уничтожать посторонние клетки, которые попадают извне или развиваются внутри организма. При некоторых условиях в иммунной системе возникает сбой и она воспринимает собственные ткани, как чужеродные. Иммунные клетки и антитела приводят к разрушению эритроцитов и изменению нормального состава крови.
Виды иммунной гемолитической анемии:
- Аутоиммунная ― нарушение распознавания собственных клеток приводит к выработке антител и разрушению красных кровяных телец.
- Изоиммунная ― возникает при переливании крови (гемотрансфузии), не совпадающей по группе крови и резус-фактору. Также развивается при резус-конфликте во время беременности, когда мать имеет резус-отрицательную кровь, а плод ― резус-положительную.
- Гетероиммунная ― появляется при изменении эритроцитов после приема некоторых лекарственных препаратов, токсического воздействия химических веществ, тяжелого течения инфекционных заболеваний.
- Трансиммунная ― разновидность аутоиммунной анемии во время беременности, когда красные кровяные тельца разрушаются и у матери, и у плода.
При переливании крови гемолитическая анемия может возникнуть даже при совпадении группы крови и резус-фактора. Кроме этих показателей, есть другие антигенные несоответствия, которые способствуют гемолизу эритроцитов.
К аутоиммунным анемиям относится холодовая или тепловая форма заболевания. Она характеризуется образованием антител ― иммуноглобулинов (Ig) типа М и G, которые разрушают эритроциты. Гемолиз клеток возникает на фоне переохлаждения, перегревания, тяжелого течения инфекционных и опухолевых заболеваний.

Мембранопатии приобретенного характера
Редкая патология этой группы анемий носит название болезни Маркиафавы-Микели. Развивается под действием негативных факторов внешней среды: радиации, приема лекарственных препаратов, интоксикации промышленными и бытовыми ядами. Отравление организма приводит к нарушению работы красного ростка кроветворения (гемопоэза) и образованию дефектных эритроцитов. В большинстве случаев страдает только часть костного мозга. Здоровые клетки гемопоэза восполняют недостаток эритроцитов. Характерный признак мембранопатии ― выделение гемоглобина с мочой (гемоглобинурия) в ночное время.
Механические анемии
В организме эритроциты могут разрушаться при спазме сосудов и повреждении об инородные тела, которые вживляют в ткани с лечебной целью. Сюда относится маршевая, микроангиопатическая и гемолитическая анемия вследствие замены клапанов сердца искусственными имплантатами.
Гемоглобинурия вследствие долгой ходьбы (маршевая)
Редкая форма гемолитической анемии, чаще возникает у мужчин. Механический гемолиз эритроцитов впервые был описан у солдат, которые подвергались тяжелым физическим нагрузкам. Патогенез заболевания до конца не изучен. Только у незначительной части людей возникает гемоглобинурия в результате длительной ходьбы или бега.
Характерно потемнение мочи (черный цвет), дискомфорт в поясничной области, тошнота, рвота, боли в пятках. Предполагают, что гемоглобинурия возникает из-за спазма капилляров ног во время изнуряющей ходьбы. Это приводит к внутрисосудистому разрушению эритроцитов. После отдыха гемолиз прекращается и восстанавливается состав крови.
Микроангиопатия
Анемия развивается на фоне острого гломерулонефрита и ДВС-синдрома (диссеминированного свертывания крови). При этих заболеваниях происходит внутрисосудистое разрушение эритроцитов. Гломерулонефрит протекает с воспалительными изменениями в почечных клубочках, что вызывает спазм капилляров. При ДВС-синдроме в микроциркуляторном русле образуются тромбы, сужающие просвет артерий. На первый план в клинике анемии выходят симптомы поражения почек или патологического тромбообразования.
Замена клапанов сердца
Некоторые заболевания сердца (например, ревмокардит — см. «Ревматизм сердца») протекают с поражением внутреннего слоя (эндотелия). В результате развивается деформация клапанов и нарушение их функции. Тяжелые пороки сердца часто носят врожденный характер из-за нарушения внутриутробного развития плода.
Для спасения жизни больному проводят замену клапанов на искусственные протезы. Они обладают большей жесткостью, чем собственные ткани сердца, что приводит к механическому повреждению эритроцитов и образованию гемолиза. Провоцирующими факторами является превышение допустимой физической нагрузки, стресс, лихорадка, резкие подъемы артериального давления.
Инфекционные анемии
Проникновение в организм простейших, которые паразитируют в эритроцитах, приводит к гемолитической анемии. Чаще встречается гемолиз, вызванный Plasmodium malariaе (возбудитель малярии) и Toxoplasma gondii (источник токсоплазмоза). Размножение простейших микроорганизмов в клетках приводит к желтухе. Для малярии характерно волновое появление гемолиза на пике лихорадки, что связано с особенностями жизненного цикла паразита. При токсоплазмозе разрушение эритроцитов возникает без четкой периодичности.
Причины
В развитии гемолитической анемии играет роль множество факторов, определяющих тяжесть болезни и особенности лечения. Генетические мутации в хромосомах вызывают наследственные формы патологии, которые проявляются вскоре после рождения. Негативное воздействие внешней среды приводит к приобретенному малокровию.
Таблица ― Причины гемолитической анемии
| Факторы риска | Механизм действия |
| Мутации в хромосомах | Нарушение синтеза белков, ферментов, гемоглобина в эритроцитах |
| Аутоиммунный конфликт в организме | Образование антител против собственных клеток крови |
| Малярия и токсоплазмоз | Простейшие микроорганизмы паразитируют в эритроцитах, что приводит к их разрушению |
| Вирусные гепатиты В, С, D | Вызывают сбой в работе иммунной системы и образование антиэритроцитарных антител |
| Опухоли | Гемолиз при перекрестной реакции иммунитета, которая заключается в образовании антител против атипичных клеток и эритроцитов |
| Острый гломерулонефрит | Поражение почечных клубочков и сужение артерий, в которых деформируются красные кровяные тельца |
| ДВС-синдром | Распространенный тромбоз капилляров способствует разрушению клеток крови |
| Интоксикация организма лекарствами, химическими веществами, радиацией | Повреждение мембраны эритроцитов |
| Переливание несовместимой крови | Иммунный конфликт по группе крови и резус-фактору |
| Сепсис (заражение крови) | Интоксикация организма |
| Период вынашивания плода | Резус-конфликт матери и ребенка |
У новорожденных и детей раннего возраста чаще диагностируют врожденные гемолитические анемии, приобретенные виды патологии характерны для пациентов старшего возраста.
Клиническая картина
При первичной (наследственной, идиопатической) и вторичной (приобретенной) форме заболевания выделяют 2 клинических синдрома: анемический и гемолитический. Синдром ― это совокупность характерных симптомов. Признаки гемолитической анемии учитывают при выявлении болезни и дифференциальной диагностике с другой патологией крови.
Анемический синдром
Разрушение эритроцитов приводит к уменьшению в крови гемоглобина. Это вызывает гипоксию тканей и органов, которые недополучают кислород. В первую очередь страдают жизненно важные функциональные системы: сердце, головной мозг, печень, почки. Нарастание анемического синдрома может привести к тяжелым осложнениям с высоким риском смертельного исхода.
Таблица ― Норма эритроцитов и гемоглобина в крови
| У женщин | У мужчин | У детей |
| Эритроциты (красные кровяные тельца) | ||
| 3,5-4,5х1012/л | 4,0-5,5х1012/л | Новорожденные: (3,9-5,5)х1012/л До 12 лет: (4,0-5,2)х1012/л Старше 12 лет: показатели соответствуют нормам взрослых |
| Гемоглобин (Hb) | ||
| 120-140 г/л | 130-160 г/л | Новорожденные: 120-160 г/л До 12 лет: 120-140 г/л Старше 12 лет: как у взрослых |
Первым проявлением болезни является повышенная слабость и утомляемость при обычной физической нагрузке, частые головокружения. Затем присоединяется одышка и перебои в области сердца при ходьбе в умеренном темпе. Характерно понижение артериального давления и тахикардия (учащение пульса). Снижается острота зрения и слуха, появляется мелькание «мушек» перед глазами. В запущенных стадиях болезни развивается хроническая почечная и печеночная недостаточность.

Гемолитический синдром
Разрушение красных кровяных телец приводит к повышенному содержанию в крови свободного билирубина (гипербилирубинемия). Это вещество, которое в норме образуется из старых эритроцитов. В крови общий билирубин состоит из свободной (непрямой) и связанной (прямой) фракции. Свободная образуется из гемовых веществ, в основном из гемоглобина и миоглобина (содержится в мышцах), и обладает высокой токсичностью. Связанная синтезируется в печени, находится в соединении с глюкуроновой кислотой, относится к безопасной форме билирубина.
Таблица ― Норма билирубина в крови*
| Название | Концентрация |
| Общий | 3,4-21,4 мкмоль/л |
| Свободный | 1,7-17,1 мкмоль/л |
| Связанный | 0,86-5,1 мкмоль/л |
* У новорожденных содержание билирубина отличается от показателей других возрастных групп, что связано с физиологической желтухой, которая относится к варианту нормы. Общий билирубин в первые 10 дней жизни повышается до 90 мкмоль/л и снижается до нормы 3,4-13,7 мкмоль/л в течение первого месяца после рождения. Свободный ― 82 и 2,5-10,3 мкмоль/л, связанный ― 8,7 и 0,85 мкмоль/л соответственно.
При гемолитической анемии свободная фракция билирубина значительно повышается и оказывает токсическое влияние на организм.
Клиническими признаками синдрома являются желтуха кожных покровов и иктеричность склер (пожелтение белков глаз). Изменение цвета кожи возникает при концентрации свободного билирубина более 32-34 мкмоль/л. Для гемолиза характерна «бледная» желтуха, которая не имеет насыщенного оттенка, и отсутствие зуда. Увеличивается селезенка (спленомегалия) вследствие чрезмерной нагрузки при разрушении большого объема эритроцитов. Вследствие этого беспокоят боли в левом подреберье. При тяжелом течении заболевания увеличивается печень.
Осложнения
Развитие нежелательных последствий зависит от причины гемолиза. В случае микросфероцитоза возникает желчнокаменная болезнь, при интоксикации организма ― недостаточность функции печени. Тяжелым осложнением является гемолитический криз, который протекает с массивным гемолизом и нарушением работы органов (почек, сердца, головного мозга). При несвоевременном оказании помощи развивается коматозное состояние с потерей сознания, нарастанием желтухи, прекращением образования мочи (анурия).
Опасным для жизни осложнением является ДВС-синдром, который сначала приводит к распространенному тромбозу сосудов, а затем к обильным наружным и внутренним кровотечениям. Редко возникает инфаркт (отмирание тканей) селезенки или спонтанный разрыв органа.
Диагностика
Выявление гемолитической анемии проводят путем сбора анамнеза (истории) заболевания, опроса, осмотра и назначения лабораторно-инструментальных метод обследования. В процессе диагностики необходимо выявить факт гемолиза и причину разрушения клеток. Диагностикой и лечением анемии занимается гематолог.
Изучение истории болезни (анамнеза)
При первичном обращении врач выясняет возможные причины и особенности течения анемии. Для диагностики наследственных форм болезни рассматривают семейный анамнез, который включает эпизоды гемолиза и генетические нарушения у ближайших родственников.
Специалист уточняет возможность контакта с токсическими веществами в быту и на производстве. Чрезмерные физические нагрузки, прием лекарственных препаратов, переливание крови, инфекции, беременность и другие факторы накануне заболевания могут указывать на его причину. Информация о посещении эндемичных мест по малярии и токсоплазмозу сужает диагностический поиск.
Опрос по жалобам
Для уточнения характера и тяжести гемолитической анемии проводят опрос по жалобам на момент обращения. Врача интересует общее состояние пациента и симптомы, по которым можно заподозрить заболевание крови. Специалист выясняет время появления симптомов и их развитие. Поставить предварительный диагноз помогают признаки гемолитического синдрома, который не встречается при других видах анемий.
Осмотр
Изучают состояние кожи, склер глаз, волос, ногтей, мышечный тонус, соответствие веса тела возрастным нормам. У детей первых лет жизни оценивают физическое и умственное развитие, наличие врожденных дефектов скелета. Измеряют артериальное давление и пульс, выслушивают тоны сердца и дыхание над легкими, ощупывают живот на момент увеличения селезенки и печени. Проверяют лимфатические узлы.

Лабораторные методы
Клинические признаки гемолитической анемии не могут дать полную картину заболевания и поставить окончательный диагноз. Для выявления гемолиза и его этиологии назначают лабораторные исследования. В процессе поиска причины болезни может быть проведено большое количество анализов.
Таблица ― Лабораторная диагностика гемолитической анемии
| Метод | Что обнаруживают |
| Общий анализ крови (ОАК) | |
| Эритроциты | Снижение уровня (эритропения) |
| Гемоглобин | Уменьшение концентрации |
| Ретикулоциты (молодые формы эритроцитов) | Высокий показатель (вследствие компенсаторного увеличения активности костного мозга) |
| Биохимия крови | |
| Общий билирубин | Повышение содержания |
| Прямой билирубин | Высокая концентрация |
| Исследование эритроцитов | |
| Осмотическая резистентность | Низкая при сфероцитозе, акантоцитозе, микросфероцитозе Высокая при талассемии |
| Активность ферментов | Низкое содержание или отсутствие при ферментопатиях |
| Проба на серповидность клеток | Положительная при серповидноклеточной анемии |
| Проба на тельца Гейнца | Включения в эритроцитах (нерастворимый гемоглобин) при ферментопатиях |
| Электрофорез гемоглобина | Дефекты строения кровяных телец при гемоглобинопатиях |
| Проба Хема | Положительная при болезни Маркиафавы-Микели (ночной гемоглобинурии) |
| «Толстая капля» крови (микроскопия) | Обнаруживаются малярийные плазмодии в клетках при заражении инфекцией |
| Иммунология | |
| Антитела к вирусу гепатита В, С, D | Выявляют при вирусном гепатите |
| Проба Кумбса | ЦИК (циркулирующие иммунные комплексы) при аутоиммунной анемии |
| Антитела к малярийному плазмодию и токсоплазме Гонди | При заражении малярией или токсоплазмозом |
| Бакпосев крови | |
| Рост колоний болезнетворных бактерий | Обнаруживают при инфекциях |
| Миелограмма | |
| Пункция (забор) костного мозга | Разрастание эритроидного ростка кроветворения (много предшественников красных кровяных телец) Опухолевые клетки при перекрестной иммунной реакции |
| Анализ мочи | |
| Белок | Высокий показатель (протеинурия) |
| Гемоглобин | Присутствует (гемоглобинурия) |
| Гемосидерин (железосодержащий фермент, который образуется при распаде гемоглобина) | Высокий уровень (гемосидеринурия) |
| Уробилин (желчный пигмент, образуется из билирубина) | Повышение содержания (уробилинурия) |
| Анализ кала | |
| Стеркобилин (синтезируется из билирубина) | Высокий показатель |
При анемии с образованием холодовых или тепловых антиэритроцитарных антител при иммунологическом анализе выявляют соответствующие иммуноглобулины (IgM, IgG).
Инструментальная диагностика
С целью уточнения диагноза и степени нарушения функции внутренних органов проводят инструментальные методы. К ним относится УЗИ (ультразвуковое исследование), КТ (компьютерная томография), МРТ (магнитно-резонансная томография), ЭКГ (электрокардиография), ЭхоКГ (эхокардиография), сцинтиграфия (радиоизотопное обследование) и другие. Дают направление на консультацию к узким специалистам ― инфекционисту, иммунологу, онкологу, генетику.
Дифференциальная диагностика
При всех видах анемий снижается уровень эритроцитов и гемоглобина. Дифдиагностику проводят с целью отличия одного заболевания от другого, основываясь на характерных клинических и лабораторных признаках. От вида анемии зависит тактика лечения и прогноз.
| Вид анемии | Характерный симптом | Результаты обследования |
| Гемолитическая | Желтуха Тошнота Рвота Увеличение селезенки | Высокий показатель ретикулоцитов Повышение концентрации билирубина в крови за счет непрямой фракции Свободный гемоглобин в крови и моче Обычный размер эритроцитов (нормоцитоз) Стандартное насыщение клеток гемоглобином (нормохромия) |
| Фолиеводефицитная | Сонливость Раздражительность Бледность кожи | Низкое содержание фолиевой кислоты (витамина В9) в крови Крупные эритроциты (макроцитоз) Высокая насыщенность клеток гемоглобином (гиперхромия) Повышение цветового показателя (ЦП) Много мегалобластов в мазке костного мозга |
| В12-дефицитная | Бледность кожи Быстрая утомляемость «Лакированный» язык Парестезии (покалывание, жжение в пальцах рук и ног) | Такие же лабораторные показатели, как при фолиеводефицитной анемии Низкое содержание витамина В12 в крови |
| Железодефицитная | Бледность кожи Извращение вкуса и обоняния «Географический» язык | Мелкие эритроциты (микроцитоз) Слабое насыщение клеток гемоглобином (гипохромия) Низкий ЦП Снижение концентрации сывороточного железа |
| Апластическая | Бледность кожи Одышка Слабость Геморрагическая сыпь Спонтанные кровотечения Частые простудные и вирусные инфекции | Низкий уровень ретикулоцитов, лейкоцитов, тромбоцитов Нормальное насыщение гемоглобином клеток (нормохромия) Высокое содержание сывороточного железа В мазке костного мозга мало клеток-предшественников |
| Постгеморрагическая | Имеет связь с кровопотерей Слабость, головокружение Снижение артериального давления Учащение пульса | Высокий уровень ретикулоцитов и тромбоцитов Снижение концентрации сывороточного железа Продукты распада гемоглобина в кале (при скрытом кровотечении из пищеварительного тракта) |
Для установления вида анемии учитывают наличие заболеваний, которые могли привести к нарушения в составе крови.
Лечение
Терапию гемолитической анемии начинают после всестороннего обследования и выявления причины. В случае острого процесса до получения результатов диагностики начинают переливание донорской крови или эритроцитарной массы в целью спасения жизни и нормализации работы внутренних органов. После окончания обследования корректируют лечение в зависимости от причины болезни.
Консервативная терапия
Гемолиз обычно связан с нарушениями работе иммунитета, поэтому в терапию включают препараты, которые предотвращают «агрессию» организма против собственных тканей (иммунодепрессанты). Лечение также направлено на улучшение реологических (предотвращение тромбоза) свойств крови, активацию кроветворения для восстановления объема эритроцитов, снижение воспаления и нормализацию обмена веществ.
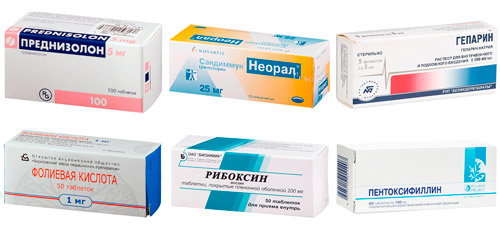
Таблица ― Лекарственные средства при гемолитической анемии
| Препарат | Механизм действия | Способ применения |
| Глюкокортикоиды | ||
| Преднизолон | Противовоспалительный эффект Снижение аутоиммунной активности в организме | Внутривенные инфузии (капельницы) в дозе 1-2 мг/кг в сутки При тяжелом гемолизе ― 100-150 мг/сутки Постепенная отмена препарата (снижение дозировки на 5 мг каждые 3-4 дня) |
| Иммунодепрессанты* | ||
| Циклоспорин А (Сандиммун) | Угнетает выработку антител против эритроцитов | Внутривенные инфузии в дозе 3 мг/кг в сутки |
| Циклофосфамид | Уменьшает аутоиммунные реакции | В сутки 100-200 мг в течение 14-21 дня |
| Азатиоприн (Имуран) | Предупреждает гемолиз под действием антител | Дозировка 100-200 мг/сутки курсом по 2-3 недели |
| Антикоагулянты и антиагреганты (угнетают образование тромбов) | ||
| Гепарин | Нормализует свертываемость крови Предупреждает развитие ДВС-синдрома Антикоагулянт короткого действия (работает в течение 6 часов) | По 2500-5000 МЕ 4 раза в сутки Ежедневно проводят анализ крови на свертываемость (коагулограмму) |
| Варфарин | Предупреждает патологическое тромбообразование Обладает медленным, но длительным действием (12-24 часа) | Дозировку назначают в зависимости от тяжести гемолиза и возраста Средняя суточная доза ― 2-10 мг в сутки в таблетках |
| Пентоксифиллин | Предупреждает склеивание тромбоцитов и образование сгустков Улучшает кровоток в капиллярах | В сутки по 400-600 мг в 2-3 приема внутрь |
| Витамины | ||
| Фолиевая кислота | Активация кроветворения для восполнения дефицита эритроцитов | Дозировка 2-5 мг в сутки внутрь |
| Витамин В12 | Нормализация состава крови вследствие усиления работы костного мозга | Внутримышечные инъекции по 100-200 мкг в сутки |
| Заместительная терапия | ||
| Рибофлавин | Нормализуют синтез фермента глюкоза-6-фосфатдегидрогеназы | По 0,015 внутрь трижды в сутки |
| Флавинат | Такое же действие как у рибофлавина | По 2 мг внутримышечные инъекции 2-3 раза в день |
| Рибоксин | Улучшает образование фермента пируваткиназы | Внутрь по 1-2 г в сутки Внутривенные инфузии по 200-400 мг в день |
| Эритроцитарная масса | Восполнение дефицита эритроцитов и гемоглобина Предупреждает кислородное голодание тканей | Переливание посредством внутривенных инфузий при гематокрите менее 25% (норма 35-50%) |
| Цельная донорская кровь | Восполнение всех клеток крови | Проводят гемотрансфузии при тяжелом течении анемии |
* Иммунодепрессанты назначают на фоне приема глюкокортикоидов при неэффективности удаления селезенки.
Хирургическое вмешательство
Низкая результативность консервативной (лекарственной) терапии является показанием к проведению операции. С целью устранения гемолиза проводят удаление селезенки (спленэктомию). Именно в этом органе происходит разрушение аномальных эритроцитов, если удалить селезенку — красные кровяные клетки, пусть и немного дефектные, но будут функционировать. Так можно снизить тяжесть течения заболевания.
Показания к операции (на фоне уже имеющейся гемолитической анемии):
- микросфероцитоз (болезнь Минковского-Шоффара и другие наследственные мембранопатии);
- частые гемолитические кризы (разрушение эритроцитов);
- высокие показатели общего и непрямого билирубина в крови;
- тяжелый анемический синдром;
- гиперспленизм (увеличение селезенки и повышение функции органа по утилизации красных кровяных телец);
- формирование камней в желчном пузыре;
- отставание детей в физическом и умственном развитии при врожденных формах болезни.
С лечебной целью проводят эритроцитоферез ― метод удаления дефектных эритроцитов, подверженных быстрому разрушению. Для этого используют специальные аппараты, которые центрифугируют кровь или пропускают ее через синтетические фильтры. Эритроцитоферез применяют при аутоиммунной и серповидноклеточной анемии, пароксизмальной ночной гемоглобинурии, малярии.
Это интересно!
Последние исследования выяснили, что в лечение аутоиммунной гемолитической анемии высокой эффективностью обладает Ритуксимаб (Мабтера, Ритуксан) ― противоопухолевый препарат. Он представляет собой синтетическое вещество, которое клонировано на основе антител мыши и человека посредством генной инженерии. Лекарственное средство взаимодействует с В-лимфоцитами иммунной системы и устраняет их активность против собственных тканей организма, в том числе эритроцитов.
Препарат назначают внутривенно капельно, растворяя в физиологическом растворе. Дозировка подбирается индивидуально в зависимости от массы тела, возраста, тяжести течения болезни. Курс терапии ― одна капельница в 7 дней на протяжении 2-8 недель. Введение Ритуксимаба проводят в стационаре под наблюдением врача. Препарат может вызвать тяжелые осложнения, связанные с аллергической непереносимостью и нарушением функции внутренних органов.
Стоимость лекарственного средства высокая, применение оправдано только при тяжелых формах аутоиммунной анемии и злокачественных лимфомах.
Профилактика
Предупреждение гемолитической анемии проводят разными методами. Первичная профилактика направлена на устранение факторов риска патологии: интоксикацию ядами и лекарственными препаратами, инфекции, переохлаждение и перегревание. В семьях с неблагоприятным анамнезом проводят генетическое исследование для определения риска рождения больного ребенка.
Вторичную профилактику применяют после развития патологии. Пациенты должны находиться на диспансерном учете у гематолога для предупреждения прогрессирования анемии, проходить регулярные обследования и поддерживающие курсы терапии.
Прогноз
Выздоровление зависит от этиологии и тяжести течения гемолитической анемии. В случае приобретенных форм болезни устранение причины и полноценное лечение определяет благоприятный прогноз. Некоторые наследственные анемии сопряжены с тяжелым прогрессирующим течением, трудно поддаются терапии, вызывают осложнения. В таких случаях прогноз для выздоровления и жизни неблагоприятный.
Частые вопросы пациентов
Вопрос: Какие диагностические критерии при гемолитической анемии?
Ответ: Изменение крови вследствие гемолиза необходимо отличать от малокровия другой природы и заболеваний, протекающих с похожими симптомами. Диагностические критерии гемолитической анемии ― желтушность кожи и склер, увеличение селезенки, снижение количества эритроцитов и гемоглобина в крови на фоне увеличения ретикулоцитов, высокая концентрация билирубина за счет свободной фракции, нормальный уровень железа.
Вопрос: Какую диету необходимо соблюдать?
Ответ: При анемии рекомендуют лечебный стол №11 по Певзнеру. Принципы питания заключаются в повышении калорийности рациона до 3000-3500 ккал/сутки (для взрослого человека). Рацион обогащают белковой пищей, клетчаткой, медленными углеводами. Ограничивают жирные и жареные блюда, полуфабрикаты, копчености, фастфуд, свежую выпечку, сладости, соль и сахар.
Рекомендуют дробное питание 5-6 раз в сутки, приготовление пищи в вареном и запеченном виде. В рацион включают нежирное мясо (телятина, индюшатина, курятина) и рыбу (хек, минтай, пеленгас), растительное масло (оливковое, подсолнечное), молочные продукты, свежие овощи и фрукты, зелень, орехи, злаковые (овсянка, гречка, бурый рис).
Вопрос: Гемолитическая анемия у беременных опасна для развития ребенка?
Ответ: В период вынашивания плода организм женщины работает на пределе функциональных возможностей. Гемолитическая анемия, которая до беременности была в стадии ремиссии, обычно обостряется вследствие нарушения компенсаторных (сдерживающих болезнь) процессов в организме.

Массивный гемолиз эритроцитов приводит к гипоксии органов женщины и плода. Это нарушает нормальное внутриутробное развитие и может привести к самопроизвольному выкидышу, преждевременным родам, гипотрофи (дефициту массы тела) новорожденного.
При наследственных анемиях существует вероятность появления врожденной анемии. В случае аутоиммунной формы болезни у матери часто наступает внутриутробная смерть плода. Планировать беременность необходимо после консультации с гематологом и оценки риска осложнений во время беременности.
Вопрос: Как протекает анемия у новорожденных и детей до года?
Ответ: Гемолиз эритроцитов у новорожденных обычно связан с резус-конфликтом, когда ребенок наследует от отца резус-положительную кровь, а у женщины кровь резус-отрицательная. Другой причиной может быть внутриутробное инфицирование вирусами герпеса, краснухи или токсоплазмоза. У детей до года диагностируют врожденные гемолитические анемии, которые передаются ребенку по наследству.
Характерные клинические признаки: бледность кожи с желтоватым оттенком (желтуха), капризность, нарушение сна, отказ от кормления, срыгивания, повышение температуры тела, акроцианоз (посинение пальцев рук и ног, носогубного треугольника) во время плача, задержка физического и умственного развития. При подозрении на анемию необходимо проконсультироваться с педиатром и детским гематологом.
Вопрос: Назначают при гемолизе препараты железа?
Ответ: Для гемолитической анемии не характерен дефицит железа. Снижение концентрации эритроцитов и гемоглобина возникает вследствие разрушения красных кровяных телец под действием различных причин. При частых переливаниях крови и эритроцитарной массы железо может задерживаться в организме и откладываться в тканях (гемосидероз). В таких случаях назначают лекарственные средства для выведения излишков микроэлемента (Дефероксамин).
Препараты железа назначают при хроническом гемолизе, когда организм нуждается в повышенном поступлении микроэлемента. Обычно в таком лечении нет необходимости.
Что необходимо запомнить
Гемолитическая анемия представлена большой группой врожденных и приобретенных заболеваний, при которых происходит разрушение эритроцитов.
Важные моменты:
- Заболевание может протекать в легкой степени и не влиять на качество жизни, но также иметь тяжелое течение с развитием осложнений, которые повышают риск смертельного исхода.
- Отличительный признак от других видов анемии ― желтуха, увеличение селезенки, повышение уровня билирубина в крови, нормальная концентрация железа.
- Для успешной терапии необходимо выявить причину гемолиза. Для этого назначают большой перечень лабораторных и инструментальных методов диагностики.
- Стандартные схемы лечения включают глюкокортикоиды и иммунодепрессанты. При неэффективности консервативной терапии удаляют селезенку.
- Прогноз зависит от причины и тяжести анемии.
Пациенты с хроническими формами недуга должны находиться на диспансерном учете у гематолога. Ежегодные профилактические осмотры и поддерживающее лечение направлены на предупреждение обострений и нежелательных последствий заболевания.
Причин для снижения уровня гемоглобина в крови множество, поэтому выделяют разные виды анемий. Подробно о каждой болезни, методах диагностики и лечения читайте в статье «Анемии».





