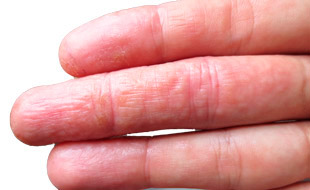
Мокнущая экзема (синоним — дисгидротическая экзема) представляет собой хроническое заболевание кожи, при котором на ней появляются пузырьки с жидким содержимым. Они вскрываются и превращаются в мокнутия. Помимо эстетических изменений, при развитии патологии отмечается нестерпимый зуд, который часто провоцирует депрессии и нервные срывы.
При экземе страдают защитные силы кожи, из-за чего в разы возрастает вероятность развития бактериальных и грибковых инфекций. Важно знать, как выглядит болезнь и что делать при появлении ее первых симптомов, чтобы не допустить хронизации и осложнений.
- Причины
- Симптомы
- Классификация
- Мокнущая экзема на руках
- Мокнущая экзема на ногах
- Экзема у детей
- Диагностика
- Дифференциальная диагностика
- Лечение
- Местная терапия
- Как делать примочки при мокнущей экземе
- Физиотерапия
- Народные средства
- Питание при мокнущей экземе
- Интересно знать! Новое в лечении мокнущей экземы
- Частые вопросы от пациентов
- Что нужно запомнить
Причины
В настоящее время экзема чрезвычайно распространена, по различным данным она регистрируется у 10-15% всего населения. Существует множество разновидностей патологии (Обо всех видах и их особенностях читайте в статье здесь), одна из них — мокнущая экзема. Спровоцировать ее развитие может множество причин.
В основе развития мокнущей экземы лежит сбой в иммунной системе, снижение защитной функции кожи и ее повышенная чувствительность к агрессивному воздействию внешней среды.
К предрасполагающим факторам относятся:
- Склонность к аллергическим реакциям, сопутствующие атопический дерматит, астма, крапивница, поллиноз (сезонный ринит).
- Возраст от 20 до 50 лет — именно на этот период приходится наиболее активная деятельность человека.
- Женский пол — у них более частый контакт с бытовой химией, косметикой, моющими веществами.
- Профессиональная вредность — чаще страдают от патологии посудомойки, уборщики, сотрудники химических лабораторий.
- Заболевания внутренних органов (желудочно-кишечного тракта, поджелудочной, печени, почек).
- Эндокринные патологии — сахарный диабет, нарушения функции щитовидной железы, гормональные сбои у женщин, в том числе беременность, климакс.
- Болезни нервной системы — нейропатии, нейроциркуляторная дистония.
- Иммунологические нарушения — ВИЧ, иммунодефициты вследствие приема кортикостероидов, цитостатиков и других лекарственных средств.
- Гиповитаминоз, недостаток микроэлементов при голодании, жесткой диете, глистных инвазиях.
- Наследственная предрасположенность.
- Дисбактериоз кишечника.
- Состояние после перенесенных инфекционных болезней (пневмония, бронхит, воспаления мочеполовой системы), приема антибактериальных средств.
Спровоцировать обострение мокнущей экземы могут травмы кожного покрова (царапины, ссадины), солнечные ожоги, контакт с моющими средствами, стиральным порошком, неподходящая уходовая косметика (крем для рук, лица, гель-лак).
Повышенная тревожность, депрессия, стрессы и переутомление негативно влияют на состояние иммунной системы и кожу и являются спусковым механизмом для развития экземы.
Симптомы
Мокнущая экзема всегда появляется в острой форме спустя некоторое время после воздействия провоцирующего фактора, затем проходит самопроизвольно или в ответ на проводимое лечение.
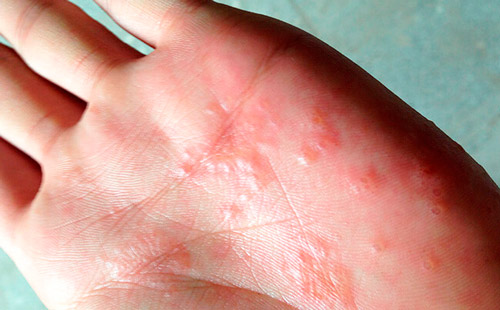
Однако новые контакты с химическими веществами или стрессы быстро провоцируют очередной всплеск заболевания. Бесконечный цикл обострений и ремиссии можно остановить только с помощью правильной терапии и грамотного ухода.
Заподозрить развитие мокнущей экземы можно по следующим признакам:
- Покраснение кожи, напоминающее солнечный ожог или химический ожог.
- Появление небольших узелков (до 5 мм в диаметре), пузырьков, заполненных прозрачным содержимым на фоне красных пятен.
- Нестерпимый зуд. Жжение кожи настолько сильное, что может привести к нарушениям сна, раздражительности и нервным срывам у больного.
- Самопроизвольное вскрытие элементов сыпи с формированием грубых желтоватых корочек, расчесы, царапины.
- Формирование «экзематозных колодцев» — глубоких эрозий на коже, на дне которых выделяется прозрачная жидкость.
- Вторичные бактериальные патологии (стрептодермии, пиодермии).
- Сухость, шелушение кожи.
Экзематозная сыпь имеет склонность к быстрому распространению и эволюционному морфизму (то есть на одном участке тела обнаруживаются сразу все признаки экземы: покраснение, узелки, пузырьки, эрозии и корки).
В случае запущенной формы заболевания на местах бывших эрозий появляются участки утолщения красновато-синего оттенка. Они незначительно возвышаются над поверхностью кожи, обильно шелушатся.
Один из характерных симптомов патологии — «плач экземы». Экссудат, образующийся в процессе формирования эрозий, визуально похож на слезы или капли росы.
Классификация
В зависимости от давности заболевания выделяют острую форму мокнущей экземы и хроническую, протекающую с эпизодами обострения и ремиссий. По характеру клинической картины, локализации и причинам воспаления выделяют несколько видов патологии.
Таблица — Виды мокнущей экземы
| Заболевание | Течение |
| Истинная мокнущая экзема | Проявляется в виде острых вспышек, при которых не всегда можно четко установить провоцирующий фактор. Чаще встречается у лиц с аллергией, различными нарушениями иммунитета, патологиями ЖКТ. Начинается с отека и покраснения отдельных участков кожи, затем появляются узелки с пузырьками, которые самопроизвольно лопаются и образуют участки мокнутий. По мере заживления формируются корочки, утолщение кожи, пигментация |
| Себорейная | Развитие патологии связано с нарушением функции сальных желез, что может встречаться в подростковом возрасте, при гормональных сбоях. Это приводит к появлению сыпи на голове, за ушами, на задней поверхности шеи, спине. При данной форме экземы высыпания склонны к слиянию, могут образовывать «кольца» или «гирлянды». В местах воспаления быстро образуются желтоватые корочки и жирные чешуйки |
| Микробная | Чаще всего развивается у лиц с нарушением иммунитета, при сахарном диабете. Локализуется в основном на ногах, вокруг длительно незаживающих царапин, ссадин и эрозий на коже. Сыпь появляется по краям раневой поверхности и быстро распространяется на соседние участки. Сопровождается сильным зудом, болезненными ощущениями, формированием гнойных очагов, общим недомоганием и лихорадкой |
| Профессиональная | Диагностируется у людей, которые в своей профессиональной деятельности вынуждены контактировать с различными физическими и химическими раздражителями. Развивается на руках уборщиков, лаборантов, строителей, на лице у актеров, моделей (из-за частого применения грима) |
| Экзематозный хейлит (экзема на губах) | Воспаление локализуется вдоль каймы губ, часто возникают маленькие трещинки, корочки, чешуйки. Мокнутие при данном виде экземы минимальное. Хейлит чаще всего развивается при пищевой аллергии, гиповитаминозах |
Мокнущая экзема на руках
Ладони, кисти и предплечья — излюбленная локализация мокнущей экземы. Чаще всего болезнь провоцируется применением некачественной или аллергенной косметики, контактом с бытовой химией (моющие средства для пола и посуды, стиральные порошки), использованием дезинфицирующих средств, постоянным ношением латексных перчаток (распространено среди медицинского персонала и работников сферы услуг).
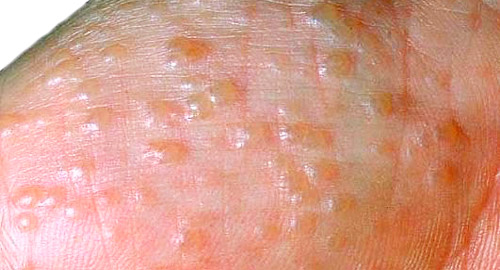
Летом экзема может быть спровоцирована чрезмерным увлечением загаром, а зимой — холодом и тесными синтетическими рукавицами.
На кистях мокнущая экзема начинается с покраснения и отечности кожи на пальцах рук и ладонях. Спустя несколько суток на теле появляются зудящие пузырьковые высыпания. Дискомфорт при этом настолько сильный, что без правильного лечения он становится причиной бессонницы и неврозов, невозможности выполнять повседневные функции.
Сыпь предплечьях склонна к быстрому распространению, появлению эрозий, корок и мокнутий, шелушений. По мере заживления на коже остаются участки пигментации темно-коричневого цвета, сухость.
Мокнущая экзема на ногах
Чаще всего патология поражает кожу стоп и голеней, коленей. Спровоцировать ее могут ношение тесной, неподходящей по размеру синтетической обуви, тесные носки, недостаточная личная гигиена, обильное потоотделение.
Чаще всего экзема на ногах встречается у лиц мужского пола, спортсменов бегунов (ношение закрытых кроссовок, отечность ног, спровоцированная физическими нагрузками), у лиц с патологиями опорно-двигательного аппарата (плоскостопие, «косточка» на стопе).
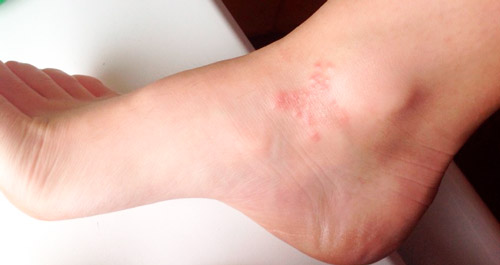
Воспаление на ногах часто сопровождается присоединением бактериальной или грибковой инфекции и развитием микробной экземы.
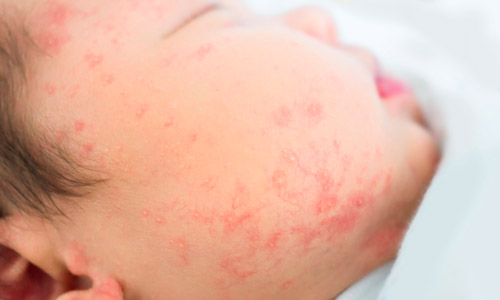
Экзема у детей
Заболевание кожи у детей, помимо конечностей, часто локализуется на голове, в области лба, за ушами, на шее и подбородке, на груди и спине. Поскольку малыши реже контактируют с агрессивными химическими веществами и не подвергаются профессиональным вредностям, мокнущая экзем у них проявляется и обостряется на фоне других аллергических заболеваний — бронхиальной астмы, диатеза.
Спровоцировать патологию могут пищевые продукты (шоколад, какао, клубника, цитрусовые и другие), пыльца растений, шерсть домашних животных, уходовые средства (шампунь, пенка для купания, детский крем).
У грудничков патология может возникать в паху, на ягодицах, бедрах и копчике. Это связано с постоянным ношением подгузников, потением кожи под ними.
У младенцев экзема осложняется микробной инфекцией в два раза чаще, чем у взрослых. Это связано с загрязнением ран во время подвижных игр на улице, недостаточностью защитных сил организма. Ребенку трудно объяснить, что нельзя чесать зудящие места грязными руками.
Диагностика
Определением формы, установлением причин мокнущей экземы, подбором оптимального лечения экземы занимается врач-дерматолог. В международной классификации болезней 10 пересмотра (МКБ 10) патология относится к группе кожных заболеваний и шифруется кодом L30.9.
В зависимости от сопутствующих заболеваний и предполагаемых провоцирующих факторов пациенту могут назначаться консультации аллерголога, гастроэнтеролога, эндокринолога, иммунолога и других смежных специалистов.
Выявить мокнущую экзему врач может на основании визуального осмотра, сбора жалоб и анамнеза больного. С целью уточнения диагноза применяются:
- Соскоб с поврежденных участков с дальнейшим микроскопическим исследованием и посевом. Исследование позволяет выявить, какие патологические процессы происходят в коже, определить наличие патогенных микроорганизмов и их чувствительность к противомикробным препаратам.
- Биопсия кожи и гистологический анализ. Применяется в тяжелых случаях, при частых рецидивах, глубоком поражении кожных покровов.
- Аллергопробы (накожные или скарификационные). Дают возможность выявить аллерген, ставший причиной болезни.
- Серологические исследования (определение уровня IgE, ответственного за предрасположенность к атопическим заболеваниям и специфических антител, например, к антигенам гельминтов, других паразитов).
Всем больным в обязательном порядке назначается общий анализ крови. По его результатам можно предположить аллергическую природу заболевания (по увеличению числа эозинофилов), установить активность воспалительного процесса (увеличение количества лейкоцитов, ускорение СОЭ).
Биохимическое исследование позволяет выявить неполадки в работе печени, поджелудочной железы, почек. По уровню сахара в крови можно установить диагноз сахарного диабета или преддиабета (нарушения толерантности к глюкозе).
С помощью общего анализа мочи можно обнаружить инфекции мочеполовой системы (цистит, пиелонефрит и другие патологии).
При наличии сопутствующих болезней внутренних органов больному могут назначаться фиброгастроскопия (ФЭГДС), ультразвуковое исследование органов брюшной полости и малого таза, компьютерная и магнитно-резонансная томография.
Дифференциальная диагностика
Для того чтобы назначить правильное и эффективное лечение, важно отличить мокнущую экзему от других дерматозов (чесотки, ихтиоза, дерматофитии, токсикодермии, ранних стадий онкологических патологий кожи) и различные формы экземы между собой.
Таблица — Дифференциально-диагностические признаки мокнущего экземы
| Клинические признаки | Экзема | Нейродермит | Псориаз |
| Причины | Наследственная предрасположенность, контакт с раздражающими веществами | Генетическая склонность к атопии, пищевые или бытовые аллергены | Аутоиммунные процессы |
| Сыпь | Типичный признак — полиморфизм, на одном участке тела одновременно обнаруживаются узелки, везикулы, эрозии, корки, пигментные пятна, мокнутия | Полиморфизм не выражен, наблюдается сильное покраснение кожи, образуются мелкие узелки, пузырьки, экскориации (расчесы). | Сухость кожи, шелушения, бляшки, чешуйки, характерна псориатическая триада (стеариновое пятно, терминальная пленка, кровяная роса) |
| Локализация высыпаний | На любой части тела, чаще кисти рук, стопы, в области лица, шеи, волосистой части головы | В области локтевых и коленных сгибов, на задней поверхности шеи, на лице | Локти, колени, грудь, поясница, бедра. Псориаз часто поражает кисти, стопы, ногти на руках и ногах |
| Дермографизм | Красный | Белый | Красный |
| Зуд | Интенсивный, вторичный, возникает после появления элементов сыпи | От умеренной до выраженной интенсивности, первичный, предшествует появлению высыпаний | Может быть как слабовыраженным, так и изнуряющим, в зависимости от тяжести заболевания, появляется вместе с сыпью |
Дермографизм — это изменение окраски кожи в ответ на механическое воздействие, обусловлен раздражением стенок сосудов, повышением проницаемости их стенки и выделением медиаторов. Имеет важное диагностическое значение, так как позволяет оценить капилляры кожи, преобладание симпатической или парасимпатической нервной системы (что играет важную роль в развитии кожных патологий).
Определить местный дермографизм можно с помощью проведения по предплечью тупым концом стеклянной палочки (диаметр 2 мм). Через 10-20 секунд появляется белая или красная полоса, которая полностью исчезает через 1-10 минут. При некоторых заболеваниях красный дермографизм может сохраняться 1-2 часа и сопровождается появлением волдырей.
Лечение
Для успешной терапии мокнущей экземы необходимо в первую очередь определить и исключить (при невозможности — максимально ограничить) контакт с провоцирующими факторами (аллергенами, бытовой химией, профессиональными вредностями).
На начальном этапе лечения проводится курс десенсибилизирующей (уменьшающей повышенную патологическую чувствительность к аллергенам) терапии. С этой целью назначаются мочегонные средства (Фуросемид, Лазикс, Торсид), дезинтоксикационная терапия (при необходимости проводится внутривенное введение растворов физиологического и Рингера, Реосорбилакта, глюкозы), инъекции глюконата кальция и сульфата магния. При любых проявлениях прописывается прием энтеросорбентов (активированный уголь, Атоксил, Полисорб, Смекта).
Для купирования зуда и уменьшения симптомов аллергического воспаления применяются антигистаминные средства. Предпочтение отдается препаратам 3 поколения:
- Левоцитеризин (Алерзин, Алерон, L-цет, Гленцет, Ксизал, Цетрилев).
- Дезлорадатин (Алернова, Алерсис, Лордес, Хитакса, Эриус).
- Фексовенадин (Алексофаст, Алтива, Денокс, Телфаст).
Названные медпрепараты обладают минимальным количеством побочных эффектов, не вызывают сонливости и заторможенности, по рекомендации врача могут применяться для лечения беременных женщин, детей.

В случае интенсивного зуда, усиливающегося в вечернее время и вызывающего бессонницу, специалист может назначить препарат первого поколения — Хлоропирамин (Супрастин) с целью дополнительной седации.
Дозировку, кратность и длительность приема противоаллергических средств подбирает дерматолог или аллерголог в зависимости от тяжести заболевания. Обычно курс антигистаминных препаратов продолжается 7-14 суток, на протяжении которых больному необходимо принимать по 1-4 таблетки в день.
Если заболевание протекает тяжело, сопровождается сильным отеком и риском развития крапивницы, отека Квинке или анафилактического шока, используются гормональные средства — кортикостероиды. При лечении мокнущей экземы назначаются Преднизолон, Метилпреднизолон (Медрол), Дексаметазон.
В случае инфицирования раневой поверхности назначаются антибиотики (Амоксициллин, Аугментин, Азитромицин и другие (в зависимости от предполагаемого возбудителя или по результатам анализа на чувствительность), противогрибковые препараты (Флуконазол, Итраконазол, Тербинафин).
Дополнительно применяются средства, способствующие нормализации функции желудочно-кишечного тракта: антациды (Маалокс, Ренни), лекарства для снижения кислотности (Проксиум, Нольпаза, Нексиум), ферменты (Мезим, Креон, Микразим), гепатопротекторы (Гептрал, Гепа-мерц, Эссенциале, Карсил), гомеопатия (Апис 3, Олеандр, Анакардиум).
Обязательно назначаются щадящие седативные препараты на растительной основе (валерьяна, мелисса, Афобазол, Седавит), при их неэффективности, строго под контролем врача применяются противотревожные и антидепрессанты (Фенибут, Эсцитам, Триттико), снотворные препараты.
С целью повышения защитных сил организма выписываются поливитаминные комплексы (Компливит, Мульти-Табс, Супрадин), инъекции витаминов А, Е, группы В, растительные иммуномодуляторы (препараты эхинацеи, лимонника, элеутерококка), интерфероны.
Местная терапия
Наружное лечение зависит от клинической картины и преобладающих симптомов местной экземы. Для устранения кожного зуда используют противоаллергические средства — Фенистил-гель и Псило-бальзам. При их неэффективности назначают топические кортикостероиды: мази Целестодерм, Белодерм, Локоид Гидрокортизон т комбинированные средства, такие как Тридерм или Белосалик.
При наличии признаков бактериальной инфекции или микробной экземы применяются местные антибактериальные препараты — Левомеколь, Офлокаин. В случае присоединения грибковой инфекции используются кремы Клотримазол, Ламизил, Экзодерил, Тербинафин и другие.
При лечении себорейной формы мокнущей экземы обязательно назначаются специализированные шампуни — Низорал, Дермазол, Перхотал.
Устранить мокнущие эрозии можно с помощью примочек из азотнокислого серебра, танина, резорцина, хлоргексидина, диоксидина и борной кислоты. По мере заживления кожные покровы следует обрабатывать цинково-ихтиоловой или борно-цинковой пастами, водно-спиртовыми болтушками, мазью Вишневского.
При подборе наружных средств важно не заниматься самолечением, а обратиться к специалисту. На основании осмотра и данных анализов он подберет оптимальный комплекс лекарственных средств, расскажет про основные правила по уходу за кожей.
Как делать примочки при мокнущей экземе
Для того чтобы добиться быстрого уменьшения неприятных симптомов заболевания и стойкой ремиссии, важно придерживаться ряда правил по обработке пораженных участков тела.
Основной задачей местной терапии при экземе является уменьшение мокнутий и заживление эрозий. С этой целью применяются подсушивающие примочки, компрессы с резорцином и березовым дегтем.

Процедура проводится ежедневно на протяжении 3-5 суток и состоит из нескольких этапов:
- Необходимо сложить вчетверо отрез стерильной марли или бинта таким образом, чтобы получившийся лоскут полностью покрывал пораженную поверхность кожи.
- Обильно смочить марлю в вяжущем растворе, отжать и приложить на область высыпаний, сверху ничем не закрывать.
- По истечении 15-20 минут следует снять примочку и дать коже высохнуть самостоятельно. Нельзя вытираться и сушить тело другими средствами (фен, вентилятор).
- Все этапы процедуры повторить еще 3-4 раза.
- По окончании обработать кожу гормональным средством. При необходимости нанести антибактериальную или противогрибковую мазь.
По завершении лечения над поверхностью эрозий образуются корочки, которые должны отпасть самостоятельно. Поверх них можно накладывать гормональные и антигистаминные средства для устранения зуда, противогрибковые препараты, антисептики или салицилово-цинковую мазь, чтобы дополнительно подсушить кожу.
Физиотерапия
После купирования острого воспалительного процесса, стихания симптоматики и устранения дискомфорта, для закрепления результата и профилактики рецидивов применяется физиотерапевтические лечение.
Широко используются следующие процедуры: фото- , озоно- , лазеро- и магнитотерапия.
Облегчить состояние при мокнущей экземе можно с помощью лечения холодом (криотерапии), обертывания с применением морских водорослей (талассотерапия), грязелечение, парафинотерапия, иглорефлексотерапия.
Народные средства
Облегчить состояние при мокнущей экземе в домашних условиях можно с помощью нетрадиционной медицины. Однако при этом важно помнить, что данные рецепты применяются только в качестве дополнения, а не вместо медикаментозного лечения.
Хорошей эффективностью обладают:
- Сода. Смягчает кожу, эффективно устраняет жжение, способствует заживлению мелких ранок, обладает легким антисептическим эффектом. Для того чтобы быстрее избавиться от мокнущей экземы, необходимо ежедневно (на протяжении 10 суток) принимать теплую ванну с добавлением 1 пачки пищевой соды. Длительность процедуры должна составлять 15-20 минут, после чего следует насухо промокнуть кожу полотенцем, а на пораженные участки нанести гормональные средства.
- Морская соль. Обладает подсушивающим и легким противозудным действием, успокаивает кожу и способствует быстрому заживлению. Однако, при наличии открытых ранок использовать ее нельзя из-за неприятных ощущений. Можно принимать ванну, добавляя соль из расчета 1 кг на 200 л воды или делать ванночки для рук и ног.
- Травяные примочки. Для приготовления следует смешать в равных пропорциях высушенные цветки календулы, ромашки и шалфея, залить 50 г смеси двумя стаканами кипятка. Оставить настаиваться на 15-20 минут. Полученный настой процедить, смочить в нем чистую марлю или сложенный в несколько слоев бинт и использовать для примочек по 20 минут три раза в сутки.
- Компресс из капусты с яйцом. Необходимо натереть на мелкой терке несколько листов белокочанной капусты. 3 столовых ложки полученной кашицы смешать с белком куриного яйца, выложить смесь на пораженный участок кожи и зафиксировать повязкой. Длительность процедуры 1-2 часа.
При экземе, локализованной в области волосистой части головы, полезно делать маски из кокосового и миндального масла. Для этого следует нагреть компоненты на водяной бане, тщательно втереть в корни волос и оставить на 20-40 минут, после чего смыть шампунем (желательно использовать средства с противогрибковыми компонентами). Такая процедура благотворно влияет не только на состояние кожи, но и на волосы.

Укрепить иммунитет и избежать обострений заболевания можно с помощью витаминных травяных чаев. Для приготовления целебного настоя следует смешать по 3 чайных ложки сухой травы тысячелистника, зверобоя, хвоща, полыни и шалфея. Столовую ложку полученного чая залить стаканом кипятка и нагревать на водяной бане в течение 15 минут. Настой остудить, разбавить водой до 200 мл. Пить по 1/3 стакана три раза в сутки за 30 минут до приемов пищи. Употреблять витаминный чай нужно не менее 3 месяцев.
Питание при мокнущей экземе
Гипоаллергенная диета — одна из важных составляющих терапии при заболеваниях кожи. С помощью нормализации рациона можно быстро устранить неприятные симптомы болезни, избежать обострений, предотвратить осложнения и хронизацию патологии.
При появлении признаков мокнущей экземы важно отказать от пищевых аллергенов:
- Клубники, малины, смородины и других красных ягод.
- Цитрусовых и экзотических (ананас, манго, банан) фруктов.
- Яркоокрашенных овощей (томаты, болгарский перец).
- Морской рыбы и морепродуктов (креветки, кальмары и т. д.).
- Яиц, коровьего молока.
- Меда, орехов, какао, шоколада.
Важно ограничить употребление жирных, жареных продуктов, копченостей, маринованной пищи, специй и соусов. Рекомендуется полностью исключить из рациона сладкие газированные напитки, кондитерские изделия, алкоголь, отказаться от курения.
Основу питания должны составлять зелень, свежие овощи (огурцы, капуста), крупы (овсяная, гречневая, рис, пшеничная), макаронные изделия, нежирное мясо (птица, кролик, телятина). Все продукты должны готовиться щадящим способом — варка, тушение, запекание в духовке или на пару.
Из сладостей можно употреблять натуральный зефир, пастилу, галетное печенье, сухари без добавок, сушки, запеченные яблоки и груши. К списку напитков, разрешенных при мокнущей экземе, относятся компот из сухофруктов и яблок, травяные чаи, отвар шиповника.
Интересно знать! Новое в лечении мокнущей экземы
В период с 2017 по 2019 год было проведено множество рандомизированных клинических исследований (РКИ), оценивающих эффективность приема живых микроорганизмов (пробиотиков) при мокнущей экземе по сравнению с плацебо или другими видами терапии.
Прием лактобацилл и бифидобактерий как по отдельности, так и в комбинации продолжался от 4 недель до 6 месяцев. В результате было отмечено умеренное уменьшение таких характерных признаков экземы как зуд, жжение кожи и нарушение сна, улучшение качества жизни больных по сравнению с контрольными группами.
Кроме того, было зарегистрировано снижение степени тяжести мокнущей экземы (по результатам оценки медицинских работников) среди лиц, принимавших пробиотики. За время лечения у них отсутствовали побочные эффекты или наблюдались в минимальном количестве.
Это делает возможным включение пробиотических средств в состав комплексного лечения экземы, в особенности при диагностированном дисбактериозе или сопутствующих патологиях ЖКТ, во время приема антибактериальных препаратов.
Частые вопросы от пациентов
Вопрос: Можно ли принимать ванную или мыться под душем при мокнущей экземе?
Ответ: При обострении болезни лучше отдать предпочтение душу, однако, если хочется понежиться в ванной, это не противопоказано. Главное правило — купаться не более 10-15 минут в теплой воде. Для мытья тела следует использовать только гипоаллергенные гели или пенки без красителей и отдушек. По окончании гигиенических процедур нужно промокнуть кожу чистым махровым полотенцем, не растирая, нанести гормональную мазь от экземы и подсушивающие средства.
Вопрос: Как нужно изменить образ жизни, чтобы обострения экземы случались реже?
Ответ: В первую очередь важно подобрать правильный уход за кожей, использовать гипоаллергенные средства, подсушивать мокнущие участки. Желательно отказаться от синтетики, носить одежду и обувь из натуральных материалов.
Больным с экземой важно создать оптимальный микроклимат дома, температура должна быть 20-25 ℃, желательно установить увлажнитель воздуха.
Вопрос: Мой отец, как и я, страдает от мокнущей экземы, какова вероятность, что болезнь передастся ребенку?
Ответ: Мокнущая экзема — заболевание с генетической предрасположенностью. Вероятность наследования патологии ребенком, при условии, что его папа здоров, составляет 50%. Но болезнь необязательно проявит себя, для того чтобы развилась экзема, необходимо сочетание нескольких факторов — наследственность, снижение иммунитета, контакт с раздражителями.
Вопрос: Обязательно ли пользоваться гормональными мазями при экземе? Можно обойтись без них? Как вылечить болезнь народными средствами?
Ответ: Кортикостероиды входят в состав комплексной терапии при среднем и тяжелом течении экземы. При правильном использовании по рекомендации врача они абсолютно безопасны, не всасываются в кровь и не вызывают побочных эффектов. Без гормонов (другими лекарствами) можно лечить легкую экзему.
Домашние средства должны применяться только в качестве дополнения к традиционной терапии экземы, сами по себе они не эффективны.
Вопрос: Что такое детская экзема? Как лечить ее у грудничка?
Ответ: Синонимом «детской экземы» является «атопический дерматит». Для лечения патологии применяются антигистаминные и гормональные средства, увлажняющие кожу кремы-эмоленты. По показаниям при экземе у грудничков могут быть назначены витамины, глюконат кальция и другие препараты.
Что нужно запомнить
Мокнущая экзема — хроническая патология, протекающая с эпизодами обострения и ремиссии. Она выявляется только у человека, не заразна и не может передаваться от больного к здоровому или от животных.
Проявляется покраснением кожи, пузырьковой сыпью, зудом и обильно мокнущими, длительно незаживающими эрозиями. Если патологию не лечить, она может осложниться утолщением и деформациями кожи, гнойничковыми и грибковыми заболеваниями.
Основу терапии мокнущей экземы составляют антигистаминные, гормональные препараты, подсушивающие средства (Резорцин, Диоксидин, марганцовка, Хлоргексидин).
С целью профилактики мокнущей экземы важно тщательно соблюдать правила личной гигиены, придерживаться сбалансированного гипоаллергенного питания и нормализовать режим дня.
Дисгидротическую экзему на ногах можно спутать с грибковым поражением. Заболевания схожи по своим признакам, но отличаются лечением. Важно своевременно установить верный диагноз. В статье «Грибок стопы» вы найдете исчерпывающую информацию о методах диагностики и самые эффективные схемы терапии патологии.





