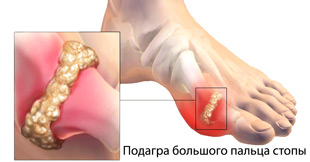
 Подагра (подагрический артрит) ― системное воспалительное заболевание, возникающее при нарушении пуринового обмена. Пурины содержатся в клетках и поступают в организма с пищей, из них образуется мочевая кислота. При развитии подагры соли мочевой кислоты (ураты) откладываются в суставах и почках. Классическая локализация болезни ― большой палец стопы.
Подагра (подагрический артрит) ― системное воспалительное заболевание, возникающее при нарушении пуринового обмена. Пурины содержатся в клетках и поступают в организма с пищей, из них образуется мочевая кислота. При развитии подагры соли мочевой кислоты (ураты) откладываются в суставах и почках. Классическая локализация болезни ― большой палец стопы.
Мужчины болеют чаще женщин, в возрасте после 40 лет. Клиническая картина характеризуется приступами интенсивных болей и периодами затихания острого процесса. Подагрический артрит требует постоянного лечения и врачебного контроля. Эффективность терапии и прогноз зависят от соблюдения диеты и образа жизни.
- Механизм развития (патогенез)
- Причины
- Генетический фактор
- Чрезмерное поступление пуринов с пищей
- Нарушение выведения мочевой кислоты
- Распад пуриновых соединений
- Это интересно!
- Классификация
- Фазы течения болезни
- Первые признаки (преморбидная фаза)
- Интермиттирующая фаза
- Хроническая стадия
- Клинические формы
- Симптомы подагры
- Болевой синдром
- Воспалительные изменения сустава
- Образование тофусов
- Поражение почек
- Ограничение движений в суставах
- Диагностика
- Лечение
- Лекарственные средства для купирования приступа
- Противоподагрические препараты
- Лечебная тактика в период ремиссии
- Диета
- Народные методы лечения
- Вопросы пациентов
- Профилактика
- Прогноз
- Что надо запомнить
Механизм развития (патогенез)
Заболевание связано с нарушением метаболизма пуринов, которые содержатся в генетическом материале клеток (ДНК, РНК) и участвуют в передаче наследственной информации. Эти вещества поступают в организм с продуктами питания (мясо, рыба, бобовые). Расщепление пуринов возникает под действием особых ферментов до мочевой кислоты, которая в норме выводится из организма почками.
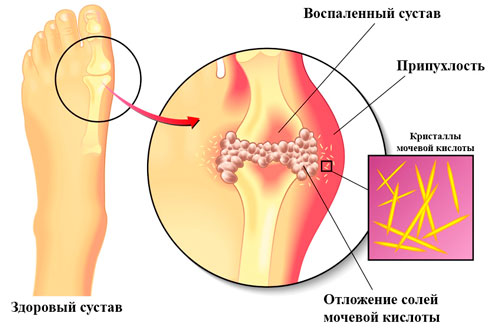
Подагрический артрит появляется при нарушении одного или несколько звеньев пуринового обмена. Первый вариант развития ― недостаточная функция ферментов приводит к высокой концентрации мочевой кислоты в крови. Второй ― нарушение работы почек способствует накоплению пуриновых соединений в организме. Мочевая кислота вступает в химические соединения с ионами натрия и кальция. Вследствие этого образуются соли ураты, которые сначала откладываются в мягких тканях возле суставов, затем в почках.
Преимущественное поражение первого пальца стопы связано с особенностями кровоснабжения. Вокруг сустава находится развитая кровеносная сеть, которая становится «ловушкой» для уратов. Высокие нагрузки на стопу при ходьбе приводят к отложению солей в области пястно-фалангового сочленения (у основания большого пальца) и формированию «косточки».
Поражение почек возникает на поздних стадиях болезни. Из уратов образуются конкременты в мочевыводящих путях. Развивается почечнокаменная болезнь, в тяжелых случаях ― хроническая почечная недостаточность.
Причины
Заболевание возникает при нарушении метаболизма пуринов или задержке мочевой кислоты в организме. Влияние нескольких пусковых факторов утяжеляет течение подагры и приводит к быстрому прогрессированию.
Причины:
- Генетический фактор (наследственная предрасположенность).
- Чрезмерное поступление пуринов в организм с продуктами питания.
- Нарушение выведения мочевой кислоты.
- Распад пуринов вследствие разрушения тканей.
Развитию подагры предшествует длительный период гиперурикемии ― высокой концентрации мочевой кислоты в крови, которая обычно не дает ярких клинический проявлений.
Генетический фактор
У членов одной семьи риск развития подагрического артрита увеличивается в 7 раз. Наследственный фактор связан с генными мутациями, которые приводят к нарушению работы ферментов, отвечающих за метаболизм пуринов в организме. Вследствие этого в крови накапливается мочевая кислота, а в суставах образуются ураты.
Изменение функции ферментов часто диагностируют с другими наследственными заболеваниями, такими как метаболический синдром, сахарный диабет, гиперлипидемия (большая концентрация холестерина и его фракций) и гипертония (высокое артериальное давление).
Чрезмерное поступление пуринов с пищей
В некоторых продуктах содержится высокая концентрация пуриновых соединений. Прием такой пищи не может вызвать нарушение метаболизма при нормальной работе ферментов и мочевыделительной системы. Пуринсодержащие продукты играют роль неблагоприятных факторов, запускающих сбой в обмене веществ при скрытом патологическом процессе. Чрезмерное поступление пищи угнетает адаптивные свойства организма и запускает болезнь.
Продукты с высоким содержанием пуринов:
- красное мясо (говядина, телятина, свинина), особенно молодых животных;
- жирная рыба (скумбрия, треска, анчоусы);
- субпродукты (язык, мозги, сердце, почки);
- копчености (колбасы, сардельки, сосиски);
- жиры животного происхождения (сало, сливочное масло);
- кондитерские изделия (пирожные, торты);
- бобовые культуры (чечевица, соя, горох).
Пурины содержатся в спиртных напитках. Особенно опасны для больных подагрическим артритом пиво и вино. Застолье с жирными мясными и рыбными продуктами, которое сопровождается употреблением алкоголя, часто вызывает обострение патологии.
Нарушение выведения мочевой кислоты
Подагра может развиваться на фоне изменения работы почек. В таком случае заболевание носит вторичный характер. Замедление фильтрационной функции клубочков способствует образованию уратов и отложению солей в мягких тканях. Длительное течение болезни приводит к формированию камней и развитию хронической почечной недостаточности.
Распад пуриновых соединений
Пурины попадают в кровь при естественном обновлении тканей в нормальном количестве. Гибель клеток вследствие болезней вызывает перенасыщение организма мочевой кислотой. Функция почек не всегда может справиться с выведением ее из организма, вследствие чего образуются ураты и откладываются в тканях.
Причины катаболизма пуринов:
- тяжелые травмы мягких тканей и костей (переломы, гематомы, разрывы мышц и связок);
- ожоги с большой площадью поражения 3-4 степени;
- хирургические вмешательства (полостные операции, ампутация конечностей);
- массивный гемолиз (разрушение эритроцитов) при анемии, лейкозах, полицитемии;
- лечение онкологических заболеваний, которое направлено на разрушение тканей опухоли (цитостатики, лучевая и химиотерапия);
- прием тиазидных (Гидрохлортиазид, Индапамид, Метолазон) и петлевых (Фуросемид, Лазикс, Буфенокс) мочегонных средств.
Подагра при распаде пуринов имеет вторичный характер. Устранение пускового фактора приводит к восстановлению обмена веществ, уровня мочевой кислоты в крови и работы почек.
Это интересно!
Последние научные исследования выявили особенности «современной» подагры. Заболевание чаще развивается у людей, которые упторебляют фастфуд 3-4 раза в неделю. Особенно опасно сочетание гамбургеров и пива.
Подагрический артрит чаще стали диагностировать у женщин с хроническими гинекологическими заболеваниями и ранним климаксом. Первые признаки болезни могут возникнуть уже в 27-35 лет. Нарушение гормонального фона вызывает сбой пуринового обмена.
Наследственная подагра редко приводит к развитию почечнокаменной болезни. Характерное поражение в таких случаях ― гломерулонефрит, который вызывает хроническую почечную недостаточность.
Классификация
В клинической практике подагрический артрит разделяют по причине возникновения и особенностям течения. В МКБ 10 (международной классификации болезней 10 выпуска) заболеванию присвоен код М10.
По причине развития подагра бывает:
- Первичной ― развивается вследствие генетических ферментопатий.
- Идиопатическая ― причина остается невыясненной.
- Вторичная ― возникает в результате нарушения функции почек, патологии кроветворения, травм, приема цитостатиков и диуретиков.
В зависимости от механизма развития выделяют такие формы:
- Метаболическая ― излишки образования мочевой кислоты.
- Почечная ― нарушение фильтрационной функции органа.
- Смешанная ― сочетаются несколько механизмом развития болезни.
По клиническим особенностям различают следующие формы подагры:
- Классический приступ артрита ― сопровождается интенсивными болями в суставах.
- Подострая ― характерно медленное нарастание симптомов и неяркие клинические проявления.
- Ревматоидноподобная ― по длительности острого периода и локализации поражения похожа на ревматоидный артрит.
- Псевдофлегмонозная ― напоминает клинику гнойного воспаления в сочленении.
- Инфекционно-аллергическая ― возникает поражение большого количества суставов.
- Малосимптомная ― имеет скрытое течение, сопряжена со сложностями диагностики.
В 80% случаев встречается классический подагрический приступ, который имеет типичную клиническую картину. По симптомам обострения болезни можно поставить диагноз без проведения лабораторно-инструментальных методов обследования.
Фазы течения болезни
Для подагры характерно поражение мелких суставов стоп, реже кистей. При нарастании метаболических нарушений воспаляются крупные сочленения: голеностопные, коленные, локтевые, плечевые.
Типичная локализация ― плюснефаланговый сустав 1 пальца стопы, несимметричное поражение с воспалением сочленения на одной ноге.
Длительное течение заболевания с частыми обострениями может вызывать подагрический артрит на обеих стопах и кистях. Хронизация процесса способствует поражению почек.
Заболевание имеет стадийность развития клиники. Выделяют 3 фазы течения подагры:
- Преморбидную ― не имеет характерной симптоматики.
- Интермиттирующую (блуждающую, мигрирующая) ― протекает с типичными признаками, характеризуется периодами обострения и затихания острого процесса.
- Хроническую ― образуются тофусы.
Симптоматику со стороны суставов выявляют на 2 и 3 стадии болезни, почки поражаются при хронизации патологии. Редко нарушение мочевыделительной системы диагностируют в интермиттирующую фазу. Быстрое развитие мочекаменной болезни происходит при появлении подагры на фоне первичного нарушения работы почек.
Первые признаки (преморбидная фаза)
Начальные клинические проявления подагры часто остаются незамеченными. Заподозрить патологию на этой стадии можно по биохимическому анализу крови, который проводят во время обследования других болезней или профилактических осмотров. Случайное выявление преморбидной фазы позволяет предупредить развитие острого приступа. С этой целью мужчинам после 40 лет рекомендуют проходить медосмотры для выявления лабораторных признаков болезни.

В анализе крови обнаруживают высокий уровень мочевой кислоты ― гиперурикемию. Нормальное показатели у мужчин соответствуют 180-420 мкмоль/л, у женщин ― 132-360 мкмоль/л. Стандартные результаты могут отличаться от метода диагностики и единиц измерения, которые использует лаборатория.
Гиперурикемия не является абсолютным признаком при диагностике подагрического артрита. Показатель указывает на риск развития заболевания и встречается при другой патологии: гипотиреозе, циррозе печени, псориазе, лейкозе, онкологии, вирусном гепатите, гестозе, наследственных болезнях (синдром Леша-Нихана).
Первые клинические признаки:
- общая слабость;
- быстрая утомляемость;
- зуд кожи;
- склонность к запорам;
- боли в животе;
- быстрый набор массы тела.
В 70% случаев преморбидная фаза протекает бессимптомно. В это время прогрессируют метаболические нарушения и увеличивается концентрация мочевой кислоты в крови. Первые признаки болезни возникают вследствие интоксикации организма.
Интермиттирующая фаза
Клинические симптомы подагры появляются после формирования уратов и отложения солей в мягких тканях суставов. Интермиттирующая форма имеет интервальный характер ― периоды обострения сменяются фазой ремиссии. Появляются типичные приступы подагрического артрита, которые позволяют поставить диагноз на основании симптомов.
Клинические признаки быстро развиваются после воздействия пусковых факторов: нарушения диеты, злоупотребления алкоголем, травмы конечности, переохлаждения, простудного заболевания или ОРВИ. Подагрический приступ вызывает интенсивные боли в суставе и воспалительные изменения над пораженным сочленением. Обострение длится от нескольких дней до 2-3 недель, чаще ― в течение 5-10 суток.
Отложение уратов в почках встречается редко. Могут формироваться небольшие камни в полости лоханки и мочевом пузыре. Движение конкрементов вызывают клинику почечной колики. Функция органа обычно сохранена.
Хроническая стадия
Длительное течение подагры с частыми обострениями приводит к образованию тофусов. Это округлые узелки, расположенные под кожей в области плюснефаланговых и межфаланговых суставов стоп и кистей, вокруг крупных сочленений (коленных, локтевых), на ушах. Тофусы представляют собой скопление уратов. Узелки могут сливаться между собой в крупные конгломераты и деформировать суставы.
Отложение солей мочевой кислоты может локализоваться в лоханках и паренхиме почек. Повреждение клубочков мозгового вещества со временем вызывает хроническую недостаточность органа. Ураты в лоханках и мочевом пузыре приводят к почечнокаменной болезни, что ухудшает пассаж мочи и способствует развитию инфекций.
Клинические формы
В большинстве случаев болезнь протекает по классическому варианту с развитием подагрического приступа. Иногда патология принимает нехарактерные формы, которые затрудняют диагностику. «Маски» заболевания приводят к несвоевременному лечению и утяжеляют течение подагрического артрита.
Таблица — Клинические формы подагры
| Форма подагры | Характерные признаки |
| Подагрический приступ по классическому варианту | Интенсивные боли в области плюснефалангового сустава большого пальца стопы Покраснение кожи и отек над сочленением Повышение местной температуры Лихорадка (до 39 ℃) Появление обострения после погрешностей в диете |
| Подострая | Умеренный характер боли Слабо выражены внешние воспалительные признаки Частое поражение средних и крупных суставов (голеностопных, локтевых, коленных, лучезапястных) Субфебрилитет (37-37,9 ℃) или нормальная температура тела |
| Ревматоидноподобная | Первичное поражение мелких суставов кистей Олиго- и полиартрит (воспаление сразу нескольких сочленений) Длительность приступа до 3-6 недель |
| Псевдофлегмонозная | Моноартрит (поражение одного сустава) Острые признаки местного воспаления (покраснение, отек, повышение местной температуры) Лихорадка (до 40 ℃) Общие признаки интоксикации организма (ознобы, потливость, тошнота, головные боли) Высокая СОЭ и лейкоцитов со сдвигом влево в анализах крови Нагноение и некроз (отмирание) тканей сустава возникает редко, в отличие от истинной флегмоны |
| Инфекционно-аллергическая | Воспаление одного и нескольких сочленений (моно- и полиартрит) «Летучесть» артрита (быстрое изменение локализации поражения суставов) Слабые признаки местного воспаления Нормальная температура тела Кожная сыпь (в редких случаях) |
| Малосимптомная | Поражение одного сустава Боль слабой интенсивности Нет признаков местного воспаления |
Перерывы между подагрическими приступами могут длиться от нескольких месяцев до 3-5 лет. Иногда после дебюта болезнь входит в стадию стойкой ремиссии в течение всей жизни. Частота обострений зависит от генетических факторов, образа жизни и характера питания. С каждым острым приступом перерывы становятся короче. Тяжелое течение подагры вызывает постоянные боли, что ухудшает качество жизни и может привести к инвалидности.

У мужчин приступ протекает в виде моноартрита большого пальца стопы, у женщин ― чаще возникает олиго- и полиартрит с поражением мелких суставов кисти.
Симптомы подагры
Заболевание протекает с болевым и суставным синдромом. Позже присоединяется формирование тофусов и поражение почек. Болевой синдром характеризуется дискомфортом в сочленениях, суставной ― внешними воспалительными изменениями. Отложение уратов в почках приводит к мочекаменной болезни. Боль и тофусы вызывают ограничение двигательной активности в суставах.
Болевой синдром
Подагрические приступы чаще возникают в плюснефаланговом сочленении большого пальца стопы, реже имеют другую локализацию. Внезапно появляются боли высокой интенсивности, жгучего и распирающего характера, которые распространяются на всю конечность. Приступ обычно возникает в ночные или ранние утренние часы. Боли приводят к невозможности пошевелить пальцем и опереться на стопу при ходьбе. Даже легкое прикосновение одежды или постельного белья вызывает страдания.
Болевой синдром возникает в одном суставе, симметричное поражение обеих ступней не характерно. Прием обезболивающих препаратов малоэффективен, согревающие процедуры ухудшают общее состояние. Подагрическому приступу обычно предшествует переедание жирной мясной пищи, прием алкоголя, переохлаждение, травмы стопы (ушиб, растяжение, ношение узкой обуви).
Воспалительные изменения сустава
Накопление уратов в мягких тканях и полости сустава оказывает травмирующее действие. Вследствие этого развиваются признаки местного воспаления, которые имеют ярко выраженный характер.
Появляется отечность и изменение внешних контуров сустава. Кожа над ним приобретает ярко-красный цвет, лоснится, иногда возникает синюшность вследствие застойных явлений в микроциркуляторном русле. Повышается локальная температура. Кожа в области пораженного сустава горячая на ощупь.
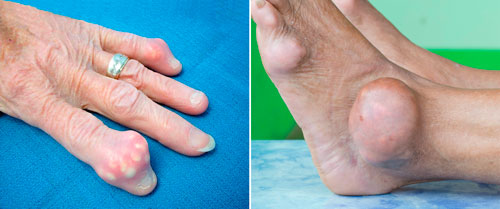
Образование тофусов
Отложение уратов в тканях на поздней стадии болезни приводит к появлению узелков разного размера. Они получили название тофусы (от лат. «tofus» ― твердый камень) и представляют собой специфический признак подагры. Узелки расположены в подкожной жировой клетчатке, плотные, безболезненные при ощупывании. Содержимое тофусов имеет белый или желтоватый цвет, пастообразную или порошкообразную консистенцию.
Узелки могут достигать размеров до 2-3 см в диаметре. Крупные образования разрушают мягкие ткани, приводят к деформации и нарушению функции сустава. Ухудшение местного кровотока вызывает появление трофических язв и нагноение раны. Тофусы могут формироваться во внутренних органах. Характерная локализация ― паренхима почек в области канальцев.
Поражение почек
Мочевыделительная система чаще страдает при подагре в связи с участием в выведении мочевой кислоты из организма. Скопление уратов в лоханках почек приводит к формированию камней разного размера. Крупные конкременты не могут пройти через мочеточники и вызывают клинику почечной колики. Мелкие камни постоянно травмируют слизистую лоханок, приводят к хроническому воспалению ― пиелонефриту.
Поражение почек протекает с тупыми тянущими болями в поясничной области. Периодически возникает повышение температуры до 38 ℃, потливость, ознобы, преимущественно ночью. Характерна слабость, сонливость, быстрая утомляемость, тошнота и ухудшение аппетита. В моче обнаруживают высокое содержание лейкоцитов, цилиндров, эритроцитов.
Почечная колика вызывает нестерпимые боли в пояснице, которые простреливают в пах, ногу, область живота на стороне поражения. Во время приступа больные возбуждены, не могут принять удобное положение для облегчения боли. Появляется тошнота, рвота без облегчения состояния, учащается пульс и повышается артериальное давление. При возникновении почечной колики необходимо вызвать бригаду скорой помощи. Пациента госпитализируют в нефрологическое отделение.
Тофусы в паренхиме разрушают канальцы и вызывают хроническую недостаточность почек. Заболевание имеет медленное прогрессирующее течение и редко вызывает тяжелое нарушение работы мочевыделительной системы. Чаще поражается одна почка, а парный орган берет ее функцию на себя.
Ограничение движений в суставах
Во время подагрического приступа больной щадит пораженную конечность. Ограничение подвижности в суставе вызывает массивный отек мягких тканей. В острый период нарушается походка и затруднена работа руками в зависимости от локализации артрита.
В период ремиссии двигательная активность сохранена. Нарушение функции может вызывать формирование тофусов, которые приводят к деформации сочленения. Разрушение суставов возникает редко при тяжелом течении болезни на фоне погрешностей в питании и отказа от лечения. Инвалидность наступает в 3-5% случаев.
Диагностика
Выявление заболевания основывается на анамнезе, жалобах, лабораторных и инструментальных методах обследования. При появлении начальных признаков подагры необходимо обратиться к врачу. Обычно первичный прием проходит у специалиста общей практики ― терапевта, семейного врача. Доктор проводит необходимые обследования и при подозрении на подагру направляет пациента к ревматологу. Можно сразу обратиться к узкому специалисту частной клиники. В государственных медицинских учреждениях на приеме у ревматолога обычно требуют направление от врача общей практики.
Таблица — Диагностики подагры
| Метод обследования | Результат |
| Анамнез | Первые симптомы болезни и время их появления Случаи подагры в семье Особенности питания (преобладание мясных блюд в рационе) Физическая активность (тяжелые условия труда, сидячий образ жизни) Вредные привычки (никотиновая и алкогольная зависимость) Перенесенные операции и травмы Хронические заболевания почек Прием лекарственных препаратов (иммуносупрессоров, диуретиков) |
| Жалобы на момент обращения | Боли в суставах Признаки местного воспаления Тофусы Наличие конкрементов в почках Гиперурикемия при обследовании крови |
| Лабораторные исследования | |
| Общий анализ крови | Лейкоцитоз со сдвигом влево |
| Биохимия крови | Гиперурикемия Увеличение концентрации СРБ (С-реактивного белка) Гипергликемия (глюкоза выше 5,5 ммоль/л) Высокое содержание мочевины и креатинина (при поражении почек) Увеличение концентрации липидов, в том числе холестерина Повышенный показатель кальция |
| Общий анализ мочи | Соли ураты Альбумины, белок |
| Биохимия мочи | Гиперурикемия (высокое содержание мочевой кислоты) Суточный клиренс выше 750 мг или ниже 250 мг в зависимости от причины подагры |
| Синовиальная жидкость | Лейкоцитоз с нейтрофилезом (увеличение белых клеток крови за счет нейтрофилов) Кристаллы мочевой кислоты |
| Содержимое тофусов | Белый кристаллический порошок, содержащий ураты |
| Инструментальные методы | |
| Рентгенография суставов | Нет изменений на ранних стадиях Субкортикальные кисты без эрозивных изменений Затемненные участки с нечеткими краями (тофусы, «пробойники») |
| УЗИ сочленений | Расширение суставной щели Уплотнение мягких тканей Деформация сустава Тофусы |
| Сцинтиграфия | Накопление контрастного вещества в местах локализации уратов |
| Компьютерная томография | Уплотнение мягких тканей вокруг сустава Локализация тофусов Деформация сочленения |
| УЗИ почек | Утолщение паренхимы Расширение лоханок Конкременты |
Комплексное обследование подтверждает диагноз подагры, определяет форму и фазу течения болезни. На основании полученных результатов врач назначает терапию.
Лечение
Терапия направлена на улучшение обмена мочевой кислоты и выведение ее из организма. Это предотвращает развитие подагрических приступов и поражение почек. Лечение отличается в зависимости от фазы течения болезни.
Лекарственные средства для купирования приступа
Цель терапии состоит в устранении болей и отека, нормализации температуры тела. Схема лечения и дозировка лекарственных средств зависят от тяжести течения болезни, возраста пациента, наличия сопутствующей патологии.
Препараты:
- НПВС (нестероидные противовоспалительные средства) ― угнетают воспаление в тканях, оказывают обезболивающее и противоотечное действие (Диклофенак, Бутадион, Индометацин, Мовалис, Нимесулид, Кетонал);
- глюкокортикоиды (стероидные гормоны) ― снимают сильные боли, предупреждают появление выпота в суставе, обладают иммуносупрессивным эффектом, назначают при тяжелой форме подагры (Преднизолон, Метилпреднизолон, Триамцинолон, Дексаметазон);
- Колхицин (антиурекимический растительный алкалоид) ― нормализует синтез мочевой кислоты, предотвращает воспаление тканей при отложение уратов, для купирования подагрического приступа вводят высокие дозы внутривенно (4 мг/сутки) в первый день приступа;
- местное лечение (мази, гели, растворы для наружного применения) ― устраняют боли, снижают отечность, улучшают двигательную активность в суставе при нанесении 3-4 раза в сутки (Диклак гель, Вольтарен, Долгит, Кетопрофен, аппликации с Димексидом).
Подагрический приступ купируют в ревматологическом стационаре. Препараты назначают короткими курсами (7-10 дней). Затем лечение продолжают в амбулаторных условиях. С целью снижения концентрации мочевой кислоты в крови назначают экстракорпоральную гемокоррекцию (например, гемодиализ).
Противоподагрические препараты
Нарушение пуринового обмена нормализуют при помощи средств, которые уменьшают образование мочевой кислоты и способствуют выведению ее из организма. Противоподагрические препараты предупреждают отложение уратов в мягких тканях и почках.
Виды лекарственных средств:
- урикодепрессивные ― угнетают действие ферментов, участвующих в синтезе мочевой кислоты (Аллопуринол);
- урикозурические ― повышают выведение пуриновых оснований почками (Пробенецид, Бензбромарон, Сульфинпиразон);
- смешанного действия ― влияют на синтез и экскрецию мочевой кислоты (Уродан, Алломарон).
Противоподагрические препараты назначают длительными курсами по 4-5 месяцев. В зависимости от причины и тяжести течения болезни пациентам рекомендуют пожизненный прием лекарственных средств.
Лечебная тактика в период ремиссии
После затихания острого процесса пациенту рекомендуют принимать противоподагрические препараты, назначают физиопроцедуры и санаторно-курортное лечение. При возникновении дискомфорта в суставах можно пользоваться мазями и компрессами для наружного применения.
Эффективные физиопроцедуры:
- электрофорез или фонофорез с ионами калия, лития, новокаином;
- УВЧ;
- парафиновые и озокеритовые аппликации;
- магнитные токи;
- грязелечение.
Назначают массаж конечностей. Для каждого пациента разрабатывают комплекс занятий лечебной гимнастикой. Санаторно-курортное лечение предполагает применение минеральных ванн: йодобромных, радоновых, сероводородных, которые улучшают местный кровотоки и обменные процессы.
Могут использовать препараты на основе растений, БАДы. Один из представителей — Фулфлекс. Это лекарство на основе мартинии душистой, ивы белой, эфирных масел пихты, шалфея, эвкалипта. Выпускается в виде капсул и крема. Оказывает противовоспалительное и обезболивающее действие.
Диета
Лечебное питание при подагре является обязательным условием для улучшения пуринового обмена. Нарушение диеты снижает эффективность терапии и вызывает обострение заболевания. Придерживаться правильного рациона необходимо в течение всей жизни. С целью предупреждения подагрических приступов из питания исключают пуринсодержащие продукты, пищу обогащают клетчаткой, витаминами и минеральными комплексами.
Таблица — Диета при подагре
| Запрещенные продукты | Рекомендованные продукты |
| Жирные сорта мяса и птицы (говядина, свинина, утка) | Диетические сорта птицы (курятина, индейка) |
| Наваристые бульоны | Нежирная рыба |
| Жирные сорта рыбы (анчоусы, сельдь, скумбрия, красные сорта), икра | Макароны |
| Колбасные изделия | Хлеб из пшеничной и ржаной муки |
| Мясные и рыбные консервы | Молоко, творог, кефир, йогурт |
| Субпродукты (мозги, сердце, печень) | Сливочное масло |
| Сало | Яйца |
| Специи (исключение лавровый лист и уксус) | Растительное масло |
| Острые приправы (горчица, кетчуп, хрен, майонез) | Креветки, кальмары |
| Грибы | Каши (овсяная, гречневая, пшеничная, пшенная) |
| Копчености (мясо, сыр, колбасы) | Овощи и фрукты, кроме запрещенных |
| Бобовые культуры (горох, чечевица, фасоль) | Орехи, семечки |
| Кремовые пирожные и торты | Овощи (лук, морковь, помидоры, картофель, огурцы, свекла) |
| Шоколад | Нежирные сорта сыра |
| Овощи (редис, репа, капуста) | Морсы, кисели, отвар кизила и шиповника, компоты |
| Зелень (сельдерей, шпинат, щавель) | Мед, пастила, зефир, мармелад, варенье |
| Малина, виноград, сухофрукты (инжир, изюм) | Зеленый чай |
| Крепкий кофе и чай | Овощные бульоны |
В рационе ограничивают количество соли до 3-5 г/сутки. Блюда готовят на пару, в вареном и запеченном виде. Кратность приема пищи ― 5-6 раз/день. Категорически запрещено употреблять спиртные напитки, в том числе пиво и вино. При высоких показателях глюкозы в крови ограничивают потребление сахара и сладостей. Необходимо ежедневно пить щелочную минеральную воду не менее 1,5-2 литров в сутки.
При подагре не следует принимать сахарозаменители, которые способствуют ухудшению пуринового обмена.
Народные методы лечения
Официальная медицина допускает использование нетрадиционных рецептов с целью профилактики обострения подагры. Народные методы эффективно дополняют консервативное лечение, их можно использовать для предупреждения рецидива подагры в домашних условиях.
Рецепты на основе целебных растений нормализуют пуриновый обмен, облегчают боли, предупреждают развитие воспаления в суставах. Перед применением нетрадиционной терапии необходимо посоветоваться с врачом.
Рецепт №1
Готовят настой зверобоя из 20 г травы, которые заливают литром кипятка. Лекарственное средство настаивают 3 часа, процеживают через несколько слоев марли. Принимают по 2 столовые ложки трижды в сутки между приемами пищи. Курс терапии ― 15-30 дней в зависимости от тяжести подагры.
Рецепт №2
Для приготовления настоя цикория 20 г сырья заливают стаканом кипятка, настаивают в течение 4-5 часов. Процеженное средство принимают по 100 мл перед приемом пищи 3-4 раза в сутки. Курс терапии продолжают 15-20 дней.
Рецепт №3
Чай из череды готовят из цветков растения на стадии бутонизации. Лепестки не должны распуститься, иначе эффективность лечения будет низкой. В чашку высыпают чайную ложку сырья, заливают свежим кипятком, настаивают не более 15 минут. Настой принимают 2 раза в сутки между приемами пищи в течение 2-3 недель.

Вопросы пациентов
Вопрос: Правда, что Аллопуринол вызывает тяжелые побочные эффекты? Можно ли отказаться от препарата и чем его заменить?
Ответ: В настоящее время Аллопуринол входит в стандартную схему лечения подагры. Препарат представляет собой аналог гипоксантина и нормализует пуриновый обмен. Лекарственное средство эффективно снижает концентрацию мочевой кислоты в крови, лимфе, моче, а также растворяет ураты в суставах и почках.
Действительно, при длительном приеме Аллопуринол может вызывать острую почечную недостаточность, нарушение работы печени, полинейропатию, депрессию, замедление сердечного пульса, повышение артериального давления, катаракту. Побочные эффекты обычно развиваются при приеме высоких дозировок препарата и бесконтрольной терапии. Лечение под наблюдением врача снижает риск появления осложнений.
Аллопуринол ― хорошо изученное, эффективное средство, которое назначают при всех формах подагрического артрита. Демократичная цена (90-130 рублей за упаковку) является дополнительным бонусом с учетом, что препарат назначают длительными курсами.
По назначению врача можно заменить Аллопуринол другими противоподагрическими средствами. Фебуксостат избирательно ингибирует ферменты пуринового обмена, из организма выводится печенью, поэтому реже вызывает нарушение работы почек. Пеглотиказа выпускается в виде инфузионного раствора, назначают при неэффективности других препаратов и тяжелом течении болезни. Пробенецид улучшает выведение мочевой кислоты почками, при этом не влияет на скорость пуринового обмена. Поэтому его применяют только в период ремиссии. Перечисленные препараты ― импортного производства, значительно дороже Аллопуринола. Стоимость может достигать 7000-9000 рублей.
Вопрос: Что делать при подагрическом приступе?
Ответ: В случае обострения болезни необходимо обратиться к врачу для диагностики и лечения. Пораженной конечности следует обеспечить покой, придать возвышенное положение. Из питания исключить запрещенные продукты. Постельный режим и диета помогают уменьшить дискомфорт и воспаление в суставах. Отказаться от приема обезболивающих средств, таких как Анальгин, Спазмалгон, Аспирин, которые не эффективны при подагре.
В сутки следует выпивать до 3 л щелочной жидкости. Рекомендованы фруктовые кисели, отвар из овса и шиповника, нежирное молоко, вода с добавлением лимона. Полезно принимать щелочную минералку: Ессентуки (№4, 17), Набеглави, Боржоми, Славяновская, Смирновская, Поляна Квасова.
Вопрос: Обязательно постоянно принимать таблетки в период ремиссии?
Ответ: Врачи предупреждают, что подагра «коварное» заболевание. Даже в «светлые» промежутки между приступами патология медленно прогрессирует. Сбой в обмене пуринов, который начался однажды, всегда будет угрозой для суставов и почек. Поэтому важно всегда соблюдать диету и не отказываться от терапии в период ремиссии болезни. Лекарственные препараты подберет лечащий врач в зависимости от тяжести заболевания с учетом индивидуальных особенностей. Это позволит избежать нежелательных последствий терапии.
Вопрос: Когда проводят операцию?
Ответ: Хирургическое вмешательство назначают крайне редко. Операцию проводят для удаления крупных тофусов, вскрытия гнойников в случае присоединения вторичной инфекции (флегмоны, абсцессы). Деформация и разрушение крупных суставов требует эндопротезирования. В большинстве клинических случаев подагрический артрит лечат консервативными методами.
Вопрос: Почему подагру называют «болезнью королей»?
Ответ: Это заболевание имеет тысячелетнюю историю. Первые упоминания о подагре можно найти в трактатах Гиппократа. Характерные приступы нестерпимых болей наблюдали у людей высшего сословия, которые вели праздный образ жизни, регулярно питались мясными продуктами. Переедание жирной пищи на фоне малоподвижного образа жизни и приема алкоголя способствовало накоплению мочевой кислоты в организме. Бедное население не могло позволить себе такую роскошь. Наследственные заболевания чаще встречались в королевских семьях в результате браков между близкими родственниками.
Вопрос: Можно ли умереть от подагры?
Ответ: Заболевание приносит много неудобств и снижает качество жизни человека, однако не считается смертельным. Соблюдение рекомендаций по лечению, строгая диета помогают снизить до минимума количество приступов. Наиболее опасное осложнение подагры связано с нарушением функции почек. Развивающаяся в результате патологии хроническая почечная недостаточность может уменьшить продолжительность жизни человека и стать причиной смерти.
Профилактика
Предупреждение развития подагры направлено на соблюдение рациональности питания, устранение риска травм и ожогов, недопущение и своевременное лечение инфекционных заболеваний. Особое внимание требует группа риска, в которую входят люди с наследственной предрасположенностью. Этому контингенту необходимо ежегодно сдавать анализ крови на содержание мочевой кислоты. Пациентам, принимающим цитостатики, химио- и радиотерапию по поводу онкологии назначают профилактические курсы Аллопуринола.
Больным подагрой в течение жизни необходимо соблюдать диету и режим физических нагрузок, пить достаточное количество жидкости, отказаться от вредных привычек. По назначению врача принимать противоподагрические средства строго в прописанных дозировках. Для контроля пуринового обмена сдавать биохимию крови 1 раз в 6 месяцев.
Полезно посещать баню, но только в период ремиссии заболевания. При интенсивном потении будет выделять мочевая кислота, что продлит ремиссию и будет способствовать хорошему самочувствию.
Прогноз
Своевременная диагностика и терапия снижают риск прогрессирования подагры и развития осложнений. В таких случаях прогноз благоприятный. Злокачественное течение болезни отмечают у лиц молодого возраста (до 30 лет), при нарушении функции почек (мочекаменная болезнь, пиелонефрит, нефропатии), наличии сопутствующих заболеваний (сахарного диабета, метаболического синдрома, артериальной гипертензии). Неблагоприятный прогноз связан с развитием острой и хронической почечной недостаточности, устойчивостью к проводимой терапии, противопоказаниями к назначению лекарственных препаратов.
Что надо запомнить
Подагра ― хроническое прогрессирующее заболевание, связанное с нарушением пуринового обмена, которое чаще встречается у мужчин. Вследствие изменения метаболизма в тканях откладываются кристаллы мочевой кислоты (ураты).
Что необходимо запомнить:
- Для подагры характерно воспаление мелких суставов стоп/кистей, поражение почек в виде мочекаменной болезни, реже хронической недостаточности органа.
- Классическое течение патологии ― подагрический приступ, который сопровождается сильными болями в области большого пальца стопы.
- Диагностику на ранних стадиях проводят при помощи биохимического анализа крови, в котором обнаруживают гиперурикемию. Высокая концентрация мочевой кислоты, тем не менее, не всегда подтверждает или опровергает подагрический артрит.
- Лечение консервативное с постоянным соблюдением диеты. Погрешности в питании приводят к обострению.
- Прогноз благоприятный при ранней диагностике и адекватной терапии. Лекарственные препараты назначают пожизненно.
Стадии клинических проявлений предшествует скрытый период, в течение которого обнаруживают в крови высокую концентрацию мочевой кислоты. Ежегодные профилактические осмотры помогут предупредить развитие подагрического приступа, тяжелое поражение суставов и почек.
Артрит первого пальца стопы может быть следствием не только подагры, но и других заболеваний суставов. Своевременная диагностика поможет быстро и надолго избавиться от проблемы. Обо всех возможных разновидностях артрита читайте здесь.





