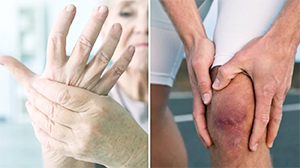
 Ревматизм суставов ― системное аутоиммунное заболевание, при котором поражаются крупные сочленения. В развитии патологии ведущую роль играют повторные стрептококковые инфекции. Заболевание чаще встречается у детей в возрасте 7-16 лет, но может доставлять серьезные проблемы со здоровьем и у взрослых.
Ревматизм суставов ― системное аутоиммунное заболевание, при котором поражаются крупные сочленения. В развитии патологии ведущую роль играют повторные стрептококковые инфекции. Заболевание чаще встречается у детей в возрасте 7-16 лет, но может доставлять серьезные проблемы со здоровьем и у взрослых.
Ревматизм с поражением суставов развивается у 90% пациентов в период первой атаки болезни. Тяжелое течение сопряжено с вовлечением в воспалительный процесс сердца и формированием пороков клапанов. Хронический ревматизм может привести к нарушению функции суставов на фоне отказа от лечения и несоблюдения профилактики. Своевременное обнаружение болезни и грамотное лечение помогут снизить риски развития осложнений в будущем.
- Причины
- Механизм развития (патогенез)
- Классификация
- Интересная статистика
- Клиническая картина
- Предшествующая стрептококковая инфекция
- Первые симптомы
- Лихорадка
- Поражение суставов
- Другие формы ревматизма
- Ревмокардит
- Кожная форма
- Ревматическая хорея (Сиденхема, малая)
- Диагностика
- Лечебная тактика
- Диета
- Народные средства
- Рецепт №1
- Рецепт №2
- Рецепт №3
- Новые разработки в лечении
- Профилактика
- Ответы на вопросы
- Прогноз
- Что надо запомнить
Причины
В появлении заболевания играет роль 2 основных фактора. Первый ― повторное заражение бета-гемолитическим стрептококком типа А, второй ― неадекватная реакция иммунной система, которая разрушает вместе с бактериями собственные ткани, которые она распознает как «чужие».
Инфицирование играет роль триггерного (пускового) фактора. Вследствие этого развиваются аутоиммунные процессы, которые приводят к воспалению суставов и внутренних органов. (Аутоиммунные процессы — заболевания, в основе которых лежит самоуничтожение организма. То есть клетки иммунной системы распознают свои ткани как опасных агентов и разрушает их).
Инфекции, которые вызывает бета-гемолитический стрептококк:
- ангина;
- фарингит;
- тонзиллит;
- гайморит;
- отит;
- кариес;
- скарлатина;
- рожа.
Если человек когда-либо перенес одну из вышеперечисленных инфекций, а лечение было по каким-то причинам недостаточным, есть риск развития ревматизма.
Гиперреакция иммунитета связана с генетическими особенностями строения соединительной ткани, в составе которой присутствуют белки, похожие по структуре со стрептококком. Иммунная система не может отличить чужеродные вещества от собственных, в результате синтезирует антитела к бактериям и одновременно к клеткам синовиальной оболочки суставов.
На развитие ревматизма влияют неблагоприятные факторы, подавляющие защитные силы организма. По статистике, заболевание чаще появляется у детей, которые проживают в бедных семьях с низким уровнем гигиены.
Неблагоприятные факторы:
- дефицит витаминов и минералов в рационе;
- длительное пребывание в холодных и сырых помещениях;
- частые простудные болезни, ОРВИ (грипп, парагрипп, энтеровирусная инфекция);
- проживание в учреждениях закрытого типа (детские приюты, интернаты, общежития);
- врожденные и приобретенные иммунодефициты (низкий уровень защитных сил организма);
- частые переохлаждения;
- повышенная инсоляция (пребывание под открытыми солнечными лучами, перегревание);
- наследственность.
В группу риска входят дети школьного возраста и пожилые люди с тяжелыми хроническими заболеваниями. Ревматизм суставов редко возникает до 6 и после 20 лет. Заболевание чаще развивается у женщин, чем у мужчин, что связано с особенностями гормональной системы.
Наследственный фактор увеличивает риск поражения суставов в 7 раз. У ребенка чаще возникает патология, если его близкие родственники страдали ревматическими атаками в детстве или имеют хроническую форму заболевания.
Механизм развития (патогенез)
Внедрение бета-гемолитического стрептококка вызывает ответную реакцию иммунной системы, которая синтезирует специфические антитела (антистрептолизин-О, антистрептокиназа, антистрептогиалуронидаза). Они соединяются с бактериями и образуют ЦИК (циркулирующие иммунные комплексы). Этот процесс направлен на уничтожение инфекции в организме.
При нормальных условиях наступает выздоровление. Если существует гиперактивность иммунитета, ЦИК повреждают клетки соединительной ткани самого организма.
В первую очередь страдает синовиальная оболочка суставов и сердце. ЦИК разрушает коллаген суставов, что приводит к воспалению в них. На месте поврежденных волокон образуется фиброз, представляющий собой грубую соединительную ткань. Это нарушает работу сочленений, в тяжелых случаях приводит к тугоподвижности и анкилозу (разрушению сустава).
Ревматизм развивается при повторном инфицировании стрептококком на фоне уже состоявшейся «поломки» иммунитета. Внедрение бактерий вызывает бурную реакцию организма, быстро вырабатываются антитела и запускается процесс воспаления суставов. При первой ревматической атаке страдают крупные сочленения рук и ног: коленные, голеностопные, локтевые, лучезапястные. Мелкие суставы поражаются при хроническом течении заболевания.
Классификация
Ревматизм суставов различают по фазе заболевания и клиническому варианту течения. Классификация определяет степень поражения опорно-двигательной и других функциональных систем организма, тактику диагностики и лечения, прогноз заболевания.
Выделяют 2 фазы ревматического процесса:
- Активная. Характерны яркие клинические симптомы, признаки воспаления при проведении лабораторных анализов и инструментальных методов диагностики. Различают 3 степени течения: минимальная, умеренная, высокая.
- Неактивная. Стихание острого процесса, улучшение общего самочувствия, восстановление нормальных показателей в анализах при проведении контрольного обследования.
По течению различают следующие клинические формы:
1. Острая. Быстрое начало, яркие клинические проявления, поражение суставов и других органов (сердца, кожи, головного мозга). Высокая активность воспалительного процесса. Ревматизм хорошо поддается лечению, длится не более 3 месяцев. Прогноз для выздоровления благоприятный.
2. Подострая. Медленное начало, симптомы выражены слабо, часто поражаются только суставы. Умеренная активность воспаления. Эффективность терапии может снижаться за счет трудностей в диагностике. Длительность болезни от 3 до 6 месяцев. Прогноз менее благоприятный.
3. Затяжная. Длительное течение ревматической атаки ― более полугода. Симптомы выражены слабо, воспаление суставов минимальной интенсивности. Медленная динамика болезни даже при своевременно начатом лечении. Прогноз зависит от вовлечения в патологический процесс внутренних органов, в первую очередь сердца.
4. Латентная. Протекает скрыто, не дает явных клинических проявлений. Изменения в суставах выявляют при проведении обследования по поводу других заболеваний. Чаще латентное течение имеет поражение миокарда и клапанов сердца.
5. Хроническая с постоянными рецидивами. Острые периоды характеризуются яркими клиническими симптомами со стороны суставов. Быстро присоединяется поражение сердца и нервной системы. Периоды ремиссии короткие. Повторные атаки приводят к тяжелым изменениям в суставах и внутренних органах. Прогноз для выздоровления неблагоприятный. Развитие осложнений может вызвать смертельный исход.
В детском возрасте ревматизм суставов обычно протекает в острой и подострой форме. Хронический рецидивирующий вариант развивается у пациентов с низким иммунитетом, в случае поздней диагностики и отказа от лечения. Для пожилого возраста характерны затяжной и латентный вариант болезни.
Интересная статистика
В России заболеваемость ревматизмом находится на высоком уровне и уступает только Индии, Китаю и некоторым странам Тихоокеанского бассейна. Патология чаще развивается у детей, из взрослого населения обычно страдают женщины. В странах Европы и США ревматизм суставов диагностируют у пожилых людей.
Интересен тот факт, что в России ревматическую лихорадку выделяют как отдельное заболевание. В то время как за рубежом существует другая классификация. К «ревматическим заболеваниям» относят целый ряд патологий, которые развиваются вследствие аутоиммунных процессов в организме: ревматоидный и реактивный артрит, СКВ (системная красная волчанка), псориаз. Это вносит различия в схемы лечения и профилактики.
Клиническая картина
Поражение суставов при ревматизме возникает через 1-2 недели после перенесенной стрептококковой инфекции. В течение этого времени в организме начинают синтезироваться антитела против бактерий и соединительной ткани. В первую очередь страдают те суставы, которые подвержены наибольшей физической нагрузке. Обычно это крупные суставы рук и ног. Поражение сочленений развивается в виде асептического артрита ― воспаление вызывают не бактерии, а их токсины и аутоиммунные антитела.
Предшествующая стрептококковая инфекция
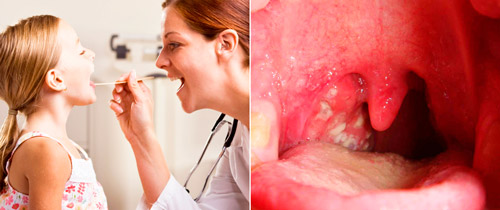
Клинические признаки бактериального заражения имеют решающие значение в диагностике. Во всех случаях ревматизма прослеживается связь со стрептококковой инфекцией. Чаще выявляют болезни верхних дыхательных путей.
Поражение носоглотки сопровождается насморком, чиханием, заложенностью носа. Инфицирование миндалин вызывает ангины различной степени тяжести. При этом возникают боли в горле, дискомфорт при глотании и пережевывании пищи. Осмотр глотки выявляет покраснение слизистой, налет на миндалинах, отек небного язычка. Характерно увеличение регионарных лимфатических узлов (подчелюстных, шейных).
Хронические очаги инфекции чаще локализуются в миндалинах (тонзиллит), носовых пазухах (гайморит), разрушенных зубах (кариес). Стрептококки постоянное живут в верхних дыхательных путях и ротовой полости, выделяют токсины, что способствует сбою в работе иммунной системы и поражению суставов.
Скарлатина вызывает ангину, мелкоточечную сыпь на теле, интоксикацию организма. Это заболевание встречается преимущественно в дошкольном возрасте. Рожистое воспаление сопровождается повышением температуры тела, покраснением участков кожи на лице и в области голеней.
Первые симптомы
Появлению первых клинических признаков, характерных для ревматизма суставов, предшествует период общего недомогания. Развиваются симптомы, которые связаны с образованием большого количества антител в крови и тканях. Возникает слабость, сонливость, быстрая утомляемость, снижение устойчивости к обычным физическим нагрузкам.
Больных беспокоит головная боль, ломота в мышцах, ознобы. Эти симптомы часто расцениваются, как остаточные явления после перенесенной инфекции. На стадии первых проявлений ревматизма редко обращаются за врачебной помощью. При этом в анализах крови уже можно обнаружить специфические антитела, которые позволяют заподозрить заболевание.
Лихорадка
Поражение суставов сопровождается повышением температуры тела. Второе название болезни ― ревматическая лихорадка. Высокая температура приводит к ознобам и повышенной потливости. На фоне лихорадки снижается аппетит, отказ от пищи приводит к быстрой потере веса. Интоксикация организма продуктами воспаления вызывает головную боль, тошноту, ломоту в теле, у детей развиваются судороги. Иногда возникают носовые кровотечения, что связано с поражением мелких сосудов слизистой верхних дыхательных путей.
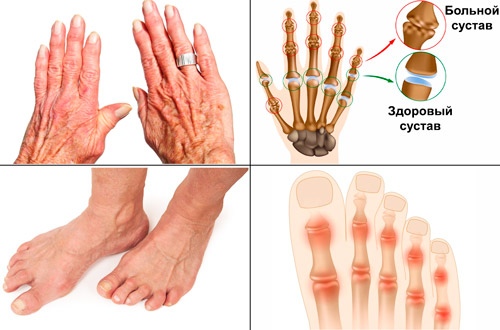
Поражение суставов
Воспалительный процесс в суставах носит острый характер и проявляется внезапной интенсивной болью. Вначале поражаются коленные, локтевые, плечевые суставы, затем голеностопные. Боль носит «летучий» характер и мигрирует по всему телу. Дискомфорт из одного сустава быстро переходит на другой иногда за несколько часов. При несвоевременно начатом лечении воспаление может развиться во всех сочленениях, в том числе кистей и стоп.
По статистике, при ревматизме редко поражаются тазобедренные суставы и позвоночник. Такая локализация болезни может появляться при длительном хроническом течении с частыми обострениями, обычно у людей пожилого возраста.
Пораженный сустав увеличивается в размерах и деформируется за счет отека. Кожа приобретает багрово-красный оттенок, горячая на ощупь. Прикосновение в области сочленения или движение конечностью приводит к усилению боли. Поражение большого количества суставов вызывает нарушение физической активности.
В течение 5-7 дней острый процесс затихает. После первой атаки ревматизма функция суставов сохраняется в полном объеме. Деформация и разрушение хряща не характерны. В период ремиссии могут беспокоить остаточные ноющие боли в крупных сочленениях, которые не приносят особого беспокойства и не нарушают двигательную активность.
Другие формы ревматизма
Поражение суставов возникает в начале ревматической атаки и может быть единственным синдром заболевания. Но чаще в воспалительный процесс вовлекается соединительная ткань других органов. В первую очередь, это сердце, кожа и нервная система.
Ревмокардит
Поражение оболочек сердца носит название ревмокардит. Заболевание возникает через 1-3 недели после суставного синдрома. Воспаление начинается с внутреннего слоя (эндокардит), затем переходит на средний мышечный слой (миокардит) и наружный (перикардит). Ревматизм сердца приводит к ухудшению общего самочувствия, новому пику лихорадки, болям в грудной клетке, одышке, учащению пульса, снижению артериального давления, сухому или продуктивному кашлю.
Прогрессирование миокардита вызывает признаки сердечной недостаточности: отеки на конечностях, застойные явления в легких, увеличение печени и боли в правом подреберье. Тяжелое поражение клапанов приводит к порокам сердца. Развивается недостаточность или стеноз митрального, реже трикуспидального и аортального клапанов. Пороки редко возникают после первой атаки ревматизма, при хроническом течении заболевания риск поражения клапанов становится значительно выше.
Кожная форма
В 3% случаев у больных с ревматизмом диагностируют поражение кожных покровов в виде кольцевидной эритемы и узелков. Сыпь возникает на фоне суставного синдрома или ревмокардита. Кольцевидная эритема появляется на разгибательной поверхности конечностей и туловище. Она представляет собой аннулярную сыпь в виде колец бледно-розового цвета, с нечеткими краями. Ревматические узелки расположены под кожей, округлой формы, плотные, безболезненные при ощупывании, размером от 3 мм до 2 см в диаметре. Новообразования расположены в области крупных суставов, в период ремиссии обычно бесследно исчезают.
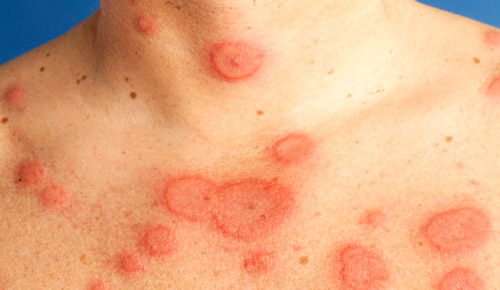
Ревматическая хорея (Сиденхема, малая)
Поражение нервной системы встречается у 10% больных. Ревматическая хорея возникает при поражении головного мозга и связана с нарушением контроля произвольных движений. Заболевание чаще развивается после затихания суставного синдрома или поражения сердца. На фоне общего благополучия возникает беспричинный плач или смех, подергивания в мышцах рук и ног, которые приводят к некоординированным движениям. Для хореи характерны гримасы лица, взрывная речь с нечеткими резкими звуками, слабость в конечностях, нарушение походки и снижение физической активности.
Диагностика
Для выявления ревматизма суставов используют критерии Джонса и лабораторно-инструментальные методы обследования. В пользу заболевания свидетельствует перенесенная накануне стрептококковая инфекция. Критерии Джонса имеют диагностическое значение только при первой атаке ревматизма. В случае обострения болезни они теряют свою информативность.
Таблица — Диагностические критерии Джонса
| Основные (большие) | Вспомогательные (малые) |
| Полиартрит (поражение более 3 суставов) Кардит (чаще воспаление мышечной и внутренней оболочки сердца) Хорея (неврологическая симптоматика) Кольцевидная эритема (на туловище и разгибательных поверхностях рук/ног) Ревматоидные узелки (под кожей крупных суставов) | «Летучие» боли в суставах (артралгии) Лихорадка (с проливным потом и ознобами) Высокая СОЭ в общем анализе крови СРБ (С-реактивный белок) при биохимическом исследовании крови На ЭКГ (электрокардиографии) удлинение интервала P-R (P-Q) |
Для постановки первичного диагноза ревматизма достаточно двух больших или одного большого и двух малых критериев. Хорея считается весомым показателем болезни и не требует учета вспомогательных признаков.
Лабораторные и инструментальные методы исследования направлены на выявление воспаления суставов и внутренних органов. Важный момент ― выявить признаки инфекции, вызванной бета-гемолитическим стрептококком.
Таблица — Диагностические обследования
| Метод | Результаты |
| Общий анализ крови | Лейкоцитоз за счет нейтрофилов (более 12-20 тыс/мкл), СОЭ более 50 мм/ч |
| Биохимия крови | СРБ более 2 мг/дл |
| Иммунология крови | Высокий титр антистрептококковых антител (антистрептолизин, антигиалуронидаза, антистрептокиназа), антитела к ДНКазе В (белку соединительной ткани) |
| Бакпосев мазка из зева | Рост колоний бета-гемолитического стрептококка типа А |
| ЭКГ | Удлинение интервала P-R (Q) |
| ЭхоКГ (ультразвуковое исследование сердца) | Нарушение движения крови в полостях сердца при развитии пороков клапанов, утолщение миокарда |
| Исследование выпота из сустава | Жидкость мутная Желтоватый оттенок Большое содержание лейкоцитов за счет нейтрофильных клеток (нейтрофилез) |
| Биопсия синовиальной оболочки в тяжелых диагностических случаях | Ревматоидные гранулемы |
При длительном течении ревматизма развивается железодефицитная анемия, что связано с токсическим влиянием продуктов воспаления тканей на органы кроветворения. В анализах выявляют низкое содержание эритроцитов и гемоглобина.
Лечебная тактика
Терапия ревматизма направлена на снижение воспаления в суставах и других органах, нормализацию общего самочувствия, подавление стрептококковой инфекции. При первичной атаке или обострении болезни лечение проводят в ревматологическом стационаре. В случае одновременного поражения сердца необходимо наблюдение кардиолога.
Больным рекомендуют постельный режим на период лихорадки и острых болей в суставах. Ограничение физической активности и психологический покой повышают эффективность проводимой терапии. Назначают санацию очагов хронических инфекций (тонзиллита, кариеса, гайморита) посредством антибактериальных препаратов. В период ремиссии проводят лечение кариеса, удаление разрушенных зубов, рассматривают вопрос о тонзиллэктомии (удалении глоточных миндалин).
Таблица — Лекарственные средства при ревматизме суставов
| Название медикаментов | Механизм действия | Рекомендуемые дозировки и длительность приема |
| НПВС (негормональные противовоспалительные средства): Ацетилсалициловая кислота (Аспирин), Напроксен, Диклофенак, Фенилбутазон, Индометацин | Оказывают противоотечное и обезболивающее действие, устраняют воспаление в очаге поражения | Назначают максимальные дозировки с постепенным увеличением курс ― 14-21 день |
| Кортикостероиды: Преднизолон, Метилпреднизолон, Триамцинолон | Обладают сильным обезболивающим действием, предотвращают образование экссудата в суставе, снижают активность иммунитета против собственных тканей | Суточные дозировки 0,25-1 мг/кг в сутки, максимально 60 мг Короткие курсы ― 7-10 дней При тяжелом течении ― пульс-терапия высокими дозами: 1 гр/сутки внутривенно в течение 3 дней |
| Антибиотики пенициллинового ряда: Ампициллин, Оксациллин, Аугментин | Подавляют рост и размножение стрептококков | Дозировка зависит от тяжести и активности инфекционного процесса Курс ― 10-14 дней |
| Иммунодепрессанты: Азатиоприн, Хлорбутин, 6-Меркаптопурин | Подавляют агрессию иммунной системы против суставов, угнетают синтез антител | Рекомендуют при хроническом рецидивирующем течении Назначают минимально эффективные дозировки Курс ― 2-3 месяца, в тяжелых случаях до полугода |
При первой ревматической атаке в схему лечения обязательно включают НПВС и антибиотики пенициллинового ряда. В случае слабой эффективности негормональных противовоспалительных средств прописывают глюкокортикоиды. НПВС в первые 5 дней назначают в виде внутримышечных уколов, затем лечение продолжают таблетированными препаратами. Инъекционно можно вводить и антибиотики, особенно при тяжелом течении болезни.
Иммунодепрессанты назначают при высокой активности аутоиммунного процесса, на что указывает хроническое течение ревматизма с частыми обострениями и поражение клапанов сердца с формированием пороков.
Для снижения болей и отечности суставов дополнительно прописывают местное лечение в виде мазей/гелей с НПВС: Кетонал, Диклак, Пироксикам. Лекарственными средствами смазывают пораженные сочленения 3-4 раза в сутки в течение острого периода.
В фазу ремиссии рекомендуют массаж конечностей для восстановления подвижностей суставов, улучшения местного кровотока и обмена веществ. Назначают физиопроцедуры: электрофорез, фонофорез, магнитные токи, УВЧ. При хроническом течении больных направляют на санаторно-курортное лечение.
Диета
Питание при ревматической лихорадке обогащают витаминами и минералами. В диету включают свежие фрукты и овощи. Пищу готовят в вареном виде или на пару. Предпочтение отдают молочным продуктам, кашам, диетическому мясу (курятине, индейке), нежирной рыбе. В сутки рекомендуют выпивать не менее 1,5 литров жидкости за счет столовой минеральной воды, компота из сухофруктов, ягодных морсов, отвара шиповника, киселей.
Народные средства
Нетрадиционные рецепты применяют как дополнительное лечение на фоне приема препаратов или с целью профилактики обострения ревматизма. Народные методы повышают эффективность традиционной медицины.
Рецепт №1
Прополис помогает повысить защитные силы организма, предупредить простудные заболевания и другие инфекции. Ревматизм чаще развивается у детей, поэтому рекомендуют использовать водный раствор.
В равных пропорциях берут дистиллированную (можно заменить фильтрованной) воду и измельченный прополис, перемешивают, ставят на водяную баню на 30 минут. Затем раствор процеживают, охлаждают и принимают по 15 капель трижды в день между приемами пищи. Курс лечения продолжают 2-3 недели.
Рецепт №2
Снять боли в суставах помогают компрессы на основе поваренной соли. Лучше брать морскую или обогащенную йодом.
Столовую ложку соли растворяют в стакане кипятка, охлаждают до комфортной теплой температуры. Смачивают в растворе марлю, сложенную в несколько слоев. Компресс ставят на больной сустав, укрепляют клеенкой и теплой тканью. Местное лечение лучше использовать на ночь в течение всего болевого периода.
Рецепт №3
Настойку из цветков сирени рекомендуют для лечения взрослых. Целебное средство можно применять и для профилактики повторных ревматических атак. Необходимо взять четверть стакана измельченных почек и соцветий сирени, залить 250 мл водки, настоять в течение 10 дней. Принимать по 50 капель трижды в сутки перед едой на протяжении 10-14 дней.
Новые разработки в лечении
Ученые считают, что в терапии ревматизма можно применять новаторские биологические препараты, которые устраняют и предупреждают повторные «поломки» в работе иммунитета. К ним относятся лекарства, содержащие в своем составе антитела к ФНО (фактору некроза опухоли): Инфликсимаб, Этанерцепт, Адалимумаб. ФНО запускает и поддерживает в организме хроническое воспаление суставов и внутренних органов. Его блокирование снижает риск появления осложнений.
Эти биологические препараты применяются при лечении ревматоидного артрита ― заболевания, которое также возникает при «поломке» иммунитета и поражении суставов. Они обладают хорошей эффективностью, но имею высокую стоимость.
В стандартные схемы по-прежнему включают НПВС и глюкокортикоиды, препараты на основе антител к ФНО применяются пока только в экспериментальных целях. Назначение биологических препаратов целесообразно проводить в случае хронической рецидивирующей формы болезни при тяжелом аутоиммунном процессе.
Профилактика
Детей, перенесших ревматизм, ставят на диспансерный учет. Профилактику обострений проводят ежемесячно в течение 5 лет или до достижения возраста 21 год (если заболевание началось после 16 лет). Назначают антибиотики пенициллинового ряда.
Схемы профилактики:
- Бензилпенициллин ― уколы внутримышечно по 1,2 млн ЕД или 600 тыс. ЕД (при массе тела менее 30 кг).
- Сульфадиазин в таблетках 1 грамм/сутки (вес тела более 30 кг), 500 мг/сутки (в случае меньшей массы).
- Эритромицин в таблетках по 250 мг 2 раза в день при непереносимости антибиотиков пенициллинового ряда.

Какую схему профилактики использовать, решает лечащий врач в зависимости от тяжести болезни и возраста пациента.
Ответы на вопросы
Вопрос: Какой врач лечит ревматизм суставов?
Ответ: Поражение сочленений входит в компетенцию ревматолога. Детей наблюдают врачи-педиатры. При поражении сердца необходима консультация кардиолога, кожи ― дерматолога, нервной системы ― невролога. Острая фаза болезни является показанием к госпитализации в ревматологическое (для взрослых) и детское отделение.
Вопрос: Может заболевание вызвать артроз?
Ответ: Ревматическая лихорадка протекает с воспалительным поражением суставов, которое носит название артрит. Патология возникает вследствие негативного воздействия антител на соединительную ткань сочленений. Артроз представляет собой разрушение суставов вследствие обменных нарушений и ухудшения кровоснабжения. Для ревматизма это не характерно.
Вопрос: Почему ревматизмом чаще болеют дети?
Ответ: В организме ребенка иммунная система развита слабее, чем у взрослых. При этом активность аллергических реакций значительно выше и встречается чаще. Дети хуже переносят переохлаждения, простудные болезни, грипп, скудное питание. Риск появления инфекций выше, переносимость антибиотиков ниже. Все эти факторы способствуют сбою в работе иммунитета, что ведет к выработке антител против суставов.
Вопрос: Существует ли профилактика заболевания для взрослых?
Ответ: Прием антибиотиков пенициллинового ряда ежемесячно на протяжении нескольких лет назначают больным с иммунодефицитами. В остальных случаях медикаментозная профилактика не показана. Рекомендуют рациональное питание, правильную организацию труда и отдыха, занятия спортом, своевременное лечение простуды и других инфекций. Перед хирургическими вмешательствами и удалением зубов необходимо пройти курс антибиотикотерапии по схеме, назначенной врачом.
Вопрос: Какой уход необходим за ребенком во время ревматической атаки?
Ответ: Острый период сопровождается лихорадкой и повышенной потливостью. Необходимо проводить гигиену тела дважды в день: обтирание теплой водой с нейтральным мылом. Врачи рекомендуют питание жидкой и полужидкой пищей каждые 3 часа. Полезно увеличить объем потребляемой жидкости. Поить ребенка следует маленькими глотками каждые 40-60 минут. Полноценный сон длительностью не менее 9-10 часов позволяет восстановить силы и ускорить выздоровление.
Прогноз
Ревматизм суставов в большинстве случаев имеет легкое течение и не приводит к деформации сочленений. Тяжелые поражения с нарушением функции наблюдают при хронической рецидивирующей форме на фоне слабой эффективности терапии. Склонность к обострениям и развитию осложнений выше у детей младшего возраста (от 3 до 7 лет). Прогноз для выздоровления благоприятный при своевременной диагностике, адекватной терапии, регулярной профилактике заболевания.
Что надо запомнить
Ревматизм развивается при нарушении работы иммунной системы. В результате синтезируются антитела против собственных суставов. Чаще болеют дети и пожилые люди, подавляющее большинство пациентов ― женщины.
Что необходимо знать:
- Суставы поражаются при дебюте ревматизма. Затем в воспаление может вовлекаться сердце, кожа, нервная система и другие органы.
- Асоциальные условия являются риском развития болезни. Проживание в неблагоприятных бытовых условиях и скудное питание способствуют нарушению работы иммунитета.
- Ревматизм чаще появляется у людей с наследственностью. Близкие родственники больных тоже страдают патологией аутоиммунной природы.
- В лечение включают антибиотики и противовоспалительные средства. Иммуносупрессоры назначают только при тяжелом течении ревматизма.
- Дети подлежат обязательному диспансерному наблюдению и профилактике посредством антибиотиков.
Поражение суставов при ревматизме хорошо поддается лечению и не вызывает деформации. Своевременная диагностика и терапия предупреждает развитие хронической формы болезни и поражение внутренних органов.
Поздняя диагностика, отсутствие надлежащего лечения или несоблюдение предложенных схем чревато развитием ревматизма сердца и формированием сердечных пороков, например, митральной или аортальной недостаточности клапанов. Симптомы патологии, необходимые анализы, варианты лечения и, главное, как избежать порока сердечных клапанов — читайте в статье: «Ревматизм сердца».





