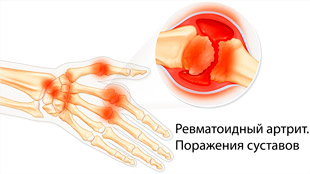
 Ревматоидный артрит ― системное заболевание аутоиммунной природы с поражением соединительной ткани. В первую очередь в воспалительный процесс вовлекаются мелкие суставы кистей и стоп. Крупные сочленения, позвоночник и внутренние органы поражаются реже. Заболевание имеет медленное прогрессирующее течение, вызывает разрушение суставов и приводит к инвалидности.
Ревматоидный артрит ― системное заболевание аутоиммунной природы с поражением соединительной ткани. В первую очередь в воспалительный процесс вовлекаются мелкие суставы кистей и стоп. Крупные сочленения, позвоночник и внутренние органы поражаются реже. Заболевание имеет медленное прогрессирующее течение, вызывает разрушение суставов и приводит к инвалидности.
Своевременная диагностика и адекватная терапия под контролем врача снижает риск развития осложнений. Предупредить инвалидность помогает комплекс лечебно-профилактических мер, которые необходимо соблюдать в течение всей жизни после постановки диагноза.
- Причины
- Механизм развития
- Классификация
- Первые симптомы
- Поражение суставов
- Поражение суставов рук
- Изменения суставов стоп
- Воспаление суставов другой локализации
- Внесуставные проявления
- Пищеварительная система
- Мочевыделительная система
- Дыхательная система
- Сердечно-сосудистая система
- Нервная система
- Кожные покровы
- Мышечная система
- Ревматоидные узелки
- Ювенильный ревматоидный артрит
- Серопозитивный и серонегативный ревматоидный артрит
- Диагностика
- Лечебная тактика
- Первый этап лечения
- Базисная терапия Метотрексатом (второй этап)
- Диетическое питание
- Профилактика
- Как избежать инвалидности
- Вопросы пациентов
- Прогноз
Причины
Заболевание развивается вследствие нарушения работы иммунитета. В силу воздействия неблагоприятных факторов иммунная система воспринимает клетки соединительной ткани, как чужеродные. Вырабатываются аутоантитела, которые приводят к воспалению и разрушению суставов.
Соединительная ткань находится во всех функциональных системах: опорно-двигательной, сердечно-сосудистой, мочевыделительной, пищеварительной, нервной и т. д. Вследствие этого воспаление может иметь системный характер и приводить к ухудшению работы внутренних органов.
В настоящее время нет единого мнения по поводу причины ревматоидного артрита. Существует несколько теорий, которые объясняют возникновение болезни. Риск патологии увеличивается в несколько раз при совокупности воздействия неблагоприятных факторов.
Теории возникновения ревматоидного артрита:
- Генетическая. Заболевание чаще диагностируют у членов одной семьи, что связано с передачей по наследству мутантного гена HLA-DR4. Он предрасполагает к развитию аутоиммунных конфликтов в организме.
- Вирусная. Заражение и персистирование вирусов приводит к сбою в работе иммунитета и выработке антител против собственной соединительной ткани. Чаще болезнь возникает при инфицировании вирусами Эпштейн-Барра, гепатита В и С, краснухи, простого герпеса, папилломы человека.
- Бактериальная. Инфекция может стать толчком к развитию аутоиммунного конфликта. Бактерии (стафило-, стрепто- и, пневмококки) имеют сходную структуру с клеточной стенкой соединительнотканных клеток, что вызывает синтез антител как против возбудителей, так и собственных тканей.
- Триггерная. Неблагоприятные факторы, которые увеличивают риск развития артрита при прочих равных условиях. К пусковым механизмам относятся: стрессовые ситуации, переохлаждения и перегревания, гормональные нарушения, травмы, тяжелое течение хронических заболеваний, никотиновая и алкогольная зависимость.
Артрит чаще диагностируют у женщин. Это связано с постоянными гормональными перестройками в женском организме во время менструального цикла, беременности, климактерического периода. Дисбаланс в этой сфере повышает риск развития аутоиммунного конфликта.
Механизм развития
По разным обстоятельствам организм начинает воспринимать свои ткани в суставах как чужеродные. Для защиты активируется иммунная система, в результате чего в крови появляются комплексы под одним общим названием ревматоидный фактор). Они попадают в синовиальные ткани и провоцируют усиление воспаления в них. Формируется замкнутый круг — ткани сустава разрушаются, а организм воспринимает их, как патогены (подобно тому, если бы это были бактерии или вирусы). Количество разрушенных тканей растет, а организм «усиливает» свою атаку на собственные же клетки, потому что не распознает их.
Воспаление сначала возникает в соединительной ткани суставов. При прогрессировании болезни повышается риск системного поражения внутренних органов с развитием полиорганной недостаточности.
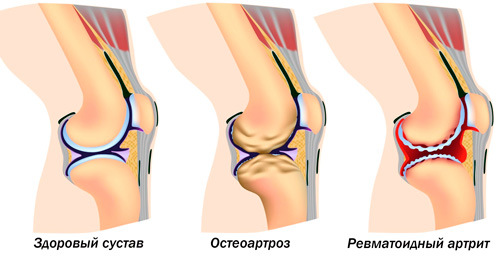
Классификация
Ревматоидный артрит разделяют по клинической, лабораторной и рентгенологической картине. Это помогает правильно определить степень тяжести болезни, особенности терапии, прогноз для сохранения трудоспособности.
По количеству поражения суставов выделяют:
- моноартрит ― поражение одного сустава, что не типично для патологии;
- олигоартрит ― двух-трех;
- полиартрит ― более 3.
По стадии развития выделяют:
- раннюю ― первые 6 месяцев болезни, сопровождается неспецифическими клиническими проявлениями;
- активного процесса― течение артрита от 6 месяцев до 2 лет, характерны симптомы поражения суставов и внутренних органов;
- поздняя ― более 2 лет, развиваются осложнения.
По степени активности выделяют:
- низкую ― незначительная болезненность в суставах при физической нагрузке, утренняя скованность до 1-2 часов, в анализе крови повышение СОЭ до 30 мм/час, показатели С-реактивного белка (СРБ) +;
- среднюю ― болезненность суставов в покое, отечность, затруднение движений, утренняя скованность в первой половине дня, повышение СОЭ до 40 мм/час, показатели СРБ ++;
- высокую ― скованность и боли высокой интенсивности в суставах в течение дня, симптомы со стороны внутренних органов, потеря трудоспособности и нарушение двигательной активности, СОЭ более 40 мм/час, СРБ +++, высокий титр воспалительных ферментов.
Степень активности болезни согласно индексу DAS (учитывает общее самочувствие, количество пораженных суставов, показатели СОЭ):
- низкая ― индекс менее 2,4;
- умеренная ― 2,4-3,7;
- высокая ― более 3,7.
По индексу DAS определяют не только степень тяжести артрита, но и эффективность проводимого лечения. Заболевание достигает ремиссии при показатели DAS ― 1,6.
По нарушению функциональной активности суставов выделяют несколько классов:
- первый ― функция суставов сохранена;
- второй ― ограничение подвижности в период обострения болезни;
- третий ― стойкое нарушение функции суставов, потеря трудоспособности;
- четвертый ― невозможность самообслуживания и нарушение социальной адаптации.
По лабораторным данным артрит бывает:
- серопозитивный ― в крови обнаруживают высокую концентрацию ревматоидного фактора;
- серонегативный ― показатели в норме.
Присутствие или отсутствие ревматоидного фактора в крови при однократном исследовании не является информативным.
По рентгенологической картине выделяют следующие стадии:
- раннюю ― уплотнение мягких тканей за счет воспаления, жидкость в полости сустава;
- умеренную ― сужение суставной щели, образование подхрящевого остеопороза и кист трубчатых костей;
- выраженную ― эрозивно-язвенное поражение хряща, усиление остеопороза, подвывихи и вывихи суставов;
- анкилоз ― отсутствие суставной щели, полное разрушение хрящевой ткани, сращение костных поверхностей сустава, деформация сочленения.
В классификации включены редкие формы заболевания: ювенильная (в детском возрасте), синдром Фелти (поражение суставов сочетается с васкулитом), болезнь Стилла (суставной синдром протекает на фоне лихорадки и сыпи).
Первые симптомы
В большинстве случаев болезнь имеет подострое (постепенное) начало. Острый дебют встречается гораздо реже, обычно при серонегативном варианте. На начальном этапе патологии характерны неспецифические симптомы, связанные с нарушением работы иммунной системы. Вследствие воспаления в кровь поступают продукты распада тканей и вызывают интоксикацию организма.

Первые клинические признаки:
- длительный субфебрилитет (повышение температуры до 37,9 ℃);
- частые головные боли;
- ознобы, потливость;
- ломота в теле;
- боли в мышцах (миалгии) и суставах (артралгии);
- бледность кожных покровов;
- снижение аппетита, потеря массы тела;
- увеличение регионарных лимфатических узлов (подчелюстных, подмышечных, паховых);
- беспричинная слабость;
- раздражительность, эмоциональная лабильность.
Поздняя диагностика ревматоидного артрита часто обусловлена отсутствием характерных симптомов в начале болезни. Интоксикация длится 1-2 месяца. Неспецифические признаки связывают с простудой, перенапряжением на работе, влиянием стресса. Несвоевременное обращение за медицинской помощью приводит к прогрессированию болезни и повышает риск развития осложнений.
Поражение суставов
Поражение сочленений всегда диагностируют при дебюте болезни. После каждой ревматоидной атаки усиливается деформация суставов. Это приводит к нарушению двигательной активности кистей, рук, ног.
Особенности суставного синдрома:
- Преимущественное поражение сочленений пальцев рук и ног (пястно-фаланговые, плюсне-фаланговые, проксимальные межфаланговые).
- Симметричность поражения суставов (изменения на обеих конечностях).
- Утренняя скованность (после длительного неподвижного положения).
- Вовлечение в воспалительный процесс более 2 суставов.
- Боль постоянная ноющая, усиливается при физической нагрузке и к концу дня.
- Стойкая деформация пораженных суставов.
Стадия ярких клинических проявлений сопровождается разрушением хрящей. На этом этапе пациенты обращаются к врачу в связи с болью и ухудшением движений.
Поражение суставов рук
Характерно поражение мелких суставов ― 2-5 пястно-фаланговых, 1-4 проксимальных межфаланговых, реже запястно-пястных сочленений. В 70% случаев заболевание начинается с воспаления в кистях. Это «визитная карточка» ревматоидного артрита.
Мелкие суставы опухают, над сочленениями кожа становится горячей и приобретает красный цвет. Ухудшается мелкая моторика кисти, возникают затруднение при сжатии руки в кулак. Прогрессирование заболевания приводит к деформации пораженных сочленений.
Характерные изменения суставов кисти:
- пальцы «веретено» ― увеличение межфаланговых суставов вследствие воспалительного отека;
- кисть в виде «плавника моржа» ― отклонение 1-4 пальца в сторону мизинца вследствие деформации пястно-фаланговых суставов;
- пальцы в виде «шеи лебедя» ― стойкая деформация, которая сопровождается разгибанием пястно-фаланговых и дистальных межфаланговых суставов при разгибании проксимальных межфаланговых сочленений;
- большой палец в виде «бутоньерки» ― сгибание в первом пястно-фаланговом и разгибание в проксимальном межфаланговом суставе.
Воспаление затрагивает сухожилия сгибателей пальцев и их оболочки, что приводит к отеку и болям при движении кистью. Развивается синдром карпального канала, при котором ущемляется срединный нерв. Это вызывает онемение 1-3 пальца руки, боль в области кисти и предплечья в покое и при движении.
Изменения суставов стоп
Другой характерной локализацией для ревматоидного артрита являются суставы стопы. Поражаются плюснефаланговые и проксимальные межфаланговые сочленения 1-4 пальца, реже ― суставы плюсны.
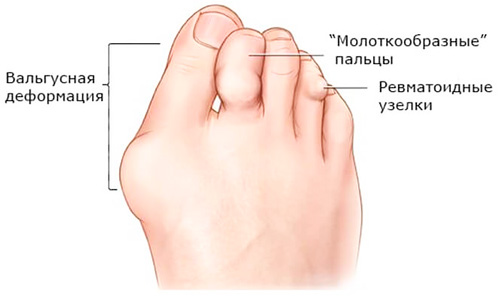
Пальцы опухают, кожа над суставами приобретает красный оттенок, повышается местная температура. Отечность распространяется на тыльную часть стопы. Ухудшается двигательная активность ноги ― больному трудно сгибать пальцы, становиться на носочки, подниматься по лестнице. Нарушается походка, возникают трудности с подбором обуви. Деформация суставов приводит к смещению 1-4 пальца в сторону мизинца.
Характерные изменения стопы:
- молоткообразные пальцы ― укорочение и подошвенное сгибание пальцев вследствие разрушения суставов;
- вальгусная деформация 1 пальца стопы ― наклон и смещение большого пальца в наружную сторону, увеличение первого плюсне-фалангового сочленения («косточка на стопе»).
Воспалительный процесс распространяется на сухожилия, что приводит к ущемлению нервов. Вследствие этого нарушается болевая и другие виды чувствительности, появляется чувство онемения стопы и голени.
Воспаление суставов другой локализации
В 30% случаев ревматоидный артрит может протекать с симметричным поражением крупных суставов: коленных, плечевых, тазобедренных. Позвоночник и нижняя челюсть воспаляются крайне редко.
Чаще поражаются коленные суставы (гонартроз). Заболевание характеризуется отеком и болями в коленях, которые затрудняют передвижение. Больной щадит пораженную ногу для облегчения состояния. При длительном течении гонартроза развивается атрофия четырехглавой мышцы бедра и сгибательная контрактура ноги. Скопление большого количества выпота в суставе приводит к формированию кисты Бейкера (болезненного выпячивания в подколенной ямке).
Артрит плечевых суставов вызывает припухлость и болезненность. Воспаление распространяется на мышцы плеча, лопатки, шеи с последующей атрофией. Это приводит к подвывихам плечевого сустава и ограничению двигательной активности руки.
Артрит тазобедренных суставов (коксартроз) характеризуется затяжным течением и быстрым разрушением анатомических структур сочленения. Заболевание вызывает боли в паховой и ягодичной области, которые усиливаются при ходьбе. Коксартроз осложняется некрозом (отмиранием) головки бедренной кости, часто вызывает инвалидизацию и необходимость замены сустава искусственным протезом.
Внесуставные проявления
Аутоиммунное воспаление во внутренних органов появляется при прогрессировании ревматоидного артрита. На начальных стадиях болезни внесуставные проявления встречаются в 3-5% случаев. Поражается кожа и большинство функциональных систем: пищеварительная, мочевыделительная, дыхательная, сердечно-сосудистая, нервная, мышечная. Характерно формирование ревматоидных узелков.
Пищеварительная система
Поражение желудочно-кишечного тракта вызывает нарушение пищеварения, что приводит к болям в животе, учащению стула, метеоризму. Ухудшение аппетита и тошнота способствуют потере массы тела. В связи с застоем желчи, увеличивается печень, снижается функции органа.
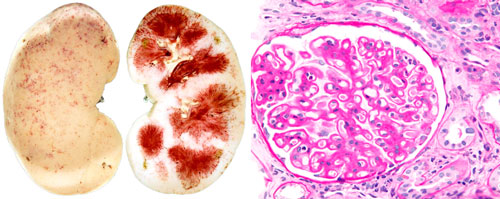
Мочевыделительная система
Аутоиммунное поражение клубочков почек вызывает ревматоидный гломерулонефрит. Заболевание сопровождается нарушением процессов образования мочи и выведения токсических веществ из организма. Тяжелое течение способствует развитию хронической почечной недостаточности. Такие пациенты нуждаются в гемодиализе или пересадке донорских органов.
Ревматоидный гломерулонефрит вызывает отеки лица и конечностей, дискомфорт в пояснице, головные боли, повышенную слабость и сонливость. В моче обнаруживают белок, в крови ― признаки анемии (снижение концентрации эритроцитов и гемоглобина).
Дыхательная система
При ревматоидном поражении органов дыхания в воспалительный процесс вовлекается интерстициальная ткань (каркас легких) и плевра.
Пневмония сопровождается одышкой при физической нагрузке, сухим кашлем, повышением температуры тела. Сухой плеврит вызывает боли в пораженной половине грудной клетки, которые усиливаются при дыхании и уменьшаются в положении тела на больном боку. Экссудативный плеврит характеризуется накоплением в плевральной полости воспалительной жидкости. Заболевание вызывает одышку, лихорадку, нарушение работы сердца (аритмии, отеки, боли в грудной клетке).
Сердечно-сосудистая система
Поражение сердца может протекать с воспалением всех слоев органа и оболочке. В некоторых случаях поражаются коронарные сосуды, что приводит к инфаркту миокарда.
Миокардит (воспаление средней оболочки) вызывает боли в области сердца, одышку в покое и при физической нагрузке, отеки стоп, повышение температуры тела. Перикардит (поражение наружного слоя) протекает с нарушением сердечного ритма, болями за грудиной, одышкой. Эндокардит (воспаление внутренней оболочки) вызывает изменения клапанного аппарата. Нарушение сердечной гемодинамики приводит к одышке, слабости, бледности или синюшности кожных покровов, застойным явлениям в легких.
Нервная система
Заболевание протекает с поражение центрального и периферического звена нервной системы. Развивается моно- и полиартриты с нарушением чувствительности рук и ног.
Воспаление соединительной ткани головного мозга приводит к хроническим головным болям, головокружениям, снижению остроты зрения и слуха, ухудшению памяти и речи, парезам и параличам.
Кожные покровы
Кожа становится сухой, истонченной, чувствительной к физическим воздействиям. Появляется выпадение волос и ломкость ногтей. Кожа вокруг ногтевых пластин атрофируется и некротизируется с образованием язв. Характерна геморрагическая сыпь в виде экхимозов, обусловленная повышенной ломкостью капилляров.
Мышечная система
В большинстве случаев возникает воспаление мышц в области пораженных суставов. Характерны постоянные миалгии, ломота во всем теле, локальные судороги. Со временем мышцы атрофируются, что приводит к анкилозам суставов и инвалидности.
Ревматоидные узелки
Некроз тканей вокруг пораженных кровеносных сосудов вызывает формирование ревматоидных узелков. Это плотные округлые образования, которые локализуются под кожей, безболезненные, не спаянные с окружающими тканями. Узелки располагаются на локтях, предплечьях, тыльной поверхности кисти и пальцев, затылке, крестце. Они формируются в период обострения болезни, в фазу ремиссии исчезают или уменьшаются в размерах.
Ювенильный ревматоидный артрит
Болезнь возникает в детском возрасте (до 16 лет) и относится к редкой разновидности патологии. Ювенильный артрита имеет отличительные признаки и в 80% случаев заканчивается выздоровлением. В 20% заболевание переходит во взрослую форму с высоким риском деформации суставов и инвалидности.
Особенности ювенильного артрита:
- преимущественное поражение крупных суставов (коленных, локтевых, плечевых, тазобедренных, нижнечелюстных);
- изменение двух и более сочленений (моноартрит не характерен);
- лихорадка, ознобы на пике температурного скачка, потливость при нормализации состояния;
- экхимозы на коже;
- дебют болезни может сочетаться с внесуставными изменениями;
- лимфаденопатия (увеличение периферических лимфоузлов);
- благоприятный прогноз для выздоровления.
В детском возрасте чаще диагностируют гепатолиенальный синдром, при котором увеличиваются печень и селезенка.
Серопозитивный и серонегативный ревматоидный артрит
Для подтверждения диагноза проводят иммунологическое исследование (серологию) крови на наличие ревматоидного фактора. У здорового человека в организме может синтезироваться небольшое количество этого вещества в связи с воспалительными процессами разной природы. Норма ревматоидного фактора в крови ― не более 25 МЕ.
В большинстве клинических случаев выявляют ревматоидный фактор и заболевание имеет, таким образом, серопозитивную форму. Такой вид патологии имеет неблагоприятный прогноз и протекает с быстрой деформацией суставов. Однако серопозитивный артрит хорошо поддается стандартной терапии, что позволяет добиться длительных периодов ремиссии.
При серонегативном варианте показатели ревматоидного фактора находятся в пределах нормы, что не исключает наличие заболевания. Эта форма болезни характеризуется благоприятным прогнозом и редко вызывает деформацию суставов, но менее чувствительна к стандартным схемам терапии.
Ревматоидный фактор не относится к абсолютным признакам патологии и должен учитываться в совокупности с другими критериями.
Диагностика
Артрит устанавливают по клинической картине и дополнительным методам исследования. При первых признаках болезни необходимо обратиться к терапевту, семейному врачу или ревматологу. Обычно первичный диагноз устанавливают врачи общего профиля, затем направляют пациента на консультацию к узкому специалисту.
Лабораторные методы:
- Общеклинический анализ крови ― определяет степень воспаления по показателям лейкоцитов, эритроцитов, СОЭ.
- Общеклинический анализ мочи ― выявляет воспалительные изменения в органах мочевыделительной системы по концентрации лейкоцитов, эритроцитов, слизи, белка.
- Биохимия крови ― позволяет определить нарушение белкового обмена (высокая концентрация фибриногена, сиаловых кислот, гамма-глобулина).
- С-реактивный белок в крови ― ранний признак воспаления в тканях.
- Ревматоидный фактор ― иммунологический показатель поражения соединительной ткани суставов.
- Выявление АЦЦП (антитела к циклическому цитруллиновому пептиду) ― высокоспецифичный иммунологический анализ на концентрацию белка цитруллина, который образуется при распаде хрящевой ткани.
- Обнаружение АМЦВ (антитела к модифицированному цитруллинированному виментину) ― высокоинформативный иммунологический анализ, который позволяет диагностировать ревматоидный артрит до появления клинических признаков.
- Исследование синовиальной жидкости и выпота в суставе ― выявляет характерные признаки аутоиммунного воспаления: помутнение, умеренный лейкоцитоз, ревматоидный фактор.
Инструментальные методы:
- Рентгенография суставов ― устанавливает степень разрушения хрящей и костной ткани, деформацию сочленения.
- Рентгенография легких ― диагностирует затемнение легочных полей вследствие плеврита, пневмонии.
- Магнитно-резонансная томография (кратко МРТ) ― позволяет выявить изменения околосуставных мягких тканей (связок, сухожилий, мышц, сосудов, нервных пучков).
- Сцинтиграфия ― радиоизотопный метод, который позволяет выявить изменения в соединительной ткани на ранних этапах развития болезни.
- Ультразвуковое исследование (кратко УЗИ) ― диагностика состояния внутренних органов.
- Артроскопия ― визуализация полости сустава при помощи фиброволоконной оптики с целью забора экссудата на анализ и биопсии синовиальной оболочки.
Для постановки окончательного диагноза может понадобиться консультация узких специалистов: кардиолога, гастроэнтеролога, пульмонолога, дерматолога, невролога, инфекциониста.
Лечебная тактика
Терапия артрита делится на 2 этапа. Первый проводится при дебюте или обострении заболевания, второй ― в период затихания острого процесса для поддержания ремиссии. Терапия включает симптоматические (устраняют клинические проявления) и базисные (направлены на механизм развития патологии и поддержание длительной ремиссии) лекарственные средства.
Первый этап лечения
В симптоматические схемы включают селективные или неселективные противовоспалительные средства, глюкокортикоиды. Базисная терапия состоит из цитостатиков, биологических препаратов, иммуносупрессоров.
Таблица — Лекарственные средства на первом этапе терапии ревматоидного артрита
| Группа лекарственных препаратов | Фармакологическое действие | Название препаратов |
| Нестероидные противовоспалительные средства (НПВС) неселективного действия | Блокируют ферменты ЦОГ-1 и ЦОГ-2, обладают быстрым противовоспалительным эффектом, уменьшают отек и болевые ощущения. Неселективное действие обусловлено негативным влиянием на слизистую ЖКТ с образованием язв | Диклофенак Ибупрофен Напроксен Индометацин |
| НПВС избирательного действия | Блокируют ферменты ЦОГ-2 непосредственно в очаге поражения, оказывают медленный противовоспалительный эффект, уменьшают отек, устраняют болевой синдром. Селективное действие снижает риск развития язвенного поражения пищеварительного тракта | Мелоксикам Пироксикам Аркоксиа Нимесулид |
| Глюкокортикоиды | Стероидные гормоны, оказывающие мощное противовоспалительное и обезболивающее действие, предупреждают образование выпота в суставе | Преднизолон Триамценолон Дексаметазон |
| Цитостатики (иммуносупрессоры) | Подавляют рост быстро делящихся клеток и опухолеподобных тканей, предупреждают формирование паннуса в суставах | Метотрексат Арава Циклофосфамид |
| Биологические препараты | Блокируют действие цитокинов или цитокиновые рецепторы, разобщают цепь аутоиммунного воспаления, предупреждают разрушение соединительной ткани суставов и внутренних органов | Ремикейд Хумира Ритуксимаб Актемра |
| Противовоспалительные иммуносупрессивные средства | Подавляют иммунный конфликт против собственных тканей, оказывают легкий противовоспалительный эффект, улучшают обменные процессы | Сульфасалазин Вобензим |
С целью профилактики язвенных осложнений со стороны пищеварительного тракта назначают ингибиторы протонной помпы (Омез, Омепразол) на весь курс лечения медикаментами из группы НПВС.
Базисная терапия Метотрексатом (второй этап)
На втором этапе терапии применяют поддерживающие лекарственные препараты из группы цитостатиков. Чаще назначают Метотрексат в минимально эффективных дозах в течение 3-6 месяцев. Для предупреждения развития осложнений со стороны органов кроветворения рекомендуют параллельный прием фолиевой кислоты. В случае противопоказаний к назначению Метотрексата применяют другие цитостатики, Сульфасалазин, Вобэнзим.
Дополнительные методы консервативного лечения:
- поливитамины (Супрадин, Компливит, Витрум);
- препараты местного действия ― мази и гели с НПВС (Ортофен, Диклак, Вольтарен);
- хондропротекторы ― восстановление структуры хрящей и нормализация синтеза синовиальной жидкости (Терафлекс, Афлутоп, Хондросат);
- физиопроцедуры ― улучшение местного кровотока и обменных процессов в тканях (электрофорез, фонофорез, магнитотерапия);
- массаж ― восстановление тонуса мышц и нормализация амплитуды движений в пораженных сочленениях;
- иглоукалывание ― рефлекторное воздействие на биологические активные точки тела для улучшения иннервации суставов и внутренних органов.
В период ремиссии больных направляют на санаторно-курортное лечение. Для восстановления функции суставов рекомендуют минеральные ванны: сероводородные, радоновые, солевые. Параллельно назначают лечебную физкультуру, плавание, ходьбу в умеренном темпе на длительные расстояния (1-2 км). Посильные физические нагрузки нормализуют питание и улучшают функцию сочленений.
В случае разрушения суставов проводят хирургическое лечение. Назначают реконструктивные операции по удалению разрушенных участков хрящей, фиброза мягких тканей, моделируют суставные поверхности костей. При анкилозе используют протезирование посредством искусственных имплантатов. Современные протезы позволяют восстановить двигательную функцию конечностей и сохранить трудоспособность.
Диетическое питание
Питание при артрите подразумевает исключение из рациона аллергенных продуктов, которые поддерживают аутоиммунное воспаление. В период обострения болезни необходимо отказаться от употребления цитрусовых, морепродуктов, пшеничной каши, кукурузу, картофеля, помидоров, баклажанов.
В питание включают зелень, свежие овощи и фрукты, молоко, кисломолочные продукты, бобовые, нежирное мясо, морскую рыбу, орехи, яйца. Рекомендуют отказаться от острой, пряной, соленой пищи. Из ежедневного рациона исключают консервы, маринады, колбасные изделия, копчености, фастфуд, свежую выпечку, сладости, наваристые мясные бульоны, крепкий чай и кофе.
Калорийность потребляемой пищи должна соответствовать энергетическим затратам. Это помогает поддерживать нормальный вес. Ожирение приводит к увеличению нагрузки на больные суставы и ускоряет процесс разрушения хряща.
Профилактика
Мероприятия по предупреждению артрита делят на первичные и вторичные. Первичная профилактика включает своевременное лечение инфекционных заболеваний, укрепление иммунитета, санацию хронических очагов инфекции. Вторичная ― направлена на поддержание артрита в стадии ремиссии путем диспансерного наблюдения, приема лекарственных препаратов, занятий ЛФК, соблюдения оптимального режима труда и отдыха.
Как избежать инвалидности
Прогрессирующее разрушение суставов ― типичная особенность артрита ревматоидной природы. Каждое обострение болезни усиливает деструктивные изменения хряща, костей и мягких тканей. В зависимости от тяжести течения инвалидность в среднем наступает в течение 10 лет.
Современная медицина не нашла эффективные лекарственные средства, которые могут вылечить заболевание. В арсенале врачей находятся препараты, способные вызвать длительную ремиссию. Неактивный период ревматоидного артрита может длиться в течение всей жизни.
Медики утверждают, что избежать инвалидности возможно при помощи диспансерного наблюдения у ревматолога. Профилактический осмотр врача необходимо проходить каждые 6-12 месяцев в зависимости от тяжести течения заболевания. Специалист своевременно выявит опасность обострения, назначит контрольное обследование и поддерживающую терапию.
В случае если не удалось спасти крупный сустав, проводят протезирование искусственными имплантами. После реабилитационного периода многие пациенты остаются работоспособными в своей профессии или могут получить другое место работы с подходящими условиями труда. Современные протезы позволяют свободно передвигаться и вести привычный образ жизни.
Вопросы пациентов
Вопрос: Как отличить болезнь от другой патологии суставов?
Ответ: Ревматоидный артрит представляет собой аутоиммунную патологию, при которой развивается симметричное воспаление преимущественно мелких суставов кистей и стоп. В крови выявляют маркеры болезни ― ревматоидный фактор, АЦЦП, АМЦВ, на рентгенограмме ― эрозирование хрящей, кисты суставных поверхностей костей, деформацию суставной щели. Дифференциальную диагностику проводит врач на основании клиники, анамнеза болезни, дополнительных методов диагностики.
Вопрос №2. Что общего между ревматоидным артритом и подагрой?
Ответ: Эти заболевания могут протекать с похожими симптомами. При подагре поражаются суставы стопы, могут формироваться подкожные узелки, в крови иногда обнаруживают ревматоидный фактор. В остальном ― это разные по своей природе артриты. В первом случае, в организме происходит аутоиммунный конфликт, во втором ― нарушаются метаболические процессы. При подагре в крови повышается концентрация мочевой кислоты, характерны приступы интенсивных болей после погрешностей в питании, часто развивается мочекаменная болезнь, что не характерно для ревматоидного артрита.
Прогноз
В большинстве клинических случаев болезнь имеет благоприятный прогноз при условии своевременной диагностики и полноценного лечения. Врачебный контроль позволяет добиться длительных ремиссий. Неблагоприятный прогноз наиболее вероятен при серопозитивной форме, которая сопровождается тяжелыми внесуставными проявлениями. Смертельный исход может наступить при развитии сердечно-сосудистой, дыхательной, почечной недостаточности, в случае появления септических процессов на фоне нарушения кроветворения.
Суставы могут поражаться и в случае других заболеваний. Все причины артритов, а также методы диагностики и лечения каждой формы детально описаны в статье по ссылке.





