 Термин цистит подразумевает воспаление мочевого пузыря. К заболеванию больше склонны женщины. В РФ его ежегодно переносит около 30 млн человек, 90% больных — представительницы слабого пола.
Термин цистит подразумевает воспаление мочевого пузыря. К заболеванию больше склонны женщины. В РФ его ежегодно переносит около 30 млн человек, 90% больных — представительницы слабого пола.
Предрасположенность к циститу определяется интимной анатомией женщин. Широкая и короткая уретра — идеальное место для реализации восходящего пути распространения болезнетворных микроорганизмов. Непосредственная близость влагалища и анального отверстия, даже половой акт предопределяют фактором риска инфицирования мочевыделительных органов с последующим развитием уретрита и цистита.
- Анатомия мочевого пузыря
- Как возникает цистит
- Подробнее о причинах
- Инфекционный
- Неинфекционный
- Изменения в мочевом пузыре при цистите
- По каким симптомам распознать
- Первые признаки
- Проявления острого воспаления
- Проявления хронической формы
- Осложнения
- Что делать, если возникли симптомы, похожие на цистит
- Как быстро вылечить цистит
- Симптоматические средства
- Противомикробные препараты
- Вспомогательные препараты
- Рекомендации по образу жизни
- Профилактика цистита
- Выводы
- Часто задаваемые вопросы
Анатомия мочевого пузыря
Мочевой пузырь — полый орган, расположенный в малом тазу, служит резервуаром для мочи, которая попадает в него из почек через мочеточники. Состоит из нескольких оболочек:
- внутренней — многослойный эпителий;
- средней — гладкомышечный слой;
- внешней — серозная оболочка (сформирована из лепестка брюшины).
Благодаря своей структуре мочевой пузырь по мере наполнения жидкостью растягивается и увеличивается в объеме, при этом нарастает раздражение нервных окончаний и возникают позывы к опорожнению. Акт мочеиспускания в норме контролируется человеческой волей. Во время него запускается цепочка рефлексов, при которых активно сокращается мускулатура органа с одновременным расслаблением сфинктера — происходит микция (мочеиспускание). У здорового человека этот процесс протекает безболезненно, выделяется 70‒300 мл мочи за раз, со следующими характеристиками:
- прозрачная;
- соломенного цвета;
- со слабым характерным запахом.
Здоровье мочевого пузыря контролируется местным иммунитетом. Слизистая органа и уретрального канала постоянно выделяют муциноподобный секрет. Он задерживает микроорганизмы, защищает стенки от повреждений, удаляет отслоившиеся мертвые ткани и разрушенные бактерии. Посредством иммунных телец некоторые микробы могут быть нейтрализованы еще в уретральном канале. Большая их часть смываются со стенок при микции.
Здоровье мочевого пузыря определяется нормальной трофикой всех его слоев, своевременным опорожнением, отсутствием механических повреждений и нормальным местным иммунитетом. Если в одной из перечисленных сфер возникли нарушения, риск развития воспалительного процесса многократно возрастает.
Как возникает цистит
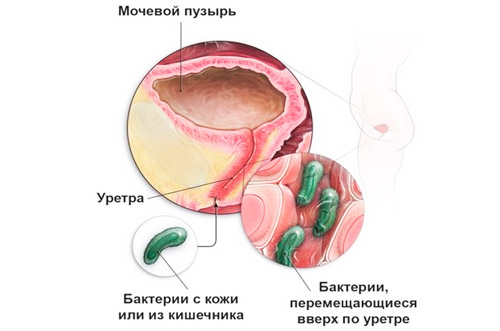
В большинстве случаев цистит провоцирует инфекция. Она может проникать в пузырь тремя путями:
- гематогенным — через кровь из других органов и тканей (чаще при вялотекущих инфекционных заболеваниях);
- лимфогенным — из органов малого таза с током лимфы;
- нисходящим — из почек и мочеточников при инфекционных заболеваниях;
- восходящим — наиболее актуальный путь заражения, реализуется в 95% случаев.
У 90% больных цистит вызван условно-патогенной микрофлорой, которая в норме населяет кишечник и влагалище, а заболевания провоцирует только при чрезмерном размножении. Наиболее распространенным возбудителем считается кишечная палочка, за ней следует стафилококк (15%) и только 5% приходится на другие бактерии (синегнойная палочка, стрептококк, протей). Цистит может сопутствовать венерическим инфекциям, сопровождать гонорею, хламидиоз, трихомониаз, уреа— и микоплазмоз, сифилис.
К развитию заболевания предрасполагают все состояния и манипуляции, которые ослабляют иммунитет и способствуют распространению микроорганизмов:
- системные и гинекологические инфекции;
- хирургические операции и медицинские манипуляции на органах малого таза;
- беспорядочные половые контакты;
- переохлаждение;
- употребление медикаментов с иммуносупрессивным действием (антибиотики, химиопрепараты).
При снижении защитных свойств слизистых оболочек микробы получают возможность задерживаться на стенках уретры. Они используют эпителиальные клетки для размножения, постепенно перемещаются вверх. Далее инфекция может проникать в мочевой пузырь. «Обживаясь» там, микроорганизмы выделяют продукты своей жизнедеятельности, большинство из которых обладают цитотоксическими свойствами — изменяют метаболизм в клетках, провоцируют их массовую гибель, что и вызывает воспалительный процесс.
При переполнении кровеносных и лимфатических сосудов изменяется трофика оболочек пузыря. Они становятся отечными, могут покрываться язвами, нередко происходит гнойное расплавление тканей, формируются эрозии. При достаточно сильном иммунитете активность инфекции может быть подавлена, однако некоторые возбудители способны «прятаться» в эпителиальных клетках и выжидать повторного наступления благоприятных для себя условий. Так развивается хронический цистит, который во время «спячки» микроорганизмов практически не имеет симптомов, а при возобновлении их активности обостряется (рецидивирует).
При продолжительных дистрофических процессах слизистая может атрофироваться либо ее клетки подвергаются диспластическим изменениям. Тогда на оболочках пузыря образуются язвы, кисты, полипы, новообразования, что опасно возникновением злокачественных опухолей.
Подробнее о причинах
Спровоцировать заболевание мочевого пузыря могут все явления, которые ослабляют иммунитет организма в целом и местные защитные механизмы слизистых оболочек мочевыводящей системы. Тогда наступает благоприятное время для размножения потенциально опасных и болезнетворных микробов. К таким провокаторам относят:
- Эндокринологические заболевания. При сахарном диабете, ожирении, патологиях щитовидки изменяется обмен веществ, наблюдаются микроциркуляторные нарушения, из-за чего страдает местный иммунитет.
- Гормональные всплески. Биоактивные вещества, выделяющиеся во время беременности, полового созревания, наступления менопаузы повышают уязвимость слизистых.
- Хронические инфекции. При поражении микробами почек, мочеточников, влагалища, внутренних половых органов, прямой кишки, мягких тканей риск их распространения на пузырь повышается. При вялотекущих и длительных заболеваниях угнетается иммунитет.
- Застойные явления. Цистит нередко переходит в хроническую форму у женщин, которые ведут малоактивный образ жизни (например, у офисных работников). К болезни склонны пожилые и лежачие представительницы прекрасного пола.
- Стрессы, депрессии. Психоэмоциональные нагрузки и умственное перенапряжение отрицательно влияет на баланс гормонов. Сначала они синтезируются в повышенном количестве, затем силы организма иссякают, страдают мыслительные процессы, внутренние органы и иммунитет.
- Неправильное питание. Переизбыток в рационе сладостей, тяжелой белковой пищи и соленых продуктов вызывает нарушения метаболизма, создает благоприятные условия для размножения бактерий и грибков в кишечнике, а также изменяет кислотность мочи, нарушая защитные механизмы слизистой пузыря. К сбоям в иммунитете также ведет авитаминоз, если в рационе не хватает свежих овощей и фруктов.
- Нарушение правил интимной гигиены. Пренебрежение уходом за интимными зонами и своевременной заменой гигиенических средств (прокладок и тампонов), ношение тесного белья из синтетических тканей и незащищенные половые контакты нередко становятся причиной заражения болезнетворными микробами.
Как было указано выше, цистит может протекать в острой форме, с яркими симптомами и существенными нарушениями самочувствия больной. При хроническом течении клинические проявления слабые, сами женщины описывают дискомфортные ощущения как «сносные», а потому долго не обращаются к врачу. При рецидивах симптоматика становится яркой, затем постепенно стихает. Существует классификация циститов в соответствии с причинами.
Инфекционный
Из названия следует, что болезнь вызывают микроорганизмы. Выделяют специфические формы, которые вызваны патогенными микробами, например:
- трихомонадный;
- хламидийный;
- гонорейный;
- туберкулезный;
- сифилитический.
Когда заболевание спровоцировано условно-патогенными бактериями, его называют неспецифическим. Этиология может быть бактериальной, вирусной (например, герпесный), грибковой (кандидоз).
Неинфекционный
Цистит, не связанный с активностью микроорганизмов, встречается намного реже. Он может вызываться гормональными нарушениями, аллергическими реакциями. Выделяют травматический тип, который развивается вследствие медицинских манипуляций (постановки катетера, цистоскопии) или прохождения через мочевыводящую систему почечных конкрементов (царапают слизистые на своем пути).
Воспаление пузыря может быть вызвано облучением, например, при терапии злокачественных опухолей. Такие методы значительно подавляют иммунитет, после чего практически все органы становятся более подвержены атакам микробов. Лучевая терапия в зоне малого таза может провоцировать травмирование тканей пузыря даже при отсутствии микрофлоры. Редко, но и такое встречается, цистит развивается на фоне интоксикации (медикаментами, ядами, тяжелыми металлами). Как правило, повреждение нижних отделов мочевыводящей системы сопутствует поражению почек.
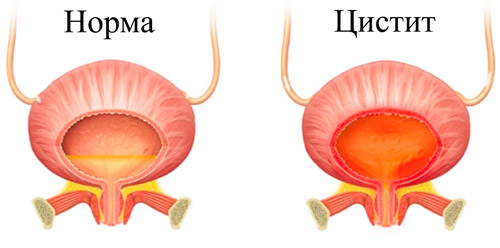
Изменения в мочевом пузыре при цистите
При любом виде болезни возможно поражение только слизистого слоя органа или более глубоких его оболочек. Этим определяется тяжесть развития заболевания и вероятность осложнений. Морфологические изменения в пузыре устанавливаются при цистоскопии — эндоскопическом обследовании, благодаря которому можно визуализировать слизистые, оценить их состояние, спрогнозировать развитие болезни, провести микрохирургические вмешательства. В зависимости от изменений, обнаруженных при исследовании, цистит определяют как:
- катаральный — воспалительные изменения затрагивают слизистый и подслизистый слои, на внутренней поверхности органа хорошо просматривается отечность оболочек, гнойный, фибринозный, слизистый налет;
- геморрагический — из-за переполнения мелких сосудов и повреждения слизистого эпителия возникают кровоточащие повреждения, кровоизлияния в оболочки, при этом может наблюдаться гематурия с выделением розовой или красной мочи либо со сгустками крови;
- язвенный — чаще развивается вследствие облучения, сопровождается образованием одного или нескольких дефектов внутренних оболочек, есть риск перфорации органа;
- флегмонозный — наблюдается очаговое гнойное расплавление тканей, возможно образование свищей, высок риск распространения инфекции гематогенным путем и развития сепсиса;
- гангренозный — обширные гнойно-некротические процессы, сопровождающиеся отслоением и выходом с мочой некротических масс, почти всегда приводит к перфорации пузыря и развитию перитонита.
Хронический цистит и постоянное воспаление тканей пузыря ведут к формированию:
- грануляций и полипов — вследствие избыточной пролиферации клеток слизистого и подслизистого слоев, с риском озлокачествления;
- язв с отложениями солей — на дефектах оболочек собираются кристаллы, данная форма сопровождается очень сильными болями;
- кист — на внутренней поверхности пузыря формируются полости, окруженные стенками гиперплазированных клеток и заполненные жидкостью, которые могут содержать микробы, превращаться в гнойники, лопаться с развитием кровотечений.
Отдельно рассматривают интерстициальную форму цистита. Причины ее развития до сих пор неизвестны. Чаще наблюдается у женщин постменопаузального возраста. Характеризуется грануляционными изменениями оболочек и образованием единичной линейной язвы на теле органа, приблизительно по центру. Есть высокий риск перерождения в рак, значительных деформаций пузыря, уменьшения его объема.
По каким симптомам распознать
Клиническая картина заболевания может варьироваться, что зависит от формы, интенсивности воспаления, природы возбудителя и наличия осложнений. Основным признаком цистита считается дизурия — нарушения выделения мочи. Этот медицинский термин включает в себя различные симптомы разной степени выраженности.
Первые признаки
О скором проявлении цистита может говорить быстрая утомляемость, слабость, тянущие боли внизу живота, субфебрилитет. Такое состояние развивается вскоре после переохлаждения или стресса, проведения медицинских процедур. Как правило, симптомы проявляются с вечера, а наутро у больной разворачивается полная клиника воспаления пузыря. Ранними признаками заболевания считаются:
- боль при опорожнении — возникают рези в области уретры и промежности, наиболее интенсивные в начале и в конце микции;
- дискомфорт внизу живота — тянущие, колющие или давящие ощущения в надлобковой области;
- частые и сильные позывы помочиться — беспокоят каждые 20‒40 минут, носят императивный характер (приходится все бросать и бежать в туалет).
В первый день развития заболевания интенсивность симптомов умеренная, но усиливается уже к вечеру.
Проявления острого воспаления
Позывы в туалет становятся болезненными, долго не дают уснуть ночью. При этом женщина идет к унитазу, прикладывает усилия (тужится), чтобы опорожниться, но выходит совсем небольшое количество урины. Процесс сопровождается интенсивной болью в промежности, в некоторых случаях нестерпимой. Возможно повышение температуры тела до 37‒38 ℃.
На следующий день возникают режущие боли в животе, изменения свойств мочи становятся заметными невооруженным глазом:
- урина мутная;
- возможно выделение крови в конце мочеиспускания;
- могут быть включения крови (моча окрашивается в грязно-розовый цвет «мясных помоев» либо содержит сгустки);
- зловонный запах;
- примеси (гной, белесая, прозрачная, желтоватая слизь).
При сильном воспалении шейки пузыря возможно недержание мочи. При распространении патологического процесса на тело органа появляется чувство неполноценного опорожнения.
Проявления хронической формы
Вялотекущая форма заболевания начинается с обычной острой симптоматики. Самочувствие женщины ухудшается, появляются типичные симптомы воспаления пузыря. Спустя некоторое время признаки без какого-либо лечения идут на спад (как правило, цистит проходит за 7‒10 дней). Еще какое-то время больную беспокоит легкий дискомфорт в животе, продолжает выделяться мутная моча, однако крови в ней нет, а рези при микции можно перетерпеть. Примерно через 2 недели после начала развития заболевания симптомы становятся минимальными, а женщина полагает, что благополучно выздоровела.
Но это не так. Инфекция была угнетена иммунитетом, однако микробы адаптировались к его работе и притаились в слоях эпителия пузыря. Незадолго до месячных, после сидения на холодном, сильного стресса мочеиспускание снова становится болезненным и выделяется мутная моча со слизью, что означает сохранение инфекции и рецидив цистита.
Каждое последующие обострение сопровождается умеренной симптоматикой, а больная знает, что это скоро само пройдет, потому не идет к врачу. Болезнь может напомнить о себе яркой клиникой во время развития осложнений, когда потребуется неотложная медицинская помощь.
Осложнения
Воспаление мочевого пузыря может привести к поражению почек. Инфекция поднимается к ним по мочеточникам, в таком случае развивается пиелонефрит. Нарушается процесс фильтрации крови, почки не могут полноценно удалять токсины из организма. Развитие осложнения сопровождается болью в поясничной области, нарушениями общего самочувствия, повышением температуры.
В запущенных случаях хроническое воспаление переходит в гломерулонефрит — аутоиммунное повреждение фильтрационной системы. Это чревато почечной недостаточностью, вплоть до полного «отказа» почек и возникновения потребности очистки крови посредством гемодиализа.
Другим серьезным следствием нелеченного или неправильно леченного цистита считается его переход в интерстициальную форму. При формировании грануляций и язв значительно нарушаются функции органа, уменьшается его объем, стенки сморщиваются, изменяется проведение рефлексов. Это чревато недержанием мочи, развитием рака. Если боли и нарушения мочеиспускания долго не проходят или регулярно повторяются, следует обратиться к врачу, чтобы начать терапию и предотвратить осложнения.
Что делать, если возникли симптомы, похожие на цистит
Воспаление мочевого пузыря лечит уролог. Цистит признан уро-гинекологической проблемой, поскольку часто сопутствует заболеваниям женских репродуктивных органов. В процессе постановки диагноза потребуется консультация гинеколога и анализ мазков на микрофлору влагалища. Консультация уролога начинается с осмотра больной. Врачу нужно сообщить:
- все жалобы на здоровье;
- когда симптомы возникли впервые;
- изменилась ли интенсивность проявлений;
- предпринимались ли какие-то меры для устранения неприятных ощущений.
При пальпаторном обследовании брюшной полости на цистит указывает болезненность при надавливании пальцами на низ живота. Лабораторная диагностика включает:
- общий анализ крови — обнаруживаются повышенные значения лейкоцитов и СОЭ, что указывает на воспалительный процесс в организме;
- общий анализ мочи — выявляются изменения цвета, прозрачности, плотности урины, присутствие лейкоцитов, эритроцитов, бактерий, большое количество слизи, эпителия, гной;
- трехстаканная проба или анализ мочи по Нечипоренко — помогают определить локализацию патологических изменений и дифференцировать пиелонефрит, цистит и уретрит;
- бакпосев мочи — пробу урины высевают на питательную среду, спустя некоторое время можно установить природу возбудителя заболевания, анализ занимает от 3 дней до недели.
В домашних условиях для диагностики цистита можно использовать экспресс-тесты, которые продаются в аптеке. Пригодятся тест-полоски на нитриты (по результатам которых можно установить наличие инфекции в урологическом тракте) и лейкоциты (уровень которых повышается при воспалительных изменениях).
Из аппаратных методов для диагностики цистита используется УЗИ. С помощью ультразвука можно подтвердить наличие воспаления, скопление жидкости, утолщение стенок пузыря, присутствие в нем камней или посторонних предметов, изменения окружающей клетчатки и соседних органов.
Эндоскопический метод (цистоскопия) считается слишком травматическим и рискованным в плане распространения инфекции, поэтому его применяют при хронических формах, которые трудно поддаются излечению.
Как быстро вылечить цистит
Чтобы устранить воспаление мочевого пузыря, потребуется комплексный подход. Медикаментозное лечение должно быть направленным на причины заболевания, его признаки и патологические процессы внутри органа. Основными лекарственными препаратами, которые используются для терапии цистита, считаются антибиотики и уроантисептики. Желательно, чтобы их назначил врач, ориентируясь на результаты бакпосева. Это обеспечит максимальную эффективность лекарств при минимально коротком курсе приема.
Симптоматическая терапия включает обезболивающие средства и спазмолитики. С их помощью можно уменьшить болезненные ощущения, восстановить работоспособность. Чтобы добиться быстрого результата, стоит обратить внимание на фитотерапевтические препараты. Они помогают укрепить иммунитет, нормализовать отток мочи, снижают риск осложнений и хронизации заболевания. Чтобы вылечиться быстро и полноценно, следует скорректировать образ жизни. Схема лечения хронического и острого цистита очень похожи, отличаются только сроки применения медикаментов.
Самолечение не всегда заканчивается успешно. Если симптомы болезни не стихают спустя 3-4 дня после начала терапии, лучше обратиться к врачу. Консультация специалиста крайне важна при хроническом течении цистита, поскольку есть его перехода в интерстициальную или инкрустирующую формы, поражения почек.
Симптоматические средства
В комплексной терапии болезни чаще назначают спазмолитики. Их действие заключается в расслаблении гладкой мускулатуры пузыря, что способствует исчезновению резей и спазмов.
Таблица — Спазмолитики при цистите
| Название | Как использовать |
| Но-Шпа | По 1‒2 таблетки 3 р/д |
| Бускопан | По 1 таблетке 3 р/д |
| Баралгин | По 1 таблетке 1‒2 р/д |
| Спазмалгон | По 1 таблетке 1‒2 р/д |
| Папаверин | Таблетки или ректальные свечи по 1 до 3 р/д |
Препараты не влияют на развитие воспаления, а потому должны использоваться максимально коротким курсом до облегчения симптомов.
Быстро снять боль также помогают средства из группы НПВС. Они действуют за счет блокирования болевых рецепторов, снижают выработку медиаторов воспаления, однако не снимают спазмы. Их лучше использовать в первые дни терапии при ноющих болях внизу живота. Курс также должен быть максимально коротким, поскольку эти медикаменты могут раздражать слизистую желудка. Купировать сильную боль при цистите можно препаратами:
- Диклофенак (Диклоберл, Фаниган, Доларен);
- Нимесулид (Нимид, Нимесил);
- Ибупрофен (Имет, Зотек, Нурофен);
- Индометацин.
Средства чаще всего принимают внутрь. При цистите можно использовать ректальные свечи. В такой форме НПВС работают быстрее и лучше снимают воспаление органов малого таза.
Противомикробные препараты
На фармацевтическом рынке представлено огромное количество антибиотиков и препаратов с противомикробными свойствами. При их подборе врачи учитывают чувствительность возбудителей к определенным веществам. Если человек назначает себе антибиотик сам, лучше остановить выбор на средствах широкого спектра действия (из группы пенициллинов, макролидов).

Нужно четко соблюдать инструкцию по применению, принимать препарат через равные интервалы и полноценным курсом, который может длиться от 3 дней до 14 (что зависит от вещества и формы цистита). Слишком короткие курсы и пропуски доз опасны развитием резистентности (устойчивости) микробов к антибиотикам. В таком случае цистит станет хроническим и вылечить его будет сложнее.
| Название | Как применять |
| Норфлоксацин (Нолицин, Норбактин) | По 400 мг 2 р/д, 3‒10 дней. При хронической форме до 12 недель |
| Фурагин (Урофурагин) | По 2 таблетки 3 р/д во время еды, 5‒10 дней, повторить через 2 недели |
| Монурал (Фосфомицин) | 1 пакет, растворенный в половине стакана воды, при необходимости повторить через сутки |
| Бисептол 400/80 мг | По 2 таблетки 2 р/д 10 дней |
| Ципрофлоксацин (Цифран, Ципролет) | По 500 мг 2 р/д 3‒7 дней |
| Нитроксолин (5-НОК) | По 1‒2 таблетки 4 р/д, 2 недели, с повтором через 2 недели |
| Левомицетин | По 1 таблетке 4 р/д 7‒10 дней |
| Палин (Пипемидиновая кислота) | По 2 капсулы 2 р/д 3‒14 дней |
| Амоксициллин (Флемоксин солютаб, Аугментин) | По 500‒750 мг 2‒3 р/д, до 10 дней |
| Цефиксим (Супракс, Цефикс) | По 1 таблетке 1‒2 р/д, 3‒7 дней |
| Цефтриаксон | Инъекционно в/м, по 1 г в 5 мл Новокаина, 3-7 дней |
| Азитромицин (Сумамед, Азитрокс) | По 500 мг 1 р/д, 3‒5 дней |
| Ампициллин | По 500 мг 4‒6 р/д от 7 дней |
| Зиннат | По 250 мг 3 р/д до 7 дней |
| Макропен | По 1 таблетке 3 р/д перед едой |
| Авелокс | По 1 т/д, 2 недели |
| Кларитромицин (Клацид) | По 500‒750 мг 1 р/д до 10 дней |
При специфических формах цистита могут потребоваться специальные медикаменты. Чаще всего их сочетают с антибиотиками широкого спектра. Примеры таких назначений:
- если цистит вызван трихомонадами — Трихопол (по 1 таблетке 2 р/д, плюс вагинальный суппозиторий 1 р/д, 10 дней);
- уреаплазмой — Доксициклин (по 100 мг 2 р/д, 7‒10 дней);
- вирусами — Гропринозин (по 1 таблетке 4 р/д), Ацикловир (по 200 мг 5 р/д);
- грибками — Флуконазол (по 100 мг 1 р/д, 10 дней).
Вспомогательные препараты
Фитотерапевтические средства содержат экстракты растений. Они улучшают образование и отток мочи, обладают легкими противомикробными и противовоспалительными свойствами. Лекарства на основе растений назначают в дополнение к противомикробным медикаментам. Курс лечения продолжается 2‒3 недели. Такие средства нужно продолжать принимать еще 1‒2 недели после полного исчезновения симптоматики. В комплексной терапии цистита можно использовать:
- Канефрон — по 2 таблетки 3 р/д;
- Цистон — по 2 таблетки до 6 р/д;
- пасту Фитолизин — по 1 чайной ложке, растворяя в 100 мл воды, 3 р/д;
- Уролесан — по 1 капсуле 3 р/д.
При сильном воспалении, сопровождающемся интоксикацией, может потребоваться применение сорбентов (Сорбекс, Полисорб), жаропонижающих препаратов (Парацетамол, Нурофен), мочегонных средств (Верошпирон, Фуросемид). В тяжелых случаях (чаще в условиях стационара) назначают инстилляции мочевого пузыря растворами с антисептическими свойствами (Мирамистин, Фурацилин), орошения половых органов Хлоргексидином.

При рецидивирующем течении цистита могут потребоваться препараты из группы иммуностимуляторов. Назначают средства на основе Интерферона, а также Ликопид, Уро-Ваксом Полиоксидоний, экстракт алоэ.
При воспалении пузыря полезны травяные сборы с мочегонными свойствами. Можно принимать уже готовые композиции (Нефрофит, Почечный сбор) либо отдельные травы (кукурузные рыльца, толокнянку, полевой хвощ, бруснику, боровую матку, шиповник, золототысячник, чистотел, зверобой, ромашку, календулу). В чай можно добавлять свежий имбирь и лимон. Полезны морсы из клюквы и калины, слабощелочные минеральные воды.
Для профилактики нарушений микрофлоры кишечника и развития запоров, параллельно антибиотикам назначают пробиотики (Линекс, Бифи-Форм, Энтерожермина).
Рекомендации по образу жизни
При лечении цистита можно обойтись без больничного. Постельный режим не обязателен, если человек чувствует себя удовлетворительно. Однако чтобы обеспечить организм силами для восстановления, следует полноценно отдыхать, ограничить физические нагрузки, нормализовать режим дня.
Важно употреблять достаточное количество жидкости (не менее 1,5 л воды в сутки). Питание должно быть щадящим для почек и не изменять кислотность мочи. Особых изменений в рационе не потребуется, но лучше ограничить:
- тяжелые для переваривания белковые продукты;
- соль;
- специи;
- газировку;
- кофе и крепкий чай;
- алкоголь;
- жиры животного происхождения;
- фастфуд;
- сладости.
Меню лучше составлять на основе круп (гречка, пшено, булгур, рис), свежих овощей и фруктов, кисломолочной продукции, нежирных сортов мяса и рыбы. Диетического питания следует придерживаться до полного выздоровления.
Не менее важно следить за гигиеной, вовремя опорожнять пузырь. На пользу пойдут пешие прогулки на свежем воздухе в неспешном темпе. Для восстановления работы иммунитета нужно ограничить психоэмоциональные нагрузки, избегать стрессовых ситуаций.
Профилактика цистита
Меры для предотвращения воспаления пузыря не могут защитить от этого заболевания на 100%, однако, соблюдая их, женщина сведет к минимуму риск занесения инфекции в уретру. Профилактика болезни также требует комплексного подхода, мероприятия лучше сделать полезными привычками.
- Гигиену половых органов нужно проводить дважды в день с использованием средств для интимных зон или детского мыла. Ежедневно нужно менять нижнее белье. Лучше предпочитать трусики из натуральных тканей.
- Важно избегать оральных ласк, если у женщины или у ее партнера есть признаки инфекции во рту (кандидоз, стоматит, гингивит, пародонтоз), чтобы не распространять микробы из ротовой полости на половые органы. После каждого полового контакта следует помочиться и подмыться теплой водой. Моногамность выступает мерой профилактики венерических инфекций, которые часто приводят к циститу. Если партнер не вселяет уверенности, лучше использовать презервативы.
- Необходимо пить достаточно чистой воды и регулярно опорожнять мочевой пузырь. Сдерживание позывов способствует размножению микробов в мочевыводящих путях. При гигиене после туалета следует соблюдать направленность движений спереди назад, так уменьшается риск распространения кишечной палочки из зоны ануса к влагалищу и уретре.
- Нужно одеваться по погоде, всячески избегать переохлаждения ног, не садиться на холодные предметы. В сезон простуд следить за иммунитетом следует особенно внимательно. Частые ОРВИ свидетельствуют о слабости защитных сил. Процесс лечения должен контролировать врач, это снижает вероятность развития хронических инфекционных заболеваний.
Выводы
- Цистит — это воспаление мочевого пузыря, чаще инфекционного происхождения, к которому больше склонны женщины.
- Заболевание проявляется болями внизу живота, частыми и болезненными мочеиспусканиями, примесями гноя и крови в урине.
- Цистит лечит уролог. Чтобы правильно подобрать терапию нужно пройти обследование.
- Основными препаратами против воспаления пузыря признаны уросептики и антибиотики, которые врач подбирает в индивидуальном порядке. При самолечении следует предпочесть средства широкого спектра действия, которые женщина не употребляла для лечения других инфекционных заболеваний в последние 3 месяца.
- Чтобы предотвратить цистит, нужно соблюдать гигиену, употреблять достаточно воды, вовремя опорожнять пузырь, избегать случайных связей.
- Провоцировать возникновение цистита у женщин может уреаплазма. Споры по поводу того, могут ли данные бактерии встречаться в норме в урогенитальном тракте, продолжаются до сих пор. В статье «Уреаплазмоз у женщин — причины, симптомы и схемы лечения» читайте все последние новости по поводу данной инфекции.
Часто задаваемые вопросы
Вопрос: Можно ли ходить в баню?
Ответ: При острых воспалительных заболеваниях тепловое воздействие крайне нежелательно. Перепад температур и обливания холодной водой уместны только на фоне полного здоровья. Лучше повременить с сауной или баней до выздоровления.
Вопрос: Мне посоветовали при цистите прикладывать к животу грелку. Боль это облегчило, но в моче появилась кровь, связано ли это с процедурой?
Ответ: Прикладывать тепло к любым зонам воспаления можно только в том случае, если болезнь не связана с инфекцией. Греть воспаленный пузырь нельзя. Это действительно ослабляет спазмы на некоторое время, но локальное воздействие тепла создает благоприятные условия для размножения микробов, отсюда усугубление симптоматики. Грелка запрещена тем, у кого есть признаки крови в моче. Нежелательны любые температурные воздействия, в том числе нельзя парить ноги.
Вопрос: Можно ли заразить своего партнера циститом во время близости?
Ответ: Циститом заразить нельзя. При контакте могут передаваться микробы, которые вызвали воспаление пузыря у женщины. Не факт, что они доберутся через мужскую уретру в органы, расположенные выше, и вызовут именно цистит. У представителей сильного пола больше распространен уретрит. Если у женщины заболевание вызвано венерическими инфекциями, вероятно, что партнер уже заражен.
Вопрос: Что такое электрофорез и как он помогает при болезни?
Ответ: Это физиотерапевтическая процедура, базирующаяся на воздействии слабыми электрическими импульсами. При цистите ее проводят с гидрокортизоном. Это глюкокортикостероид с выраженными противовоспалительными свойствами. Ток способствует улучшению кровообращения и более глубокому проникновению лекарственного вещества. Электрофорез назначают при сильном воспалении, чтобы ускорить облегчение симптоматики.
Вопрос: Можно ли вылечить воспаление только травами?
Ответ: При неспецифических инфекциях, слабом воспалении и сильном иммунитете — да. Однако гарантировать сочетание этих факторов не может никто. Рисковать здоровьем почек нельзя. Лучше как можно скорее начать полноценную терапию. Многие травы работают только за счет мочегонного эффекта — вымывают микробы и урологического тракта, что чаще ведет к хронизации инфекции чем ее устранению.





