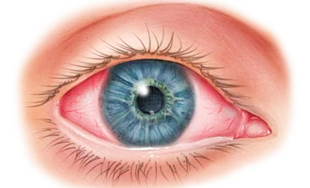
Кератит — воспалительное заболевание глаза, при котором поражается его роговая (наружная) оболочка. Патология может развиваться после травм зрительного аппарата, в результате воздействия химических веществ, аллергенов, а также по эндогенным (внутренним) причинам, к которым относят нарушения обмена веществ и некоторые авитаминозы.
Проявляется выраженными дискомфортными ощущениями и ухудшает качество жизни пациента. Кератит опасен серьезными последствиями, из-за болезни у человека может резко снизиться зрение, в тяжелых случаях есть риск развития необратимой слепоты.
- Что такое роговая оболочка
- Суть кератита
- Почему развивается кератит
- Классификация кератитов
- Акантамебный
- Поверхностный катаральный
- Нейротрофический
- Буллезный
- Специфические формы
- Герпетический кератит
- Гнойный
- Симптомы кератита
- Диагностика кератита
- Основы традиционного лечения
- Народные средства
- Часто задаваемые вопросы
- Что будет, если лечиться неправильно
- Выводы
Что такое роговая оболочка
Человеческий глаз — это очень сложная многослойная структура, главной функцией которой выступает восприятие световых раздражителей извне и превращение их в нервные импульсы для последующей передачи информации в головной мозг. Роговая оболочка — это наружный слой ограниченной площади, который покрывает глаз снаружи, защищает его от внешних воздействий и является частью оптического аппарата.
Общая площадь не превышает шестой части площади наружной части глаза. Толщина оболочки достигает 0,6 мм, диаметр колеблется в пределах 0,56‒1,56 см. Роговица является наиболее выпуклой частью глазного яблока, располагается над зрачком и радужной оболочкой. Проходя через нее, свет преломляется и направляется в отверстие радужки.
Оболочка состоит из прозрачной соединительно-тканной стромы и роговых телец. Растет она примерно до четырехлетнего возраста, после чего не изменяет размеров. В структуре имеется 5 (по последним данным 6) слоев:
- передний эпителий и эндотелий — покрывают роговицу снаружи и изнутри;
- передняя и задняя пограничные мембраны (Боуменова и Десцеметова);
- стромальная часть (основная);
- слой Дюа.
Роговица имеет идеально гладкую зеркальную поверхность. Питается из мельчайших сосудов, отходящих от передних цилиарных артерий и формирующих краевую сосудистую сеть по лимбу пластины. В структуре оболочки сосудов нет, зато она снабжена множеством высокочувствительных нервных окончаний, раздражение которых (при малейшем прикосновении, воздействии воздуха, яркого света) обеспечивает рефлекторное смыкание век.
Очень важно, чтобы роговица была всегда влажной. Достаточная степень увлажнения сохраняется за счет осмоса из передней камеры глаза и слезной жидкости. Гладкость обеспечивает прекорнеальная жидкость, которая содержит слизь и сглаживает все микроскопические неровности.
Суть кератита
Этим понятием объединяют целую группу патологических состояний органа зрения, сопровождающихся нарушениями трофики, изменением гладкости, прозрачности, чувствительности роговой оболочки. Причиной этих процессов выступает образование инфильтрата, отека. Воспалительное уплотнение состоит из лейкоцитов, гистиоцитов, лимфоидных и плазматических клеток, может иметь различный цвет и размеры. Оно нарушает сферичность оболочки, провоцирует ее помутнение. По Международной классификации болезней 10 издания кератиты и их разновидности объединены в группу Н16 с последующим подразделением (Н 16 — кератит, Н 16.0 — язва роговицы, Н 16.1 — другие кератиты и т. д.).
На долю воспалений роговичной оболочки приходится примерно четверть всех обращений больных за помощью к офтальмологу. В 80% случаев первопричиной выступает вирусное поражение глаза. Из-за наличия микрофлоры в конъюнктивальной полости органы зрения чрезвычайно чувствительны к травмам (повреждения часто сопровождаются инфекционными осложнениями). Склонность к кератитам есть у людей с иммунными проблемами, проходящих тяжелое лечение иммуносупрессорами, цитостатиками, антибиотиками.
При кератите возможно поверхностное или глубинное поражение роговицы. Серьезные нарушения трофики могут привести к опасным последствиям — изъязвлению, гнойному расплавлению, некрозу. Деструкция сопровождается неоваскуляризацией (прорастанием сосудов) в роговицу, что нужно для улучшения ее трофики. Однако образовавшиеся сосуды теряют функции и пустеют, что ведет к значительному помутнению роговицы. Опасность представляет и рубцевание тканей. Кератит чреват стойким снижением зрения более 50%. Воспалительный процесс способен распространяться на другие структуры органа зрения (веки, железы, радужку).
Почему развивается кератит
Чаще всего роговица воспаляется после травмы. Повредить тонкую оболочку может механическое воздействие инородным телом (песчинки, ветки, бытовым предметом), термическое, световое (яркие вспышки, высокие дозы ультрафиолета), химическое. Значительная доля кератитов приходится на послеоперационные осложнения. Из-за травмы нарушается питание рогового слоя, возможно изменение состава микрофлоры в конъюнктивальной полости. Все это создает благоприятные условия для размножения инфекции и распространения воспалительных изменений.
В большинстве случаев кератит имеет вирусную природу. Спровоцировать его могут:
- аденовирус;
- возбудители герпеса;
- опоясывающего лишая;
- кори;
- краснухи.
Несколько меньшую долю составляют бактериальные воспаления роговой оболочки. Гнойные изменения могут быть вызваны неспецифическими возбудителями:
- стафилококки;
- стрептококки;
- пневмококки;
- клебсиеллы;
- протей;
- кишечная и синегнойная палочки.
Кератит иногда сопутствует системным инфекционным заболеваниям, вызванным специфическими микроорганизмами (провокаторами сифилиса, бруцеллеза, малярии, сальмонеллеза, туберкулеза, дифтерии, гонореи, хламидиоза). Также он может быть вызван грибками и простейшими (амебами, кандидами, аспергиллами, грибами рода фузариум).
Нередко роговичная оболочка воспаляется на фоне поражения других глазных структур (которые также бывают инфекционной и травматической природы):
- лагофтальма (неполном смыкании век);
- блефарита (воспалении век);
- дакриоцистита (воспалении слезного мешка);
- каналикулита (поражении слезных канальцев);
- мейбомита (сальных желез век);
- конъюнктивита (слизистой глаза).
Распространенной причиной размножения инфекции в глазу выступает нарушения правил личной гигиены, использования линз.
Воспаление роговицы развивается также при аллергических заболеваниях. Повышенная чувствительность может быть вызвана:
- косметическими продуктами;
- бытовой химией;
- пыльцой растений;
- шерстью животных;
- специфическими продуктами питания;
- лекарственными препаратами;
- глистными инвазиями.
Нарушения трофики роговицы сопровождают некоторые метаболические расстройства (сахарный диабет, подагру), а также дефицит витаминов (А, группы В, С) при истощении организма. Воспалительный процесс неинфекционного происхождения может быть результатом аутоиммунной агрессии (при ревматоидном артрите, узелковом полиатериите, синдроме Шегрена).
Редко кератит выступает следствием поражения тройничного нерва (после перенесенных заболеваний, при сдавливании окончаний опухолью). Распространенной причиной проблем с роговицей у детей выступают паразитарные заболевания и систематическое нарушение правил гигиены.
Классификация кератитов
В зависимости от причин и особенностей патологического процесса воспаление роговицы имеет разновидности. В первую очередь заболевание различают по глубине патологических изменений, поскольку это помогает составить прогноз для пациента. Кератит может быть поверхностным (с вовлечением только наружного эпителия) или глубоким (с поражением стромального слоя и эндотелия). В последнем случае регенерация занимает больше времени и не всегда происходит полностью.
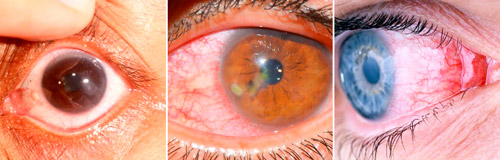
По расположению инфильтрата выделяют следующие виды кератита:
- центральный — очаг воспаления расположен по центру роговой оболочки;
- парацентральный — поражение находится в пределах пояса радужки;
- периферический — охватывает лимб (разделительная полоса по краю роговицы, место ее сочленения со склерой).
Ориентируясь на клиническую картину, ее интенсивность, продолжительность развития заболевания выделяют острый кератит (яркие симптомы, быстрое прогрессирование, разрешение воспаления) и рецидивирующий (периоды улучшения состояния сменяются ухудшениями и возобновлением симптоматики). С точки зрения неблагоприятных последствий, хроническая форма опаснее, поскольку при ней в большинстве случаев захватывается стромальный слой оболочки.
По этиологии кератит бывает экзо- и эндогенным. Первый вариант подразумевает воздействие неблагоприятных факторов извне организма. Сюда относят травматическую форму, аллергическую инфекционную, а также фотокератит (вызванный ультрафиолетом). Эндогенные причины включают авитаминозы, нарушения трофики органов зрения, нейропатии.
Акантамебный
Так называют воспаление роговицы, вызванное простейшими. К нему склонны лица, использующие контактные линзы и регулярно нарушающие правила гигиены. Возбудитель может попасть в глаза также с растений, природных и искусственных водоемов, грязных рук.
Акантамебный кератит характеризуется медленным развитием, вначале поверхностным поражением роговицы с образованием кольцевидного инфильтрата. Патологический процесс позже переходит на глубинные слои оболочки.
При присоединении вторичной инфекции возможно быстрое прогрессирование заболевание с глубокими дефектами роговицы. Амебы способны передаваться контактным путем, что также нужно учитывать.
Поверхностный катаральный
Данную форму также называют краевым кератитом. Чаще всего он сопровождает конъюнктивит. Поверхностный катаральный кератит спровоцирован нарушениями трофики роговицы в результате сдавливания лимба отекшей конъюнктивой.
Характеризуется поверхностными поражениями наружного эпителия с образованием сероватого инфильтрата у лимба. Возможны мелкие изъязвления. Обычно быстро разрешается (процесс заживления занимает около 2 недель). После восстановления роговицы остается легкое полупрозрачное вуалевидное помутнение, которое существенно не оказывает влияния на зрительную функцию, то есть, прогноз при поверхностном кератите благоприятный.
Нейротрофический
Дегенеративные процессы в роговице могут спровоцировать спонтанное снижение ее чувствительности, серьезные нарушения трофики, неустойчивость наружной и внутренней эпителиальной оболочки. Нейротрофические последствия могут развиться после вирусного кератита, в результате медицинских манипуляций на глазах, а также при заболеваниях нервов, длительного пребывания в наркозе. При данной форме кератита процесс заживления замедляется, что чревато образованием рубцовой ткани и снижением остроты зрения.
Буллезный
Данную форму также называют отечной или буллезной кератопатией. В большинстве случаев она следует за тяжелыми инфекционными кератитами и другими серьезными патологиями глаз (глаукомы в стадии декомпенсации, термических ожогов, экстракции катаракты).
Для буллезного кератита характерно вначале поражение эндотелия роговицы, что провоцирует чрезмерное пропотевание влаги в стромальный слой. Из-за этого оболочка мутнеет, а наружный эпителий отслаивается вначале пузырьками, которые затем сливаются между собой. Процесс сопровождается образованием эрозий, а в тяжелых случаях полным помутнением оболочки.
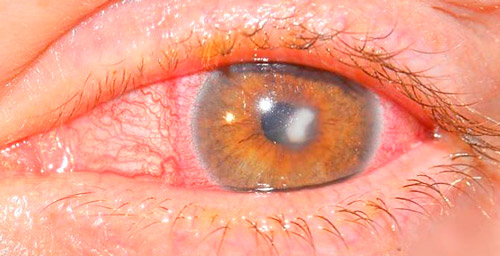
Специфические формы
Чаще всего развиваются из-за системных инфекционных заболеваний, на фоне снижения местной и общей иммунной функции. Характеризуются глубокими изменениями в роговице, нарушениями процесса ее восстановления. Наиболее значимыми разновидностями выступают:
- Склерозирующий кератит (или туберкулезный метастатический). В патологические изменения вовлекаются роговица и склера под ней (кератосклериит). Глубокие воспалительные изменения приводят к образованию крупного фарфорово-белого инфильтрата языковидной формы или в виде полулуния.
- Сифилитический. Считается поздним проявлением врожденного сифилиса. Характеризуется двусторонним поражением роговицы, разнообразием клинической картины, однако, благоприятным исходом. В процессе развития возможно образование точечных или штрихоподобных инфильтратов, которые распространяются по всей роговице.
- Фликтенулезный (туберкулезно-аллергический, экзематозный). Выступает проявлением местной сенсибилизации организма при развитии туберкулезной инфекции. Сопровождается образованием на роговице фликтен (язв) до 4 мм в диаметре, которые могут распространяться по всей поверхности роговицы, сливаться. Сначала пузырьковые образования расположены только поверхностно, затем распадаются с образованием кратероподобных язв. Дно зарастает соединительной тканью, возможна перфорация оболочки, в результате чего остается сращенное бельмо. Данная форма протекает с рецидивами.
Фликтенулезный кератит бывает двух типов: странствующий (фасцикулярный) и фликтенулезный паннус. Первый характеризуется перемещением инфильтрата от одного края лимба к другому. По мере его передвижения в роговицу врастают сосуды, которые тянутся за центром очага, словно «хвост кометы». Разрешение кератита сопровождается стойким помутнением оболочки по ходу всего «пути» инфильтрата.
Фликтенулезный паннус характеризуется образованием множественных инфильтратов различной формы и величины и интенсивной васкуляризацией (сегментами или по всей окружности роговицы), за счет чего оболочка приобретает ржавый окрас и полностью мутнеет.
Герпетический кератит
Отдельного внимания заслуживает вирусная форма воспаления роговицы, вызванная возбудителями герпеса и ветряной оспы (опоясывающего лишая). Чаще встречается у детей старше 5 лет. Герпетический кератит может развиваться непосредственно после заражения вирусом либо в процессе носительства при благоприятных для инфекции условиях (снижение иммунитета, прием химиопрепаратов, инфекционные заболевания).
Первичное поражение роговицы вирусом герпеса обычно сопутствует герпетическому блефароконъюнктивиту. Данную форму называют фолликулярной или пленчатой. На роговице образуются пузырьки, которые лопаются с образованием мелких поверхностных язвочек, отслоением фибриновых пленок. Процесс может затрагивать только эпителий, сопровождаться формированием мелких бело-серых округлых инфильтратов, эрозии заживают быстро.
Второй вариант развития фолликулярного герпетического кератита подразумевает процессы изъязвления, а также интенсивной васкуляризации. Деструкция эпителия сопровождается его отторжением с образованием дефектов в строме, что запускает раннее врастание сосудов и стойкое помутнение роговицы впоследствии.
Послепервичные герпетические кератиты выступают следствием распространения вируса в глаза с других частей тела или активизацию его из-за слабости иммунитета. Бывает нескольких типов:
- везикулезный — образуются мелкие точечные или нитчатые инфильтраты, которые лопаются с появлением язв;
- древовидный — также сопровождается везикулезными образованиями, которые сливаются в причудливые фигуры, после вскрытия окружаются приподнятым эпителием и напоминают ветки деревьев;
- метагерпетический — относится к глубинным формам, осложнение предыдущего типа, сопровождается проникновением инфильтрата в паренхиму роговицы и формированием обширной язвы;
- дисковидный — начинается с отека эпителия, который быстро переходит в стромальный слой, трансформируется в белый инфильтрат округлой формы со значительным утолщением в центре.
Гнойный
Так называют бактериальные кератиты, характеризующиеся разнообразием клинических проявлений и причинами. Основными возбудителями считаются синегнойная палочка, золотистый стафилококк. Опасность гнойной формы заключается в быстром прогрессировании деструктивно-воспалительных изменений, риске глубоких и обширных перфораций роговицы, распространением возбудителя во внутренние структуры глаза.
Симптомы кератита
Проявления заболевания могут быть разнообразными (в зависимости от причин и этапа прогрессирования). Для всех типов кератита характерен роговичный синдром. Так называют комплекс симптомов, связанных с нарушениями чувствительности роговицы, что всегда сопровождает изменения ее трофики (питания). К роговичному синдрому относят:
- интенсивные рези в глазу — дискомфорт доставляет открывание и закрывание глаза, контакт с воздухом;
- слезотечение — из-за повреждения поверхности оболочки выделяется большое количество жидкости из слезного канала;
- светобоязнь — больному неприятно смотреть на источники света, он испытывает дискомфорт при включении лампочек.

У большинства пациентов наблюдается значительное покраснение глаз (хорошо просматривается густая сеть из мелких сосудов) вплоть до сплошной красноты. Умеренный дискомфорт некоторые больные описывают как ощущение постороннего тела, песчинки. При инфекционных кератитах наблюдается обильное выделение гноя или слизи, который скапливается в уголках глаза, занимая до половины объема камеры. При грибковой форме возможно выделение рыхлого белесого налета.
При разглядывании со стороны можно заметить искажение сферической формы глаза, потерю роговицей гладкости, поверхность теряет зеркальность. Пристально рассматривая радужку можно заметить васкуляризацию, помутнение.
Патология развивается быстро. Вначале человека беспокоит дискомфорт и рези в глазах, затем появляется краснота. На 3‒5 день инфильтрат можно заметить невооруженным глазом. При гнойном процессе один из его краев приподнимается, разрыхляется, приобретает серповидную форму. На протяжении нескольких дней он может распространиться на всю поверхность роговицы. При его разрушении образуется язва, в центре которой можно рассмотреть темное пятно (десматоцеле). После устранения содержимого возможно самоизлечение.
Тяжелое течение кератита сопровождается изменением роговичных рефлексов. Может возникнуть блефароспазм (плотное смыкание век без возможности их открывания). Нередко наблюдается ослабление корнеального рефлекса (смыкание век в ответ на раздражение роговицы).
На стадии васкуляризации большая часть пациентов жалуются на снижение остроты зрения. Возможны едва заметные нарушения либо значительные дисфункции вплоть до полной слепоты.
Диагностика кератита
Любые неприятные симптомы в области глаз — повод срочно обратиться к офтальмологу. Кератит способен быстро прогрессировать и приводить к необратимым последствиям, поэтому медлить в ожидании, что все само собой разрешиться, опасно. Диагноз ставится на основании анамнеза и объективных симптомов, обнаруженных врачом по ходу осмотра. Чтобы определить заболевание, важны следующие сведения:
- наличие у пациента хронических инфекционных и неинфекционных заболеваний;
- недавно перенесенные болезни (грипп, ОРВИ);
- употребление любых лекарственных препаратов;
- все жалобы на орган зрения;
- любые другие проблемы со здоровьем и самочувствием;
- травмы глаза, воздействие других неблагоприятных факторов.
При визуальном осмотре специалист может сразу заметить симптомы кератита. Чтобы определить сохранность функций глаза, проверяют остроту зрения, проводят биомикроскопическое исследование глаз (оценка состояния сред и тканей за счет контрастного освещения), альгезиметрию или эстензиометрию (изучение чувствительности роговицы с помощью специальных приспособлений или электронных приборов). Для оценки продукции слезной жидкости проводят тест Ширмера. Бакпосев мазка с поверхности роговицы позволяет установить возбудителя воспалительных изменений и правильно назначить медикаменты.
Для сбора дополнительных сведений, определения причин кератита назначают общее обследование, которое включает общие анализы крови и мочи, биохимический тест, ревмопробы.
В процессе дифференциальной диагностики важно правильно определить тип кератита и его этиологию. Это этого зависит тактика лечения и прогноз.
Таблица — Отличия между основными видами кератит
| Вид/ Показатель | Роговичный синдром | Инфильтрат | Чувствительность роговицы | Лабораторная диагностика |
| Грибковый | Умеренный | Разлитой, края нечеткие | Сохраняется | Бакпосев |
| Акантамебный | Выраженный | Кольцевидный | М.б. снижена | — |
| Герпетический | Выраженный или отсутствует | Древовидный, дисковидный | Может отсутствовать | ИФА |
| Бактериальный | Резко выражен | Различный | Сохраняется | Бакпосев |
| Эндогенные | Умеренный | Глубокое проникновение | Сохраняется | Анализы на специфические инфекции, аллерго-, иммунопробы |
| Нейротрофические | Может отсутствовать | Различный | Отсутствует | — |
Основы традиционного лечения
Терапия кератита должна быть комплексной. В ее задачи входит уменьшение проявлений роговичного синдрома, предотвращение распространения инфильтрата, ускорение его разрешения и процесса эпителизации, восстановление остроты зрения. Лечение полностью зависит от причин заболевания и особенностей развития воспалительного процесса. Поскольку патология грозит слепотой, с целью самолечения использовать перечисленные ниже препараты нельзя. Информация представлена исключительно в ознакомительных целях.
В состав комплексной терапии могут входить медикаменты системного и местного действия. Некоторые из них применяются при всех типах кератитов, а некоторые только при специфических формах заболевания. В большинстве случаев лечение не обходится без:
- препаратов для расширения зрачка (Тропикамид, Атропин, Фенилэфрин);
- антибиотиков (Ципрофлоксацин, Левофлоксацин, Моксифлоксацин, Тобрамицин, Флоксал);
- антисептиков (Окомистин, Офтамирин);
- кератопротекторов (Дезоксирибонуклеинат натрия, Видисик, Корнерегель, Декспантенол);
- гормоносодержащих комбинированных средств (Софрадекс, Максидекс, Тобрадекс);
- заменителей слезной жидкости (Натрия гиалуронат, Искусственная слеза).
Специфическими средствами можно назвать препараты с противовирусными свойствами (Окоферон, Офтальмоферон, Ганцикловир). Их также могут прописать в таблетках для приема внутрь (Ацикловир 400 мг). При грибковом кератите назначают системные антимикотики (Флуконазол, Вориконазол, Итраконазол). Чтобы снять отек (если применение гормонов невозможно), прописывают антигистаминные средства (Зиртек, Дезлоратадин, Зодак). Для улучшения трофики роговицы назначают инъекции экстракта алоэ.
Народные средства
Средства нетрадиционной медицины нужно использовать с большой осторожностью. Чтобы не навредить зрению еще больше, предварительно лучше проконсультироваться с офтальмологом. Если такой возможности нет, нужно четко соблюдать правила гигиены, использовать только чистую кипяченую остывшую воду. Любые дискомфортные ощущения, жжение, рези, покраснение, усугубление проблем со зрением — повод прекратить самодеятельность и срочно обратиться к врачу. Для лечения кератита используют:
- 1% водный экстракт прополиса — применяют 4‒10 раз в сутки, на протяжении 2 недель и более;
- смесь экстракта прополиса и сока чистотела (1:3) — используют на ночь по 1 капле в каждый глаз;
- экстракт чеснока — измельчают 1 зубок в кашицу, заливают водой, размешивают, смачивают палец и несколько раз смазывают веко перед сном;
- облепиховое масло — по 1 капле каждые 4 часа;
- настой мокрицы — столовую ложку травы настаивают в стакане кипятка, после процеживания капают 1 раз в сутки, 2‒3 недели подряд;
- сок алоэ — отжимают со старых листьев, добавляют крупицу мумие, растворяют ее, по 1 капле перед сном;
- серую глину — делают лепешку толщиной 2 см, накладывают на воспаленный глаз на полтора часа.
Кератит может развиваться очень агрессивно, спровоцировать перфорацию роговицы. В данном случае потребуется хирургическое лечение. Травы не имеют настолько сильных бактерицидных свойств, чтобы уничтожить любого возбудителя воспаления в оболочке. Более того, вытяжки из растений содержат мелкие частицы самого сырья, могут дополнительно раздражать слизистые, вызывать аллергию. В процессе приготовления и хранения «лекарства» возможна контаминация раствора другими микроорганизмами. Если ткани уже заражены и происходит их гнойное расплавление, вероятно присоединение вторичной инфекции. Таким образом, фитотерапия в офтальмологических вопросах может больше навредить, чем принести пользу.
Часто задаваемые вопросы
Вопрос: Сколько сохраняется помутнение роговицы? Как понять, требуется коррекция зрения или нарушения сами исчезнут?
Ответ: Нарушения прозрачности роговицы могут сохраняться на протяжении нескольких недель после перенесенного заболевания. Как правило, временное и обратимое снижение зрения развивается при поверхностных кератитах. При вовлечении в патологию стромального слоя изменения более существенные, сопровождаются выраженной васкуляризацией, которая и является главной причиной помутнения роговицы. Отличить «старое» помутнение от «свежего» можно по внешним признакам. Вуалевидные пятна, которые, скорее всего, исчезнут, имеют нечеткие границы, полупрозрачны, сероватого или голубоватого оттенка, расположены в области радужки, а не зрачка. Рубцовые пятна выступают причиной необходимости в коррекции зрения (путем кератопластики), имеют плотную структуру, изменяют гладкость и кривизну роговицы.
Вопрос: Можно ли носить линзы, я слышала, они уменьшают боль?
Ответ: Обычные оптические линзы при кератите носить нельзя. В вопросе снижения дискомфортных ощущений речь идет о специальных лечебных линзах из специфического силикон-гидрогеля. Они пропускают воздух и могут впитывать лекарства, обеспечивая более продолжительный контакт роговицы с фармакологически активными веществами. К тому же лечебная линза выполняет функции бандажа — прикрывает поврежденный участок, сглаживает его, предотвращает раздражение. Подбирать такие приспособления нужно только вместе с врачом.
Вопрос: Можно ли мыться в душе или купаться в бассейне, если симптомы особо не беспокоят?
Ответ: В бассейн ходить можно, если заболевание вызвано внутренними причинами и не имеет отношения к специфическим инфекционным возбудителям. В душе купаться разрешено, но нельзя допускать попадание в глаза моющих средств (шампуня, геля для душа), с осторожностью использовать косметику.
Вопрос: Сколько нужно наблюдаться у врача после кератита? Офтальмолог говорил, что последствия могут проявиться даже при полном благополучии.
Ответ: Даже после выздоровления придется посещать врача. Кератиты, особенно инфекционные, склонны рецидивировать. В первый месяц нужно наблюдаться у офтальмолога еженедельно, следующий квартал поликлинику нужно посещать 1 раз в месяц, на протяжении 2 лет стоит консультироваться с врачом раз в полгода.
Что будет, если лечиться неправильно
Последствия кератита могут быть крайне неблагоприятными. Наиболее опасны с данной точки зрения воспаления, вызванные специфической микробной флорой, амебами, вирусами. Часто встречаемое осложнение — бельмо на глазу. Это плотное рубцовое образование, которое выступает косметическим дефектом, нередко выходит на зрачок и мешает зрению (вплоть до полной слепоты).
К снижению зрительной функции может привести и вторичная глаукома, которая чаще развивается при неправильной терапии кератита или ее отсутствии. Инфекции могут распространяться на другие структуры глаза, вызывая их воспаление и нагноение. В тяжелых случаях изменяется трофика зрительного нерва, нельзя исключать и септические осложнения.
Выводы
Кератит — воспаление роговой оболочки глаза. Об этом заболевании нужно знать:
- Его вызывает нарушение правил гигиены, неправильное использование контактных линз, но чаще всего — травмы, бактериальная и вирусная инфекция.
- После того как постороннее тело попало в глаз, вероятность развития кератита особенно высока, потому что в конъюнктивальном мешке есть собственная микрофлора.
- Симптомы кератита — боль в глазах, светобоязнь, покраснение, слезотечение, ухудшение зрения.
- С признаками заболевания нужно обратиться к офтальмологу, он же подберет правильное лечение.





