Беременность — это особое состояние женского организма, когда любые влияния извне могут сказаться негативно на развитии ребенка. Проведение рентгенодиагностики является одним из потенциально опасных способов исследований. Будущие мамы с настороженностью относятся к проведению этой процедуры не без причин: рентгеновское облучение является опасным для малыша. Влияние различно на разных сроках.
Беременность — это особое состояние женского организма, когда любые влияния извне могут сказаться негативно на развитии ребенка. Проведение рентгенодиагностики является одним из потенциально опасных способов исследований. Будущие мамы с настороженностью относятся к проведению этой процедуры не без причин: рентгеновское облучение является опасным для малыша. Влияние различно на разных сроках.
- Почему вредно
- Классификация снимков
- В чем измерить дозу облучения
- Делать или нет
- Опасности на ранних сроках
- Можно ли во втором триместре
- Третий триместр — особенности и опасности
- Когда без рентгена нельзя обойтись
- Если сделали рентген до диагностики беременности
- Как часто можно делать рентген при беременности
- Какая альтернатива
- Рекомендации беременным
- Выводы
Почему вредно
Рентгеновское излучение относится к проникающему типу, то есть способно проходить сквозь ткани тела, оказывая на них определенное влияние. Для получения снимка лучи отражаются от органов и тканей разной плотности с различной интенсивностью. В результате получается рентгеновское изображение анатомических структур на черно-белом снимке-негативе.
Во время процедуры излучение не только отражается, но и воздействует на клетки: нарушается целостность структуры ДНК, увеличивается интенсивность перекисного окисления липидов. Это вызывает массивный выброс свободных радикалов. Они токсично действуют на все активно размножающиеся ткани, в том числе и на плод. Повреждением ДНК вызываются различные мутации в формирующемся организме, поэтому проведение рентгенодиагностики является потенциально опасным тератогенным методом исследования у беременных.
Классификация снимков
Чтобы сориентироваться в возможных последствиях, необходимо знать возможный вред обследования той или иной области. Для разных анатомических зон требуется свой режим съемки, а, значит, и доза излучения. По опасности исследования делят на:
- 1 степень — опасное исследование, высокие дозы поглощенной радиации, сюда относится облучение бедра, таза, органов брюшной полости;
- 2 степень — потенциально вредное, умеренная доза, рентген конечностей, головы, грудной клетки;
- 3 степень — относительно безопасное, наименьшая доза излучения, снимок зубов, придаточных пазух носа.
Негативное влияние процедуры также зависит от типа аппарата. Существуют пленочные и цифровые рентгеновские устройства. Последние являются более безопасными, поскольку используется низкая доза облучения. Пленочные варианты не рекомендуют применять у беременных. Эти данные следует уточнять у лаборанта перед проведением процедуры.
В чем измерить дозу облучения
Чтобы сориентироваться с показателями, необходимо знать нормы и единицы измерения. Поглощенная доза радиации измеряется в миллизивертах (мЗв). Снимок считается безопасным, если его доза не превышает 0,06 мЗв.
Делать или нет
Окончательно ответить на вопрос, возможно ли провести эту процедуру без риска для плода, можно в случае рассмотрения таких факторов:
- вида рентгеновского аппарата;
- предполагаемой дозы облучения (степени опасности);
- показаний к процедуре (экстренные или жизнеугрожающие);
- наличия альтернативы (УЗИ зачастую может помочь с диагнозом без риска для плода, если окажется достаточно информативно);
- последствий непроведения (декомпенсация, осложнение заболевания из-за отсутствия точной диагностики);
- срока беременности (первый триместр особенно угрожаем по негативным последствиям для плода, в третьем негативное влияние меньше);
- вида процедуры (проведение флюорографии, компьютерной томограммы, исследования с большой жесткостью, рентгеноскопия противопоказаны беременным).
Решение о выполнении снимка принимает врач вместе с пациенткой, поэтому женщине должны быть доведены все последствия отказа или согласия на процедуру. Если имеется более безопасный вариант обследования, то следует предпочесть его, кроме состояний, угрожающих жизни матери и ребенка в текущий момент.
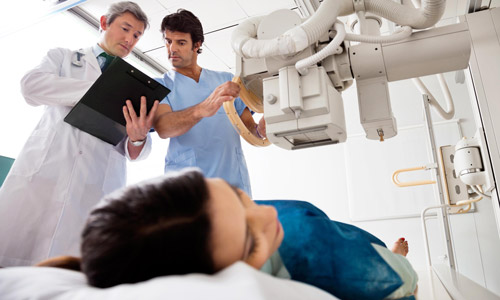
Вопрос выбора является сложным и требует консультации врача-терапевта, рентгенолога и акушера-гинеколога для принятия наиболее верного и безопасного решения.
Опасности на ранних сроках
Рентгенография на ранних сроках беременности наиболее вредна для здоровья малыша, чем в последнем триместре. В первые месяцы под удар попадает нервная система, органы зрения, позвоночник. Проведение любого рентгеновского исследования на сроках до 6 недель может вызвать врожденные аномалии и уродства у малыша.
В этот период наиболее активно размножаются клетки эмбриона, формируется место прикрепления плода к утробе матери, закладываются основные органы и системы. На пятой и шестой неделе начинают формироваться эндокринные органы — надпочечники. С четвертой по восьмую активно развивается сердечно-сосудистая система, формируется сердце. На шестой-седьмой происходит формирование вилочковой железы и становление иммунной защиты малыша.
В это время рентген может вызвать у плода следующие отклонения:
- выкидыш;
- формирование внезародышевых органов;
- анемия;
- образование «волчьей пасти», «заячьей губы», незаращения спинного мозга;
- дефекты мышечной ткани сердца;
- клапанные пороки;
- недоразвитие надпочечников;
- патологии вилочковой железы, тяжелый врожденный иммунодефицит;
- подавление костного мозга, апластические процессы;
- пороки развития легких (агенезия и атрезия легочных артерий, бронхов, отсутствие легкого, врожденные бронхоэктазы);
- пороки развития кишечника (кишечная непроходимость, атрезия отверстия, отсутствие некоторых отделов).
В этот период проведение рентгенодиагностики сопряжено с риском для жизни и ребенка и требует тщательного принятия решения. Чаще всего женщинам рекомендуют выбрать альтернативу и отказаться.
Можно ли во втором триместре
В это время начинают сложные процессы дифференцировки органов и тканей, а митотическая, то есть пролиферативная, активность падает. Это означает, что процессы роста и развития идут с меньшим риском для повреждения рентгеном.
Во втором триместре начинает формироваться головной мозг, а также формируется лицевой и мозговой отделы черепа: лицо малыша приобретает узнаваемые черты. Активно идет процесс становления кроветворения, выделительной системы. Пищеварительная и дыхательная система разделяются на более сложные элементы. В конце второго триместра сформированы уже практически все органы и ткани, начинается развитие их функциональной составляющей.
Снимок после 12 недели уже менее опасен для малыша, но может вызвать:
- почечную недостаточность;
- заболевания системы крови;
- врожденные аномалии и малые пороки сердца;
- недоразвитие дыхательной системы (нераскрытие легких), выделительных органов;
- врожденные эндокринные заболевания (особенно уязвимы половые железы, щитовидка, эпифиз);
- дефекты иммунитета.
Третий триместр — особенности и опасности
В это время негативное влияние рентгена на плод минимально. После 24 недели развития заканчивают свое формирование скелет, мышечная и жировая ткань. Многие процессы в организме малыша уже протекают без выраженного деления клеток. ДНК ребенка менее подвержена внешнему влиянию. Но в это время существует потенциальный риск:
- задержки физического и психического развития;
- недостаточности иммунитета;
- патологий кроветворения;
- нарушения репродуктивной системы, работы щитовидной железы.
У малышей на последних месяцах беременности активно развивается головной мозг и иммунитет, как наиболее сложные структуры, поэтому следует опасаться за влияние на эти структуры больше всего. В этот период допустимо проводить рентгеновское исследование практически всех областей, кроме таза, брюшной полости и позвоночника. Важно подумать о мерах защиты малыша в утробе матери.

Когда без рентгена нельзя обойтись
В первом триместре даже снимок зуба может привести к очень серьезным последствиям. Во втором процедуру необходимо проводить с осторожностью. Абсолютными показаниями к этому исследованию являются:
- перелом корня зуба;
- терапия корневых каналов;
- туберкулез;
- подозрение на пневмонию;
- онкологические образования;
- плеврит;
- кашель и лихорадка более недели;
- нарастание одышки, охриплости, кашля и интоксикации;
- сильное кровотечение из носа;
- внезапная потеря сознания;
- асимметрия формы лица;
- сильные боли в челюсти.
Для защиты матери и плода следует использовать свинцовые фартуки на живот, облучать ограниченный участок (прицельная рентгенография). Исследования конечностей проводят при подозрении на сложные переломы со смещением и сдавлением окружающих тканей, в иных случаях снимок не является жизненно необходимым.
Если сделали рентген до диагностики беременности
Если получилось, что сделали снимок, когда мама еще не знала о своем положении, то не стоит сразу паниковать. В большинстве случаев однократное исследование не может нанести непоправимый вред здоровью. Также имеет значение область исследования и метод рентгенодиагностики: наиболее опасны снимки в жестком режиме, проведение КТ. Увеличивают риски многократные процедуры и рентгеновская нагрузка более 100 мЗв (цифровая флюорограмма имеет дозу в 0,05 мЗв).
Нужно провести генетический скрининг и УЗИ обследования в возможно ранние сроки, а также проконсультироваться с генетиком и акушером-гинекологом. Решение о прерывании беременности принимает только будущая мама при серьезных основаниях полагать, что у ребенка есть врожденные уродства.
Как часто можно делать рентген при беременности
Обследование следует делать как можно реже, а в первом триместре лучше отказаться от процедуры вообще. Необходимо контролировать суммарную дозу облучения: показатели выше 30 мЗв считаются небезопасными. Не стоит делать повторные снимки таза, позвоночника и конечностей, поскольку даже единственный раз имеет большую лучевую нагрузку на организм.
Рентген зубов и придаточных пазух считается более безопасным и может быть повторен 2-3 раза. Обследование грудной клетки и головного мозга не рекомендуется выполнять более 2 раз. Особое внимание должно быть уделено защите области брюшной полости при проведении рентгенографии.
Какая альтернатива
Зачастую рентгеновские снимки можно не делать. Существуют альтернативные методы исследования и визуализации:
1. Ультразвуковая диагностика: позволяет выявить признаки воспаления, жидкости, объемных образований, менее информативна при определении структуры и границ поражения, не помогает при переломах конечностей и таза. Можно проводить ультразвуковое исследование с 11-12 недели, наиболее информативно оно для паренхиматозных органов и полостей организма.
2. МРТ: метод показывает точную структуру органов, успешно используется для диагностики поражений мягких тканей, также можно проводить исследование костей конечностей, позвоночника. Нельзя выполнять в первом триместре.
3. Лабораторные способы: анализы крови и мочи на различные показатели дополняют визуализационные методики, о чем не следует забывать при выборе тактики обследования беременной женщины.
Рекомендации беременным
Будущим мамам нужно придерживаться простых советов:
- следует согласовать необходимость снимка с несколькими специалистами по профилю, проконсультироваться у акушера-гинеколога;
- выполнить полный объем исследований, допустимых у беременной, для получения максимума информации;
- не проводить процедуру в первом триместре;
- для детоксикации полезно пить молоко, гранатовый и виноградный соки, эти жидкости уменьшают вредную нагрузку свободными радикалами;
- для уменьшения нагрузки и выведения радиации полезен йод: будущим мама следует потреблять йодированную соль и поливитаминные комплексы для беременных, обогащенные йодом;
- в случае крайней необходимости у этой категории пациенток допустим препарат Полифепан для удаления токсинов;
- после процедуры рекомендуется сделать профилактическое исследование УЗИ.
Выводы
Рентгенодиагностика при беременности является нежелательной: в первом триместре следует воздержаться от процедуры. При проведении ее в эти сроки следует учитывать полученную дозу и область исследования.
Существуют определенные жизненные показания, при которых рентген является методом выбора. Не следует забывать об альтернативных методиках: перед решением вопроса о снимке больная должна быть максимально тщательно обследована другими способами. В случае их отсутствия следует воспользоваться защитными фартуками, уменьшить кратность процедур и предпочесть цифровые аппараты.