Серозный менингит — воспаление мозговых оболочек негнойного характера, которое сопровождается сильной интоксикацией и развитием жизнеугрожающих повреждений центральной нервной системы. Чаще встречается у пожилых, маленьких детей и лиц с иммунодефицитом, однако может возникать у любого человека независимо от возраста.
Лечение проводится только в специализированных стационарах. Важно заметить первые признаки менингита, чтобы своевременно обратиться за медицинской помощью и минимизировать осложнения и последствия.
- Что такое серозный менингит
- Причины
- Пути передачи
- Патогенез
- Особые формы
- Симптомы серозного менингита
- Как диагностировать серозный менингит
- Особые симптомы
- Люмбальная пункция
- С чем дифференцировать серозный менингит
- Лечение
- Этиотропная терапия
- Патогенетическая терапия
- Симптоматическое лечение
- Это интересно! Как избежать последствий менингита
- Народные методы
- Осложнения и прогноз
- Восстановление после болезни
- Профилактика
- Частые вопросы пациентов
- Заключение
Что такое серозный менингит
Серозный менингит характеризуется возникновением асептического (негнойного) воспаления мозговых оболочек с повышенной продукцией ликвора (цереброспинальной жидкости), в котором обнаруживаются примеси белка и единичные форменные элементы крови.
Серозный менингит не является самостоятельной болезнью, так называют поражение оболочек головного мозга. Теоретически, в таком виде может протекать любая вирусная инфекция и некоторые бактериальные. Поэтому можно сказать, что серозный менингит — это осложнение инфекционных заболеваний или вариант их протекания у лиц со скрытым или явным иммунодефицитом (в то время как у здоровых людей эти же инфекции будут протекать без поражения оболочек головного мозга).
В отличие от гнойного экссудата при бактериальных менингитах, в состав серозного не входят протеолитические ферменты. Это значит, что при воспалении не происходит расплавление тканей мозга, поэтому болезнь в большинстве случаев переносится легче и имеет более благоприятные прогнозы.
По своему происхождению менингиты разделяются на:
- Первичные — поражение оболочек головного мозга возникает изначально.
- Вторичные — признаки менингита развиваются на фоне предшествующей вирусной или бактериальной патологии, например, после энтеровирусной инфекции или гриппа.
По характеру течения патология может иметь острую, подострую или хроническую форму.
В клинической практике врачей-инфекционистов и неврологов используется анатомическая классификация серозного менингита:
- Пахименингит — с преимущественным поражением твердой мозговой оболочки (находится сразу под костями черепа).
- Лептоменингит — с вовлечением в патологический процесс мягкой (расположена сразу под твердой) и паутинной (покрывает клетки мозга) оболочек.
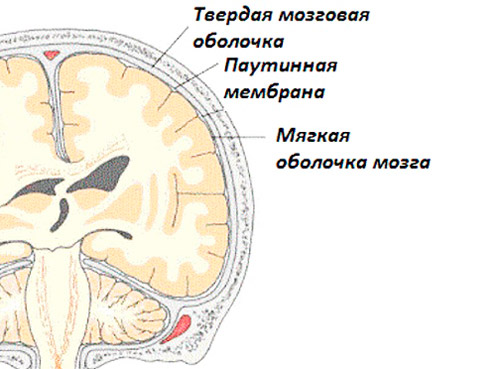
В силу особенностей течения и изменений, происходящих в организме, изолированное поражение паутинной оболочки, не входит в группу менингитов.
Причины
В группу риска входят все люди, которые имеют временные или постоянные иммунодефицитные состояния:
- недоношенные дети;
- больные ВИЧ/СПИДом;
- лица с заболеваниями крови, тяжелыми патологиями внутренних органов;
- пациенты с онкологией, проходящие лучевую и химиотерапию, получающие иммуносупрессивные препараты или высокие дозы кортикостероидов;
- истощенные люди;
- дети с врожденными иммунодефицитами.
По этиологии все серозные менингиты разделяются на микробные (вызванные вирусами, бактериями, грибковыми микроорганизмами), опухолевые и травматические (возникающие после открытой или закрытой черепно-мозговой травмы).
Более 80% случаев серозного менингита провоцируется вирусами:
- Коксаки;
- гриппа;
- простого герпеса;
- Эпштейна-Барра;
- ветряной оспы, кори, паротита;
- цитомегаловирусом, аденовирусом и энтеровирусом.
Реже серозный менингит вызывают бактериальные агенты. Специфическое серозное поражение головного мозга отмечается у больных туберкулезом, сифилисом, лептоспирозом. Диагностируются и грибковые варианты заболевания, которые развиваются при вдыхании спор грибка из окружающей среды.
Пути передачи
Так как менингит могут вызывать различные патогены, пути передачи этих инфекционных агентов многочисленны.
Заболевания, которые могут осложняться воспалением головного мозга, могут передаваться следующими способами:
- Воздушно-капельным путем при контакте с источником инфекции. Так передаются возбудители серозного менингита, которые локализуются в слизистой оболочке дыхательных путей. При разговоре, кашле или чихании патогенные микроорганизмы попадают в окружающую среду, а затем проникают в здоровый организм с зараженным воздухом.
- Контактный путь инфицирования. Реализуется при контакте здорового человека с инфицированными кожными покровами больного, зараженными предметами быта (посуда, полотенца, постельное белье, игрушки).
- Употребление в пищу загрязненных продуктов питания (фрукты, овощи), случайное проглатывание воды при купании в открытых водоемах и бассейнах, пренебрежение правилами личной гигиены.
Заразиться вирусами и некоторыми бактериями, вызывающими серозный менингит, может каждый человек. Однако не во всех случаях развивается воспаление мозговых оболочек. Патологии больше подвержены лица с ослабленным иммунитетом.
Патогенез
Через «входные ворота», в роли которых могут выступать слизистая дыхательных путей или желудочно-кишечного тракта, кожные покровы, инфекционные агенты (вирусы, бактерии или грибки) поступают в кровь и распространяются по всему организму, где их начинают атаковать иммунные клетки. При наличии специфического иммунитета, полученного в результате вакцинации или после перенесенной болезни, как, например, при ветрянке, болезнь быстро проходит.
Если защитные силы организма ослаблены сопутствующей патологией или вследствие приема некоторых лекарств (цитостатики, иммуносупрессоры, кортикостероиды), микробы проникают через гематоэнцефалический барьер и вызывают воспаление мозговых оболочек с патологической сосудистой реакцией.
Сосуды расширяются, наполняются кровью, за их пределы выходит жидкость и форменные элементы крови — эритроциты, лимфоциты. Это приводит к отеку, увеличению объема ликвора и внутричерепной гипертензии (повышению давления спинномозговой жидкости на окружающие ткани). Это провоцирует сдавление клеток головного мозга и появление клинической симптоматики.
Особые формы
Практически все варианты серозного вирусного менингита имеют схожее начало, симптоматику и данные анализов. Но в практике врачей-инфекционистов встречаются особые формы болезни, течение которых отличается от стандартных, к ним относятся:
- Туберкулезный менингит. Вторичное воспаление мозговых оболочек, возникающее на фоне туберкулеза легких или других внутренних органов (почек, ЖКТ, костей). Чаще всего развивается у истощенных больных и маленьких детей. Инкубационный период составляет 10-14 дней, после чего повышается температура тела, возникает головокружение. При туберкулезном менингите больных беспокоят сильнейшие головные боли, неукротимая тошнота и рвота, развивается косоглазие, снижается зрение. При отсутствии терапии болезнь переходит в хроническую форму или осложняется параличом, комой.
- Острый лимфоцитарный хориоменингит (менингит Армстронга). Возбудителем заболевания является аденовирус, попадающий в организм при употреблении загрязненных продуктов, воздушно-капельным путем или при повреждении кожи. Источник инфекции — домовые мыши, крысы, морские свинки, собаки. Клинические признаки развиваются спустя неделю после инфицирования. Болезнь в самом начале проявляется фарингитом, общей интоксикацией, затем развивается неврологическая симптоматика.
- Менингит при эпидемическом паротите. Воспаление центральной нервной системы возникает спустя 1 месяц после заражения «свинкой». Симптоматика выражена ярко, у больных наблюдается сонливость, интенсивные головные боли, сильная рвота, судороги и боли в животе. Увеличены подчелюстные лимфатические узлы, из-за чего лицо сильно округляется. Патология диагностируется чаще у мальчиков, чем у девочек.
- Грибковый менингит. Встречается у больных с ВИЧ/СПИДом, а также у лиц, принимающих иммуносупрессивные препараты в связи с пересадкой органов или костного мозга. Патология развивается медленно и протекает практически бессимптомно, что затрудняет ее диагностику и лечение.
Отдельно от инфекционных поражений мозговых оболочек стоит асептический серозный менингит. Врачи выставляют такой диагноз при отсутствии выявленного возбудителя. Болезнь возникает на фоне некоторых опухолей, кист, при приеме отдельных лекарственных препаратов. Асептический менингит опасен, т. к. при его развитии отсутствует значимая неврологическая симптоматика.
Клинически патология напоминает грипп с лихорадкой, головной болью и признаками интоксикации. Ликвор имеет нормальные показатели, в нем не выявляются вирусы и бактерии, нет белка, присутствует небольшое количество нейтрофилов.
При подозрении на асептический менингит необходимо провести КТ или МРТ головного мозга.
Симптомы серозного менингита
Серозный менингит может быть дебютом заболевания, в этом случае сразу появляются неврологические симптомы. Либо быть осложнением/этапом развития патологии, тогда вначале характерны обычные симптомы инфекции, а по мере прогрессирования заболевания появляются неврологические симптомы.
Возможны массовые заболевания серозным менингитом в тесных коллективах, чаще детских — в садах, школах. Возможно это потому, что вызывает воспаление в таких ситуациях вирус (реже бактерия) с воздушно-капельным или контактно-бытовым путем передачи, имеющий тропность к тканям мозговых оболочек. У одних инфекция может протекать легко, например, в гриппоподобном варианте, у ослабленных же детей и взрослых сразу идет поражение оболочек головного мозга.
Обычно начинается серозный менингит остро, с резкого повышения температуры тела и появления головной боли. Иногда на первый план выходят симптомы основного заболевания, например, гриппа, ветрянки и т. п. Через время присоединяются признаки интоксикации:
- мышечные и суставные боли;
- общая слабость, вялость;
- выраженная сонливость;
- снижение аппетита.
Спустя несколько часов интоксикационного синдрома отчетливо проявляются признаки поражения ЦНС.
Таблица — Неврологическая симптоматика при серозном менингите
| Общемозговые | Менингеальные | Очаговые |
| Постоянная умеренная или сильная головная боль, которая не купируется приемом обычных анальгетиков и усиливается при влиянии внешних раздражителей (громкие звуки, яркий свет, резкие запахи). Выраженная тошнота, рвота фонтаном, не приносящая облегчения. Кожная гиперестезия — повышение чувствительности к раздражителям, прикосновениям. Усиление восприимчивости к звукам — гиперакузия. Светобоязнь. Головокружение, генерализованные тонико-клонические судороги, нарушения сознания и кома. | Специфическая менингеальная поза — поза легавой собаки. При ней живот втянут в виде ладьи, ноги согнуты в коленных и тазобедренных суставах, напряжены, подтянуты к животу. Руки согнуты в локтях, плотно прижаты к туловищу. Ригидность затылочных мышц. Результатом раздражения мозговых оболочек является сильное напряжение мышечного каркаса затылка. Голова больного менингитом запрокинута назад, человек не может опустить ее, дотронуться подбородком до груди. | Возникают при поражении черепно-мозговых нервов или участков коры головного мозга. К ним относятся: ● Косоглазие. ● Диплопия (двоение в глазах). ● Опущение верхнего века. ● Нарушение глотания. ● Снижение остроты слуха или его потеря. ● Нарушение обоняния. ● Шаткость походки. ● Утрата способности читать, писать, выполнять простые повседневные действия (чистить зубы, застегивать пуговицы на одежде). ● Амнезия. ● Галлюцинации и бредовые идеи. |
Признаками серозного менингита у грудничков являются:
- Вялость, сонливость, отказ от груди.
- Постоянный громкий крик, плач, беспокойство.
- Судороги, типичная поза «легавой собаки».
- Выбухание родничка на голове, что хорошо ощущается при дотрагивании к нему ладонью.
При появлении указанных симптомов необходимо вызвать бригаду скорой помощи или экстренно обратиться в инфекционную больницу.
Как диагностировать серозный менингит
Для установления диагноза врач собирает жалобы и анамнез у больного или, при возникновении патологии у маленького ребенка, опрашивают его родителей. Важно определить, когда появились первые симптомы, с чего начиналась и как развивалась болезнь, не пропустить наличие контакта с инфекционными больными.
В общем анализе крови выявляются признаки воспалительного процесса: увеличивается СОЭ, возникает лейкоцитоз с повышением уровня лимфоцитов, растет уровень С-реактивного белка.
С помощью ПЦР-диагностики и серологических реакций (ИФА, РИФ), а также бактериологического посева отделяемого носоглотки, кала (в случае вовлечения желудочно-кишечного тракта) можно обнаружить предположительного возбудителя заболевания.
Диагноз серозный менингит подтверждается результатом анализа цереброспинальной жидкости, полученной в результате люмбальной пункции. С целью дифференциальной диагностики проводится компьютерная томография, МРТ, электроэнцефалография, рентген черепа.
Особые симптомы
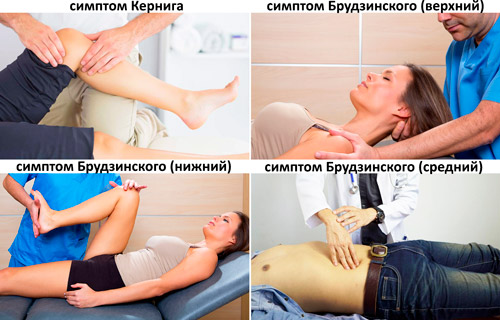
Во время осмотра у больных серозным менингитом обнаруживается ряд характерных проявлений, указывающих на раздражение мозговых оболочек: ригидность затылочных мышц, симптомы Кернига и Брудзинского (верхний, средний и нижний). У маленьких детей может сформироваться положительный симптом Лессажа.
Основные следующие:
- Кернига. Во время диагностики пациент лежит на кушетке (на спине). Доктор сгибает ногу больного в коленном и тазобедренном суставах под углом 90 градусов, а затем пытается распрямить колено. При положительном симптоме происходит непроизвольное сокращение мышц, возникает сопротивление, нога остается согнутой. При серозном менингите симптом будет двухсторонним.
- Брудзинского (верхний). Определяется одновременно с симптомом ригидности мышц затылка. При попытке приблизить подбородок к груди у больного непроизвольно сгибаются обе ноги в тазобедренных и коленных суставах.
- Брудзинского (средний). При надавливании на живот (в надлобковой области) ноги пациента подтягиваются к туловищу.
- Брудзинского (нижний). При попытке разогнуть колено одной ноги противоположная нога больного сгибается и подтягивается к туловищу.
- Ригидность затылочных мышц. В положении на спине пациент лежит на кушетке (без подушки). Доктор придерживает его грудную клетку одной рукой, вторую кладет на затылок и пытается приблизить подбородок к грудине. При положительном симптоме, характеризующемся напряженностью мышц затылка, сделать это невозможным. При сильной ригидности голова пациента самопроизвольно запрокидывается назад, а тело выгибается вперед.
Причиной появления положительных менингеальных знаков может быть не только серозный менингит, но и гнойное поражение мозговых оболочек, субарахноидальное кровоизлияние или некоторые виды опухолей. Решающую роль в постановке диагноза играет результат пункции.
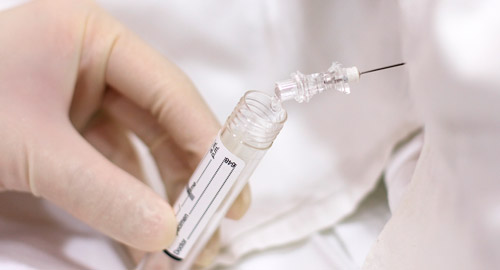
Люмбальная пункция
Проводит исследование врач-анестезиолог или нейрохирург. Подход к процедуре следующий:
- Брать пункцию можно в двух положениях. Первое — лежа на боку, с согнутыми коленями и головой, второе — сидя с округленной спиной.
- Детям пунктируют промежуток между 4 и 5 поясничными позвонками, взрослым — между 3 и 4. Задеть спинной мозг при проведении манипуляции невозможно, так как он заканчивается на уровне 1-2 позвонков.
- Перед началом процедуры кожу в области прокола три раза обрабатывают раствором спирта или другого антисептика. При необходимости проводят обезболивание Лидокаином. У маленьких детей и эмоционально лабильных пациентов пункция может проводиться под общим наркозом.
- Прокол выполняется специальной пункционной иглой с мандреном (он необходим для закрытия просвета иглы). Во время манипуляции врач прокалывает следующие слои: кожу, подкожную клетчатку, связку между остистыми отростками позвонков, желтую связку и твердую мозговую оболочку, после чего игла попадает в спинномозговой канал.
- Признаком того, что игла дошла до цели, является ощущение «провала». После этого врач извлекает мандрен и набирает стекающую по игле цереброспинальную жидкость в отдельные пробирки.
- Для точного установления диагноза и подбора оптимального лечения проводится анализ содержимого 3 пробирок. Первой — обнаружение возбудителя заболевания и определения чувствительности к антибиотикам; второй — изучение уровня сахара и белка, третьей — подсчет форменных элементов крови.
- После забора 3-5 мл спинномозговой жидкости доктор, проводящий пункцию, вновь устанавливает мандрен в иглу и извлекает ее. Место прокола повторно обрабатывается антисептическим раствором, затем накладывается асептическая повязка.
После проведенной люмбальной пункции пациент должен находиться в горизонтальном положении в течение 1-3 часов.
Перед выполнением манипуляции нужно убедиться, что у больного нет выраженного отека головного мозга и повышенного внутричерепного давления. Удаление даже небольшого количества спинномозговой жидкости при данных состояниях может привести к смещению головного мозга и вклинению его в затылочное отверстие. При этом повреждается продолговатый мозг, в котором находятся центры регуляции дыхания и сердечно-сосудистой системы, может наступить смерть больного.
С чем дифференцировать серозный менингит
Дифференцировать патологию необходимо с гнойным (менингококковым, пневмококковым менингитом) менингитом, энцефалитами, субарахноидальным кровоизлиянием, опухолями головного мозга и некоторыми видами инсультов. Чаще всего приходится проводить дифференциальную диагностику между серозным вирусным, менингококковым и туберкулезным типом патологии.
Таблица — Анализ ликвора при различных формах менингита
| Показатели ликвора | Норма | Серозный (вирусный) менингит | Туберкулезный менингит | Гнойный (менингококковый) менингит |
| Прозрачность | Прозрачный | Прозрачный | Опалесценция (свечение) | Мутный |
| Давление ликвора | 100-180 | Повышено | Умеренно повышено | Резко повышено |
| Цвет | Прозрачный | Прозрачный | Прозрачный | Желтоватый, желто-зеленый |
| Нейтрофильные лейкоциты, % | 3-6 | До 30 | До 30 | Более 30 |
| Лимфоциты, % | 90-100 | До 100 | 50-80 | Менее 20 |
| Эритроциты | 0-20 | До 30 | До 30 | До 30 |
| Цитоз (общее количество клеток) в 1 мкл | 3-8 | Менее 1000 | Менее 700 | Более 1000 |
| Глюкоза, ммоль/л | 2,5-3,5 | В пределах нормы | Значительно снижено | В пределах нормы или незначительно снижено |
| Белок | 0,1-0,3 | В пределах нормы | 0-5 | Более 1,5 |
| Фибриновая пленка | Не образуется | Не образуется | Незначительная | Плотная |
Дифференциальный диагноз проводится также на основании данных анамнеза (наличие контакта с инфекционными больными, вспышки энтеровирусной или менингококковой инфекции в коллективе, туберкулез в прошлом) и результатов бактериологического исследования ликвора.
Лечение
Серозный менингит — стремительно развивающееся заболевание, которое требует неотложной врачебной помощи. Терапия проводится в клинике, избавиться от болезни самостоятельно в домашних условиях нельзя. При легком и среднетяжелом течении пациенты госпитализируются в специализированный стационар инфекционной больницы, при тяжелом течении и развитии осложнений — в отделение реанимации и интенсивной терапии.
Лечение серозного менингита зависит от того, какой возбудитель его вызвал, симптомов болезни, осложнений и сопутствующих патологий.
Этиотропная терапия
Действие направлено на борьбу с причиной болезни — вирусами, бактериями или грибками. Поскольку специфическое лечение должно быть назначено немедленно, специалисты подбирают противовирусные и антибактериальные препараты широкого спектра эмпирическим путем (отдавая предпочтение препаратам с широким спектром действия).
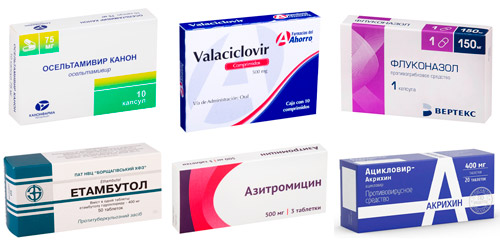
На основании анамнеза и клиники, а также результатов экспресс-тестов (например, гриппозный тест) можно определить предположительного возбудителя болезни и подобрать препарат. В дальнейшем, когда будут готовы результаты посева и чувствительности микроорганизмов к лекарственным средствам, лечение может измениться. К примеру:
- Если серозный менингит возник на фоне гриппа, используются противовирусные препараты прямого действия: Осельтамивир (Тамифлю), Занамивир (Реленза).
- При герпетической этиологии болезни применяется Ацикловир (Зовиракс), цитомегаловирусной — Валацикловир (Валтрекс).
- При грибковом серозном менингите у лиц с иммунодефицитом назначают Флуконазол (Дифлюкан), Вориконазол (Вифенд).
- При туберкулезном воспалении мозговых оболочек используются современные противотуберкулезные препараты: Изониазид, Рифампицин, Этамбутол, Пиразинамид, Ципрофлоксацин, Левофлоксацин, ПАСК.
- Антибактериальные препараты (при вирусно-бактериальной инфекции): Амоксициллин, Амоксициллин с клавулановой кислотой (Аугментин), Азитромицин (Сумамед), Левофлоксацин (Таваник).
- Неспецифические противовирусные препараты (иммуномодуляторы): Амиксин, Гропринозин.
- Для борьбы с инфекционными микроорганизмами применяются также интерфероны, иммуноглобулины (Биовен), специфические сыворотки.
Патогенетическая терапия
Метод лечения направлен на подавление или устранение механизмов развития серозного менингита. Чаще всего врачи назначают:
- Глюкокортикоиды (обладают мощным противовоспалительным действием, уменьшают отек головного мозга): Преднизолон, Метилпреднизолон (Метипред), Дексаметазон.
- Диуретики (при отеке головного мозга, внутричерепной гипертензии): Маннит, Фуросемид (Лазикс).
- Ноотропы (используются с целью защиты нервной ткани при наличии признаков повреждения головного мозга): Цитиколин (Цераксон), Церебролизин, Кортексин.
- Инфузионная терапия (применяется с целью дезинтоксикации, восстановления водно-солевого баланса организма): Реосорбилакт, растворы (физиологический, Рингера).
Симптоматическое лечение
Применяется для купирования отдельных симптомов серозного менингита. Для лечения назначаются:
- Жаропонижающие препараты и анальгетики (для устранения лихорадки, устранения головной боли): Парацетамол (Инфулган), Ибупрофен (Бруфен).
- Противосудорожные (при развитии генерализованных судорог, выраженном психомоторном возбуждении больного): Диазепам (Седуксен, Сибазон).
- Гепатопротекторы (при наличии признаков печеночной недостаточности, при сопутствующих патологиях печени, с целью профилактики медикаментозного гепатита): Гептрал, Гепа-мерц.
- Антисекреторные лекарства и антациды (с целью протекции слизистой оболочки ЖКТ): Омепразол (Лосек, Омез), Пантопразол (Контролок), Рабепразол (Париет), Альмагель-А, Гевискон, Маалокс.
В некоторых случаях используется оксигенотерапия, при необходимости пациенты переводятся на искусственную вентиляцию легких. Если больной находится без сознания и не может самостоятельно принимать пищу, его переводят на искусственное питание (внутривенное или через назогастральный зонд).
Это интересно! Как избежать последствий менингита
Особый интерес вызывает влияние нейропротективной терапии на быстроту выздоровления и качество жизни пациентов после перенесенной болезни. Было проведено клинико-лабораторное обследование, включающее в себя 50 детей. Из них 15 человек получали только базовую терапию (противовирусный препарат, дезинтоксикационную терапию, дегидратацию), а 35 детей в дополнение к этому лечились Ноотропом (Нооклерин).
Несмотря на то что добавление протекторов нервных клеток не ускоряет выздоровление, в результате исследования было установлено, что комбинированная терапия значительно улучшает процесс реабилитации.
Астенический синдром (утомляемость, слабость, снижение работоспособности, нарушение памяти и внимания) у детей из исследуемой группы встречался в среднем на 25% реже, чем у детей из контрольной группы. При этом количество побочных эффектов было сопоставимо с плацебо. В связи с этим ноотропные препараты (Нооклерин, Цераксон, Кортексин) должны быть обязательно включены в стандарты лечения серозных менингитов независимо от степени тяжести болезни и признаков поражения головного мозга. В настоящее время продолжаются исследования и создание новых препаратов-ноотропов.
Народные методы
Лечить менингит дома без врача невозможно. Народные методы применяются только для облегчения состояния заболевшего в качестве дополнения к основному лечению.
Очень важно создать больному абсолютный покой — в палате нужно соблюдать тишину, шторы должны быть плотно закрыты. В помещении, где находится пациент, должно быть прохладно, важно избегать большого числа посетителей.

Применяются следующие подходы к лечению:
- С разрешения врача можно давать больному пить отвары мяты, ромашки, зверобоя, ячменя.
- Для профилактики возникновения судорог, облегчения головной боли и общего успокоения пациента, разрешается пить чай из лекарственной лаванды.
- Липовый отвар и настой из перечной мяты применяются в качестве мягкого мочегонного, успокаивающего средства.
Перед тем как начать применять любые, даже самые безобидные домашние рецепты, важно проконсультироваться с врачом. Некоторые травы и биологические добавки могут быть небезопасными при менингите.
Осложнения и прогноз
Серозный менингит считается относительно благоприятным заболеванием и при правильно назначенном лечении крайне редко приводит к осложнениям.
К возможным негативным последствиям относят:
- частые головные боли;
- нарушения сна (трудности с засыпанием, бессонница, ночные кошмары);
- ухудшение памяти, внимания, концентрации;
- частичная или полная утрата зрения, слуха;
- слабость опорно-двигательного аппарата;
- нарушение пищевого поведения вплоть до ожирения.
У маленьких детей, перенесших воспаление мозговых оболочек, могут возникать судороги, эпилептические припадки, часто наблюдается отставание в физическом и нервно-психическом развитии.
При правильном установлении диагноза и своевременном лечении прогноз при серозном менингите благоприятный. После начала терапии температура падает на третьи сутки, а головные боли исчезают к десятому дню.
Госпитализация при серозной форме болезни составляет в среднем 1 месяц, однако ее длительность может увеличиваться в зависимости от наличия осложнений. Если врач не заподозрит острую форму туберкулезного менингита и не назначит соответствующее лечение — возможен летальный исход.
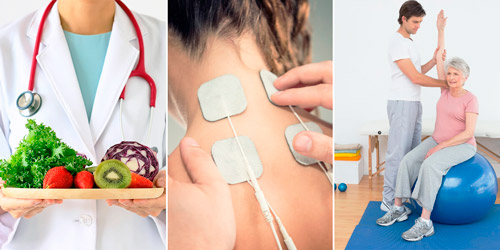
Восстановление после болезни
Реабилитация после перенесенной инфекции, в особенности той, которая протекала с осложнениями, должна быть комплексной и последовательной. Нередко восстановительный период включает в себя помощь нескольких смежных специалистов.
Главные составляющие:
- Диетотерапия. Главная задача лечебного питания после болезни — мягко восстановить работу желудочно-кишечного тракта, восполнить силы организма. Рекомендовано употреблять в пищу запеченное мясо, нежирную рыбу, каши, постные супы. Овощи и фрукты должны обязательно подвергаться термической обработке.
- Физиотерапия. Включает в себя массаж и аппаратные методики (электрофорез, магнитотерапию, электросон). Процедуры подбирает врач-физиотерапевт для каждого человека индивидуально.
- Эрготерапия. Комплекс специализированных методов, направленных на адаптацию пациента к повседневной деятельности. Применяется после тяжелого менингита, при его осложнениях, утрате человеком определенных физических возможностей.
- Лечебная физкультура. Комплексы ЛФК помогают восстановить мышцы, атрофированные после длительного постельного режима.
- Когнитивная терапия. Подбор и выполнение специальных упражнений, целью которых является восстановление мышления, внимания, памяти и логики.
- Психотерапия. Показана всем пациентам, перенесшим тяжелое заболевание, в особенности тем, кто столкнулся с осложнениями менингита.
Восстановление после перенесенной болезни — долгий и кропотливый процесс, требующий не только знаний и опыта доктора, но и усилий самого пациента. После перенесенного серозного менингита больной должен наблюдаться у невролога не менее года. Частота врачебных осмотров в первое время после выздоровления составляет раз в три месяца, затем — каждые полгода.
Профилактика
Одной из самых частых причин серозного менингита являются вирусные инфекции. Чтобы избежать заражения и предотвратить болезнь важно:
- Тщательно мыть руки перед едой, следить за чистотой фруктов и овощей, употреблять в пищу только термически обработанные мясо и рыбу.
- Правильно питаться, избегать чрезмерных физических и психоэмоциональных нагрузок.
- Соблюдать все рекомендации специалистов по лечению хронических заболеваний, не допускать обострений.
- Ежегодно проходить профилактические осмотры у врача, делать флюорографию.
- Множество вариантов серозных менингитов вызываются вирусами — кори, гриппа, ветрянки.
Для того чтобы уберечься от опасных инфекций и возможного воспаления мозговых оболочек, важно не пренебрегать профилактическими вакцинами. Универсальной прививки, которая может предотвратить серозный менингит, нет, поскольку болезнь вызывает множество микроорганизмов.
Уже разработаны вакцины против менингококка (Менактра), пневмококка (Превенар), гемофильной палочки (Хиберикс), полиомиелита, кори, ветряной оспы, гриппа. В настоящее время ведутся разработки прививки от энтеровирусной инфекции.
Частые вопросы пациентов
Вопрос: У моего родственника/друга/коллеги обнаружили серозный менингит. Я в группе риска?
Ответ: Патология обычно встречается у маленьких детей и лиц с иммунодефицитами. Если у человека нет ВИЧ/СПИДа, он не страдает онкологической патологией и не проходит химиотерапию, не принимает лекарства для подавления иммунитета, то беспокоиться не о чем.
Чтобы уберечь себя от болезни, достаточно соблюдения стандартных профилактических мер. Пожилые люди, груднички и лица со сниженным иммунитетом, которые были в контакте с больным, требуют осмотра и консультации врача-инфекциониста.
Вопрос: Можно ли заболеть, если ходить зимой без шапки?
Ответ: Нет, заболевание — инфекционное, его могут вызвать только патогенные микроорганизмы (некоторые бактерии, вирусы и грибки). Однако общее переохлаждение может привести к снижению защитных сил организма и стать предпосылкой для развития воспаления мозговых оболочек при гриппе, кори, энтеровирусной лихорадке и других болезнях.
Вопрос: Опасна ли болезнь при беременности? Может врач рекомендовать сделать аборт?
Ответ: Менингит — тяжелое заболевание, угрожающее жизни женщины и плода. Во время лечения врачи стараются подобрать эффективные препараты, которые помогут справиться с инфекцией и будут безопасны для ребенка, однако это не всегда возможно. При наличии угрозы для жизни, на ранних стадиях беременности женщине будет рекомендовано сделать аборт. На поздних сроках гестации тяжелый менингит грозит преждевременными родами, внутриутробным инфицированием плода.
Вопрос: Как меня будут лечить? Сколько времени я проведу в больнице?
Ответ: Лечат менингит с помощью капельниц с дезинтоксикационными растворами, гормонами, жаропонижающими, антибиотиками и противовирусными средствами. В зависимости от сопутствующих патологий и осложнений могут назначаться дополнительные препараты (противосудорожные, антисекреторные, ферментные), гепатопротекторы, лекарства для улучшения мозгового кровообращения. В зависимости от тяжести течения болезни, придется провести в больнице от 3 недель до 1,5 месяцев.
Вопрос: Больно ли делать люмбальную пункцию?
Ответ: Большинство людей, которые проходили манипуляцию, описывают ее как неприятную, но не болезненную. В момент введения анестетика обычно чувствуется покалывание и распирание. Во время самой процедуры больной ощущает небольшое давление. Маленьким детям пункцию делают под наркозом.
Заключение
Серозный менингит — обширная группа инфекционных заболеваний нервной системы, которая характеризуется острым развитием с появлением лихорадки, головной боли и признаков интоксикации. Диагностировать патологию можно при обычном неврологическом осмотре, а подтвердить — с помощью анализа ликвора.
Несмотря на то что серозный менингит является относительно благоприятным заболеванием и при своевременном правильном лечении проходит без следа, большое внимание следует уделять его профилактике. При соблюдении всех мер предосторожности и внимательном отношении к собственному здоровью риск заболеть серозным менингитом, в особенности у тех, кто не входит в группу риска, минимальный.
Более опасным с точки зрения развития осложнений гнойный менингит. Летальность при заболевании в некоторых случаях доходит до 30%. Поэтому важно своевременно обнаружить признаки гнойного процесса, оказать первую помощь и обратиться в медицинское учреждение. Обо всем этом подробнее читайте в статье: «Гнойный менингит».





