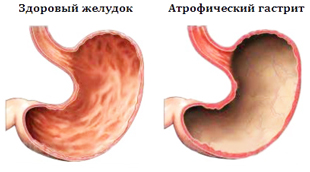
 Атрофический гастрит – особенное и сложное заболевание. В нем разнообразие форм и типов сочетается со скудной, «немой» клинической картиной. Ярких и специфических симптомов нет, болезнь «маскируется» под другие формы гастрита. Без вовремя начатого лечения прогноз неблагоприятный: необратимая функциональная недостаточность клеток желудка и высокий риск злокачественного перерождения.
Атрофический гастрит – особенное и сложное заболевание. В нем разнообразие форм и типов сочетается со скудной, «немой» клинической картиной. Ярких и специфических симптомов нет, болезнь «маскируется» под другие формы гастрита. Без вовремя начатого лечения прогноз неблагоприятный: необратимая функциональная недостаточность клеток желудка и высокий риск злокачественного перерождения.
- Причины развития болезни
- Формы и симптомы
- Очаговая атрофическая форма
- Антральная атрофическая форма
- Условные формы
- Умеренный гастрит
- Поверхностный гастрит
- Диффузный гастрит
- Диагностическая программа
- Лечение
- Изменение рациона и образа жизни
- Медикаментозное лечение
- Средства заместительной терапии
- Стимуляторы секреции соляной кислоты
- Препараты на основе висмута или алюминия
- Эрадикация
- Последствия
- Заключение
Причины развития болезни
Атрофический гастрит начинается после затяжного, вялотекущего воспаления слизистой стенки желудка. Хронический процесс приводит к гибели желез, выделяющих соляную кислоту с пепсином. Со временем возникает секреторная недостаточность – причина стойкого расстройства пищеварения, неспособности органа всасывать витамин В12 и анемии.
Есть две причины длительного воспаления в желудке: кислотоустойчивые бактерии или сбой в аутоиммунных процессах в организме. Колонии Helicobacter pylori, паразитируя, повреждают слизистую, изменяют кислотность, приводят к атрофии или к другому типу гастрита.
Следующими в деструктивный процесс подключаются аутоиммунные механизмы, сбой в которых приводит к окончательной и необратимой атрофии желез. Если в норме у здорового человека слизистая полностью обновляется через шесть дней, то при атрофическом гастрите такой жизненный ресурс становится исчерпанным, и вместо соляной кислоты и пепсина вырабатывается одна слизь. Этот продукт секреции обладает защитными свойствами для стенки желудка, но не принимает участия в пищеварении.
Кислая среда постепенно становится слабокислой. Пища травмирует стенки, они истончаются и в 50% случаев начинается метаплазия – количество нормальных клеток сокращается, на их месте в большом количестве вырабатываются незрелые (стволовые). Так происходит постепенная трансформация хронического процесса в предраковое состояние.
Предрасположенность к заболеванию может вызвать целый ряд факторов:
- острая и пряная пища, слишком горячие или холодные блюда и напитки;
- алкоголь, табак;
- длительный прием препаратов;
- хронические аутоиммунные заболевания.
Атрофический процесс – явление необратимое. Выздоровления с полным восстановлением слизистой желудка не происходит.
Формы и симптомы
Поверхность языка больного атрофическим гастритом гладкая, «лакированная». Этот признак указывает на начавшуюся анемию и атрофию эпителия всего желудочно-кишечного тракта. В остром периоде язык покрыт серовато-белым, плотным налетом, по краю видны отпечатки зубов. Кожа и слизистые у заболевшего бледные, волосы и ногти тусклые и ломкие. Есть жалобы на быструю утомляемость и одышку.
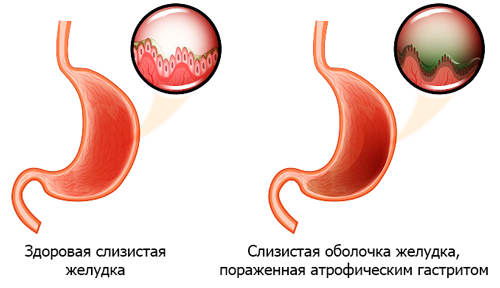
Морфологические изменения при патологии многообразны. Специалисты их дифференцируют по локализации и характеру атрофического процесса.
Очаговая атрофическая форма
Для этого вида характерна следующая картина: воспалительные очаги, но вокруг них есть участки с неповрежденной слизистой и сохраненной секрецией.
Начальные симптомы:
- незначительный дискомфорт в эпигастрии;
- жжение, боль в желудке после еды;
- ощущение тяжести, переполненности даже от небольшого объема пищи.
С прогрессированием заболевания становятся постоянными болевой синдром и субфебрильная температура. Их сопровождают изжога, отсутствие аппетита, слабость, потеря веса. У заболевшего развивается пищевая непереносимость к белковой пище: молоку, мясу и яйцам.
На участках с сохраненной функцией наблюдается компенсаторная реакция: железы вырабатывают большое количество соляной кислоты, поэтому симптоматика становится похожей на гиперацидный гастрит.
Антральная атрофическая форма
При этой форме первичный патологический очаг располагается в нижнем (антральном) отделе желудка (см. «Антральный гастрит»). С прогрессированием болезни атрофия распространяется на другие участки органа и захватывает луковицу двенадцатиперстной кишки.
Симптомы:
- тупая, ноющая боль в области пупка;
- утренняя тошнота;
- неприятная отрыжка;
- плохой аппетит;
- потеря веса.
Характерным признаком антральной формы является интенсивная, спазматическая боль, которая начинается через полчаса – час после приема пищи.
Эта форма заболевания сопровождается пониженной кислотностью и ферментативной недостаточностью. В результате желудок не может переваривать белки. Промежуточные продукты распада начинают действовать как токсины, в кишечнике происходит постоянное активное брожение и газообразование. Показательный симптом: тухлый, гнилостный запах изо рта.
Условные формы
Условные формы считают предвестниками болезни. Обычно это частичные участки поражения с незначительными изменениями. При обследовании они имеют важное диагностическое значение: по предвестникам специалисты могут спрогнозировать дальнейшую патологическую трансформацию и вовремя назначить лечение.
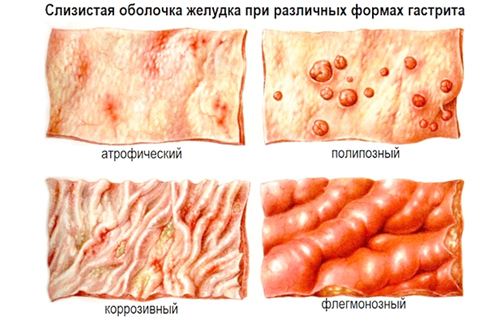
Умеренный гастрит
Клинически проявляется неяркой, умеренной диспепсией с ноющей болью. Развивается по типу классического острого гастрита, с дискомфортом после употребления некоторых видов продуктов.
Поверхностный гастрит
Эта форма проявляется незначительными дистрофическими изменениями, со скудной симптоматикой, без особых жалоб. Обнаруживается при детальном анализе, который показывает умеренную секреторную активность, дегенерацию без истончения желудочной стенки.
Диффузный гастрит
Является промежуточной стадией между поверхностной формой и атрофией. Основной признак патологии: трансформированные участки с нарушенной секреторной функцией. На слизистой уже сформированы углубления и валикоподобные образования – начальные признаки деструкции.
Предрасположенность к болезни увеличивается с возрастом. По статистике, у молодых людей она встречается лишь в 4% случаев, в возрастной группе до 50 лет – в 35%, после 60 лет – уже в 70%.
Склонность к малигнизации (злокачественному перерождению) приближается к 100%, если атрофия (метаплазия) распространяется более чем на 20% слизистой. Своевременная постановка диагноза, правильная медикаментозная терапия и соблюдение диеты могут частично восстановить функции желез и замедлить необратимый процесс.
Диагностическая программа
После визуального осмотра специалист назначает комплекс диагностических процедур. Они дают возможность понять особенности течения болезни и подобрать адекватную лечебную методику.
Лабораторные исследования:
- Анализ внутрижелудочной среды (суточная pH–метрия) для определения дисбаланса кислотности. Метод считается «золотым стандартом» в диагностике. На его основании определяется основная тактика и последующий контроль лечения.
- Комплекс «Гастропанель». Целью является оценка функционального и анатомического состояния слизистой. В исследование входит определение антител к Helicobacter pylori, уровень концентрации белка пепсиногена –1, гормона гастрина.
- Анализ кала. Используется для выявление косвенных признаков секреторной дисфункции.
Инструментальные исследования:
- Биопсия – забор образца слизистой оболочки желудка на гистологический анализ. Цель: определить стадию дисплазии.
- Эндоскопия – визуальный осмотр состояния и структуры слизистой, выраженности сосудистого рисунка, размеров складок. На начальном этапе заболевания часто оказывается малоинформативной: из-за большого количества слизи желудочная стенка имеет вид здоровой ткани.
- Комплекс – фиброгастродуоденоскопия с уреазным тестом. Цель: определить наличие Helicobacter pylori.
При атрофическом гастрите рентгенограмма, ультразвуковое исследование, компьютерная и магнитно-резонансная томография не дают ценной диагностической информации, поэтому их назначают для исключения сопутствующих патологий.
Лечение
Лечение атрофического гастрита «стоит на трех китах»: режиме, диете и лекарствах.
Изменение рациона и образа жизни
Для выздоровления и благоприятного прогноза важно исключить вредные привычки, стрессовые ситуации. При заболевании большие физические нагрузки не разрешены. Полезна умеренная активность: утренняя зарядка, бег трусцой, плавание, длительные пешие прогулки. Ценность физических нагрузок в том, что они стимулируют все внутренние процессы и ускоряют метаболизм.
При всех формах атрофического гастрита лечение начинается с диеты. На стадии обострения для механического, термического и химического щажения слизистой желудка показан лечебный стол №1а. Это полноценный, сбалансированный рацион (от 2800 до 3000 ккал), но с блюдами в теплом, протертом виде. Питание частое (5–6 раз в день), маленькими порциями. При хорошей переносимости рекомендуется цельное молоко или сливки перед сном.

Что можно есть:
- отварные или паровые нежирные сорта рыбы, птицы, мясо без кожи и жира (в виде пюре или суфле);
- паровой омлет или яйцо всмятку;
- запеченные фрукты;
- молоко, творожное суфле;
- кисели из ягод;
- мед (не больше 1 ст. л.);
- фруктово-ягодные компоты, травяной чай, настой шиповника.
Что есть нельзя:
- наваристые бульоны и супы на их основе;
- бобовые;
- грибы;
- макаронные изделия, выпечку;
- соленья, маринованные, копченые и консервированные блюда;
- томатные соусы;
- приправы;
- кисломолочные продукты, твердый сыр;
- газированные напитки;
- напитки, содержащие алкоголь.
После исчезновения острых симптомов пациенты в течение недели должны оставаться на диете №1 (непротертой), а после переходить на основную диету №2.
Что можно есть:
- ненаваристые бульоны;
- каши на воде или молоке;
- макароны;
- овощи в вареном, тушеном, запеченном виде;
- нежирные сорта рыбы, мяса;
- яйца отварные, паровые омлеты;
- свежие, созревшие (некислые) ягоды, фрукты;
- кисломолочные напитки;
- свежий творог;
- мармелад, мед, зефир, пастила, джем;
- вчерашнюю выпечку из белой муки, сухари;
- чай, некрепкий кофе с молоком, разведенные пополам с водой ягодные и овощные соки.
Что есть нельзя:
- бобовые и любые блюда с ними;
- каши из пшена, перловой, ячневой и кукурузной крупы;
- грубые, сырые непротертые овощи;
- грибы;
- редьку;
- фрукты с грубой кожицей (крыжовник, инжир, финики);
- сдобу, мороженое, шоколад;
- сало, кулинарный жир;
- острые приправы.
Суточный рацион должен содержать 100 г белка, 100 г жиров, 400 г углеводов. В день нужно выпивать от 1,5 до 2 литров воды и ограничиться 10 г соли в день.
Медикаментозное лечение
В гастроэнтерологии терапия атрофического гастрита проходит по определенному алгоритму, но для каждого пациента она индивидуальная с учетом стадии, площади поражения, секреторных показателей и возраста.
Средства заместительной терапии
Цель: коррекция секреторной недостаточности ферментами с соляной кислотой, улучшение пищеварения.
Препараты:
- желудочный сок натуральный (2 ст. л. 4 раза в день);
- Ацидин-пепсин (500 мг 3 раза в день);
- Абомин (0,2 г 3 раза в день).
Препараты принимают во время еды, запивая небольшим количеством жидкости. В среднем курс заместительной терапии длится от 1 до 2 месяцев.
Стимуляторы секреции соляной кислоты
Цель: снятие воспаления и стимуляция работы клеток, секретирующих соляную кислоту.
Препараты:
- Лимонтар (0,25 мг 3 раза в день перед едой);
- Плантаглюцид (0,5 ч. л. гранул 3 раза в день перед едой).
Для улучшения секреции в течение 3-4 недель рекомендуется принимать лекарственные сборы со зверобоем и полынью, минеральную воду Ессентуки 4 и 17, Нарзан, Миргородскую.
Препараты на основе висмута или алюминия
Цель: обволакивающий и антимикробный эффект, защита слизистой, сохранение ее структуры и функций.
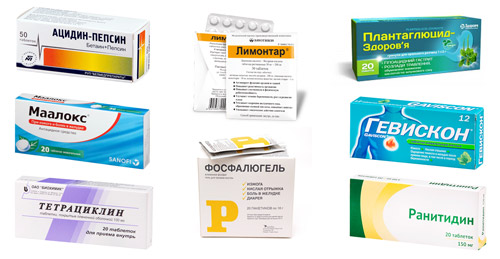
Препараты:
- Фосфалюгель;
- Маалокс;
- Гевискон;
- Викалин.
Курс приема гастропротекторов при атрофическом гастрите длится от 1 до 2 месяцев.
Эрадикация
Если по результатам исследований была обнаружена бактериальная инфекция (Helicobacter pylori), лечение начинают с антибиотиков пенициллиновой группы и макролидов.
Примерные схемы лечения:
- Тетрациклин, Трихопол, Омез, Де-Нол;
- Амоксициллин, Метронидазол, Де-Нол, Ранитидин;
- Тетрациклин, Амоксициллин, Де-Нол, Маалокс.
После антибактериальной терапии, которая длится от 7 до 14 дней, назначают пребиотики, витамины и препараты для усиления регенерации.
В симптоматическое лечение включаются также прокинетики для стимулирования двигательной функции желудка (Церукал, Мотилиум) и анальгетики со спазмолитиками (Метацин, Платифиллин, Но-шпа). В случае аутоиммунных нарушений назначают гормональное лечение глюкокортикостероидными средствами.
Последствия
Атрофия на начальном этапе не дает ярко выраженной симптоматики, болезнь проходит скрыто и особенно не беспокоит. Но без соответствующего лечения развивается функциональная недостаточность желудка.
Ее проявления:
- неполное депонирование (транспортировка) пищи;
- нарушение переваривания ― без необходимого количества соляной кислоты белковая пища не денатурирует и не расщепляется, клетчатка не набухает;
- диспепсия с ухудшением аппетита, кокосмией (зловонным запахом изо рта), отрыжкой и вздутием;
- недостаток соляной кислоты, избыточный рост бактериальной флоры и непереносимость молочных продуктов;
- нарушение всасывания витамина B12, железа, фолиевой кислоты, развитие малокровия.
Заключение
Желудок – начальное звено в системе пищеварения, и сбой в его работе неизбежно приводит к деструктивным изменениям всех органов этой системы.
К сожалению, атрофия – необратимый процесс. Но современная медицина может его остановить. Если лечение начато на ранних стадиях и пациент неукоснительно соблюдает рекомендации врача, то выздоровление возможно.
Атрофический гастрит развивается постепенно – снижение выработки соляной кислоты в желудке происходит годами. Обнаружив заболевание на ранних стадиях (когда это еще гипоацидный гастрит) и проведя своевременное лечение, можно предотвратить хронизацию процесса и снизить вероятность развития опухолевых заболеваний желудка. Подробнее читайте в статье: «Гипоацидный гастрит. Как восстановить работу желудка».





