Кандидоз — заболевание грибковой природы, вызываемое дрожжеподобными микроорганизмами рода Кандида. Термин подразумевает усиленное размножение грибка, поскольку у многих людей он является представителем условно нормальной флоры и присутствует в составе биоценоза кишечника и ротовой полости в незначительных количествах.
Инфекция может поражать кожу и ее придатки, слизистые оболочки, внутренние органы. Встречаемость кандидоза возрастает, в связи с доступностью антибиотиков и активным их применением в целях самолечения. Чаще кандидоз встречается у людей с ослабленным иммунитетом — детей, пожилых, лиц с иммунодефицитными состояниями.
- Кратко о возбудителе заболевания
- Причины активизации грибка
- Разновидности и клиническая картина
- Урогенитальный кандидоз (вагинальный)
- Интертригинозный кандидоз (крупные складки на теле)
- Поражение придатков кожи
- Поражение гладкой кожи
- Орофарингеальный кандидоз (грибок в полости рта)
- Системный вариант (кандидоз кишечника, сердечно-сосудистой системы, нервной системы и др.)
- Диагностика
- Основы терапии
- Что делать с молочницей у детей
- Лечение урогенитального кандидоза у мужчин
- Лечение урогенитального кандидоза у женщин
- Это интересно!
- Дополнительные рекомендации
- Частые вопросы пациентов
- Выводы
Кратко о возбудителе заболевания
Кандидоз впервые был описан в 1839 году Б. Лангенбеком, в 1843 другим ученым удалось выделить из культуры провокатора инфекции. Род Candida насчитывает около 150 видов. Клиническую значимость имеет приблизительно 20 из них. С точки зрения развития заболеваний, наиболее опасны:
- C. albicans;
- C. tropicalis;
- C. glabrata;
- C. parapsilosia.
Грибок представляет собой довольно крупный одноклеточный микроорганизм округлой или овальной формы. От других семейств его отличает способность образовывать псевдомицелий (путем превращения клеток в длинные нити), а также бластоспоры (клетки-почки, сосредоточенные на псевдомицелии). Благодаря таким свойствам кандиды могут жить не только на поверхности кожи и слизистых, но также проникать в их глубинные структуры, кровеносные сосуды, мигрировать в русле ко внутренним органам.
Инфекция встречается повсеместно. «Подхватить» кандидоз можно от домашних животных, через овощи и фрукты, из почвы, некоторых продуктов питания (кисломолочные, кондитерские, хлебобулочные изделия). Однако несмотря на большое количество внешних источников, в преимуществе случаев кандидоз имеет эндогенное происхождение — больной заражает себя сам. Обычно кандиды усиленно размножаются в кишечнике, а оттуда мигрируют на слизистые и кожу.
Инфицирование возможно и от другого человека (что чаще встречается у детей, которые заражаются от родителей) в бытовых условиях и при половом контакте. Во время секса заражение возможно при столкновении с прежде неизвестным штаммом возбудителя или при попадании на здоровую слизистую большого количества кандид. Так кандидоз чаще получают мужчины. Вероятность заражения женщины от полового партнера минимальна. Также нельзя исключать внутрибольничное инфицирование, что чаще наблюдается у ВИЧ-больных (поражается слизистая рта).
Грибки обладают дерматонекротической (разрурашют кожу) активностью, выделяют протеолитические ферменты, гемолизины, вызывая воспалительные, эрозивные, некротические изменения в пораженных областях. Из-за токсичных свойств в местах массового скопления кандид возникает зуд, жжение, боль.
Причины активизации грибка
В норме рост кандид сдерживает нормальная микрофлора организма. Благодаря полезным бактериям и работе местного иммунитета поддерживается неблагоприятная для микроорганизма среда. Однако ситуация может измениться. Кандиды начинают усиленно размножаться, если:
- кожа или слизистые обильно обсеменены грибком (например, при контакте головки члена с влагалищным секретом больной партнерши);
- человек принимает антибиотики (полезная микрофлора погибает вместе с патогенной, а кандиды теряют конкуренцию);
- повышается влажность и температура окружающей среды (возникает потливость, обильнее выделяется кожное сало, которое грибки используют как питательную среду);
- изменяется pH сред организма (например, при диабете, употреблении большого количества углеводов, злоупотреблении белковой пищей, метаболических расстройствах);
- человек постоянно контактирует с гнилыми овощами и фруктами, дрожжами (при винодельчестве, хлебобулочной промышленности);
- снижается иммунитет на фоне приема лекарственных препаратов (антибиотиков, глюкокортикоидов, химиотерапии, иммуносупрессоров);
- снижении резистентности при алиментарном истощении, тяжелых заболеваниях (ВИЧ, туберкулез, эндокринопатии), после операций.

Благие для грибка времена могут наступить во время беременности (из-за физиологического иммунодефицита, обусловленного гормональной перестройкой), при соблюдении строгих диет. Провокаторами кандидоза считаются хронический стресс, физическое и психоэмоциональное напряжение, поскольку при них также вероятны гормональные колебания.
Разновидности и клиническая картина
Бессимптомное проживание грибка в организме называется носительством. В таком случае человек теоретически может распространять кандидоз и заражать других людей. На практике оказывается, что носителей намного больше, чем лиц с абсолютно здоровой микрофлорой.
При активизации возбудителя и появлении симптомов говорят об острой фазе кандидоза. При несвоевременном или некачественном лечении возможно неполное подавление грибка, перемещение его в более глубокие слои эпидермиса. Как результат, развивается хронический или рецидивирующий кандидоз.
Кандидоз классифицируют в зависимости от места воспалительно-некротических изменений, вызванных инфекцией. Различают поражения кожи и придатков, слизистых оболочек, орофарингеальную, урогенитальную и генерализованную формы кандидоза.
Урогенитальный кандидоз (вагинальный)
Чаще всего встречается у взрослых, однако может быть обнаружен и у малышей из-за близости основного очага распространения кандидобактерий (кишечника) к гениталиям. Различают первичные эпизоды и рецидивирующую форму (симптомы возникают 4 и более раз за год). Выделяют персистирующий вульвовагинальный кандидоз, при котором поражаются половые органы, симптоматика присутствует почти всегда (выражена в различной степени), стихает только после лечения, а через некоторое время возобновляется.
Проявления у мужчин включают кандидозный баланит и баланопостит. Инфекция проявляется зудом и жжением в области головки полового члена, основание затрагивается очень редко. Симптомы возникают спустя несколько часов после полового акта:
- Сначала на пенисе образуется красноватое, умеренно отечное пятно.
- Можно рассмотреть появление белесого валика на его границах (мацерированная кожа).
- Пятно покрывается мелкотворожистым серо-белым налетом, который легко отделяется, обнажая красное эрозивное дно.
- Возможно выделение экссудата, образование папул и пустул по окружности эрозии.
- Спустя 2‒3 дня эрозия исчезает, однако симптомы возобновляются после следующего полового контакта.
Чаще всего пятна локализуются на боковой поверхности головки, в месте ее соприкосновения с внутренним листком препуциального мешка. Из-за анатомических особенностей на уретру инфекция переходит крайне редко.
Женский урогенитальный кандидоз ведет к вульвовагиниту, цервициту, кольпиту, уретриту. К основным симптомам относят жжение и зуд в области малых и больших половых губ, промежности. Признак усиливается:
- после водных процедур;
- во второй половине дня;
- в результате длительной ходьбы;
- при мочеиспускании;
- во время и после полового акта.
К проявлениям кандидоза относят творожистые белесые выделения из влагалища с характерным запахом прокисшего молока. Возможен отек половых губ, стенок влагалища, образование на их поверхности эрозий, покрытых налетом. При расчесывании нередко возникают серозные или геморрагические выделения.
Интертригинозный кандидоз (крупные складки на теле)
Так называют поражение грибком крупных складок на теле. Заболевание чаще возникает у лиц, склонных к потливости и пренебрегающих правилами личной гигиены. Обычно кандиды размножаются в крупных и влажных складках:
- паховых;
- ягодичной;
- в зоне промежности;
- в районе ануса (анальный);
- в подмышках;
- под подбородком и на животе у тучных людей;
- под грудью у обладательниц большого бюста.
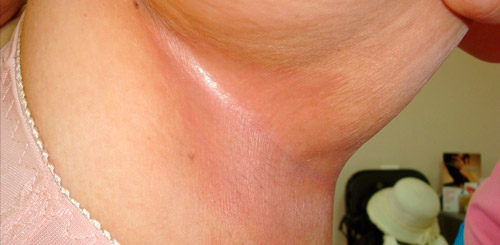
Как и при других формах, вначале возникает кожный зуд. Позже по центру складки формируется белесая полоска, которая состоит из мацерированного слоя эпидермиса, ее края отслаиваются, возникают трещины и эрозии. Они приобретают красный оттенок, отекают, вокруг образуются пузырьки или папулы, которые могут сливаться между собой и также разрешаются эрозиями. В результате возникает крупная мокнущая язва, нередко покрыта мелким налетом, окруженная отслаивающимся эпителием. При присоединении вторичной инфекции возникают болезненные ощущения, регионарный лимфаденит.
Иногда возникает кандидоз межпальцевых складок на руках или ногах. К нему склонны дети школьного возраста, лица, занятые в сельском хозяйстве, садоводы, кондитеры, пекари. Заболевание развивается так:
- Между 3 и 4, или 4 и 5 пальцами появляется очаг мацерации.
- Кожа отслаивается, под ней дерма тонкая и розовая, что напоминает следы от ожога.
- Пораженный участок пересыхает, растрескивается, мокнет.
- Зона повреждения увеличивается, по краям образуются пузырьки или папулы, вокруг сохраняется ободок из мацерированной кожи.
Процесс сопровождается зудом, а при растрескивании кожи — болью. Возможно присоединение вторичной инфекции и образование гноя. Повреждение может периодически заживать, затем снова появляются ранки и пузырьки.
Поражение придатков кожи
Кандиды могут вызывать онихии и паронихии. В первом случае повреждается ноготь. Он теряет блеск, становится мутным, с белесыми вкраплениями или полосками, неравномерно утолщается. Повреждение чаще всего начинается с боковых краев, из-за чего ногтевая пластина деформируется. Паронихии — это грибковое поражение зоны вокруг ногтя (валиков). Чаще всего развиваются при межпальцевом кандидозе. Валик утолщается, краснеет, отекает, кутикула как будто исчезает, при этом отечная зона «наваливается» на ноготь, часто возникают заусенцы, трещины, палец болит.
Поражение гладкой кожи
Дерма вне складок не склонна к грибковому поражению, однако инфекция может распространяться на нее при интертригинозной форме. Кандидоз может быть эритематозным (красноватые пятна) или везикулезным (пузыри, папулы). В обоих случаях возможно шелушение, зуд, жжение, истончение кожи, появление трещин, эрозий, мокнутие.
Наиболее часто встречаемым примером данной формы выступает кандидоз сосков, который досаждает кормящим мамам. Женщина может инфицироваться от собственного ребенка, если у него есть очаги в ротовой полости, либо сама заразить кроху. На сосках появляются эрозии, болезненные трещины. В зоне ареол формируются папулы или везикулы, которые также разрешаются небольшими эрозиями.
Орофарингеальный кандидоз (грибок в полости рта)
Так называют грибковые поражения ротовой полости различной локализации. Может развиваться в острой или хронической форме. Последняя подразделяется на рецидивирующий и персистирующий типы. Размножение кандид во рту может проявляться признаками:
- стоматита;
- глоссита;
- тонзиллита;
- хейлита;
- фарингита;
- гингивита;
- ангулярного стоматита.
Для всех разновидностей характерные общие черты — на слизистой образуется мелкотворожистый налет, через время можно заметить формирование четко ограниченных отечных очагов, покрытых рыхлым налетом или пленками. Они легко снимаются, оголяя алую эрозивную подложку. Из-за поверхностного прохождения мелких сосудов возможна кровоточивость.
Хейлит, вызванный кандидами, характеризуется отеком и покраснением каймы губ, сухостью и трещинами, отслоением многочисленных чешуек. Ангулярный стоматит (или заеды) сопровождается воспалением в уголках рта, может протекать с образованием характерного налета или без него. При кандидозном тонзиллите гланды отекают, на их поверхности можно разглядеть белесые пробки. При этом нет сильной боли (как при ангине), лимфатические узлы не увеличиваются. При поражении горла и глотки возможны нарушения глотания, осиплость голоса.
К орофарингеальному кандидозу склонны дети. Благоприятные условия для размножения кандид во рту обеспечивает частое срыгивание после кормления, что провоцирует повышение кислотности среды. Имея качественные условия для размножения и достаточно питательных веществ, грибок активизируется и вызывает воспалительный процесс. Хроническое течение орофарингеального кандидоза наблюдается у пациентов с ВИЧ-инфекцией.
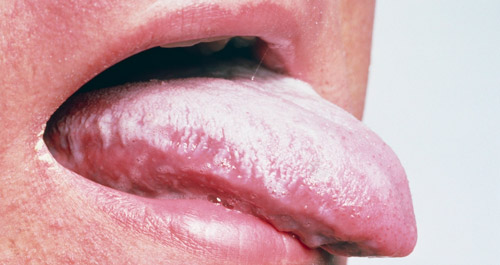
Системный вариант (кандидоз кишечника, сердечно-сосудистой системы, нервной системы и др.)
Данную форму заболевания также называют инвазивной, висцеральной или грибковым гранулематозом. Развивается при длительном хроническом течении поверхностных форм кандидоза. В результате малоэффективной терапии инфекция постепенно внедряется в глубинные структуры кожи и слизистых, образуя там псевдомицелий и бластоспоры. Когда нити гриба доходят до сосудов, возможно распространение спор через кровеносное русло в различные органы и ткани. Кандидоз способен поражать:
- ЖКТ (пищевод, желудок, кишечник, поджелудочную железу, печень) с возникновением дисбактериоза;
- сердечно-сосудистую систему (миокард, крупные и мелкие сосуды);
- нервную систему (отдельные волокна, а также головной мозг);
- мочевыделительную систему (почки, мочевой пузырь, мочеточники, уретру);
- органы дыхания.
Задерживаясь в тканях (чаще рядом с сосудами), грибок провоцирует продуктивное, гнойное или ограниченное воспаление с последующим образованием некротических очагов и тяжелыми дисфункциями пораженных органов. При интенсивном распространении формируются множественные очаги кандидоза, похожие на метастазы. Симптомы при этом неспецифические, свойственные всем воспалительным заболеваниям органов.
Грибковую природу можно заподозрить по длительному и вялому развитию патологии, неэффективности стандартных схем лечения, ухудшению состояния больного после антибиотикотерапии. Генерализованный кандидоз чаще развивается у лиц с тяжелыми иммунодефицитами и инфекционными заболеваниями в терминальной стадии.
Диагностика
Заболевание определяют, ориентируясь на жалобы больного и объективные симптомы, обнаруженные по ходу осмотра. Подтвердить предположения врача могут только лабораторные тесты. При кандидозе актуальна микроскопия мазков из очагов воспаления (соскоб берут с кожи или слизистых) либо пунктата из внутренних органов.
В настоящее время для определения кандид в организме применяются ПЦР и ИФА-тесты, которые базируются на обнаружении генетического материала возбудителя или антител к нему. Однако факт присутствия кандиды не всегда означает развитие заболевания и потребность в лечении, поэтому методы, которые применялись изначально, считаются наиболее информативными и объективными для постановки диагноза кандидоз.
Основы терапии
Для лечения кандидозов антибиотики не эффективны. Препараты данной группы, как правило, только усугубляют ситуацию. Чтобы устранить дрожжевую инфекцию, требуются антимикотики — вещества, убивающие грибок. Однако медикаментов недостаточно.
Важно ликвидировать фактор, который запускает процесс размножения грибка. Последующая терапия должна быть направленной на уничтожение очагов воспаления, укрепление защитных сил организма, санацию мест, откуда дрожжи распространяются. Чаще всего это кишечник. Для лечения кандидоза могут применяться медикаменты местного (антисептики, фунгициды) или системного действия (антимикотики).
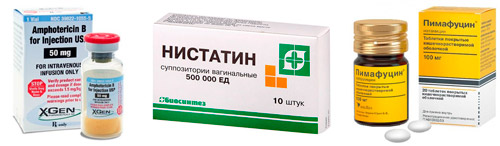
| Название | Применение |
| Амфотерицин-Б | 250 ЕД/кг, курс 2 млн ЕД, вводят внутривенно на 5% глюкозе. Используют в условиях стационара при гранулематозной форме или сепсисе |
| Итраконазол | 100‒200 мг/сутки, до 20 дней |
| Нистатин | 6‒10 млн ЕД/сутки, разделить на 4 приема, курс 4 недели |
| Кетоконазол | 200 мг 2 р/д, 2‒4 недели |
| Леворин | 250 тыс. ЕД растворяют в 5 мл воды для инъекций, используют для ингаляций при поражении дыхательных путей, процедуры по 15 минут проводят 2 раза в сутки, 10 дней подряд |
| Микогептин | 250 мг 2 р/д после еды, 2 недели |
| Амфоглюкамин | 200 тыс. ЕД 2 р/д, 3‒4 недели |
| Пимафуцин | По 100 мг 4 р/д, после еды, от 10 дней до нескольких месяцев |
| Флуконазол | От 100 до 400 мг/сутки однократно, до 2 недель |
Наиболее популярные препараты местного действия — мази и кремы. В качестве активного вещества содержат кетоконазол, клотримазол, тербинафин, натамицин. Торговых названий очень много, однако правила применения едины: такими средствами обрабатывают пораженную область 2‒3 раза в день, на протяжении 2 недель.
Иногда врачи советуют использовать антисептики. Они менее эффективны по сравнению с фунгицидными средствами. Применяются при устойчивых поражениях кожи и слизистых, чаще при локализации кандидоза в складках. Существует риск развития резистентности кандидобактерий к фармакологически активному веществу, поэтому антисептики нужно чередовать не реже, чем раз в неделю. Для лечения дрожжевого грибка используют:
- зеленку;
- метиленовый синий;
- раствор буры в глицерине;
- жидкость Кастеллани.
Системные и местные препараты комбинируют в случае обширных поражений или при устойчивости инфекции к классическому лечению. При употреблении противогрибковых препаратов внутрь отпадает необходимость санации кишечника, поскольку они действуют во всех тканях организма.
Что делать с молочницей у детей
Орофарингеальный кандидоз наиболее распространен среди детей грудного и младшего дошкольного возраста. Для маленьких пациентов предпочтительны препараты местного действия.
Очаги молочницы рекомендуют смазывать содовым раствором (создает неблагоприятную среду для кандид), смесью порошка нистатина и витамина В12.
Существуют специальные противогрибковые препараты в виде растворов, предназначенные для обработки ротовой полости. К таковым относят Фуцис ДТ (растворимые таблетки), Кандид капли. При их применении нужно обеспечить как можно более продолжительный контакт лекарственного средства с очагами воспаления. Дети постарше могут задерживать растворенную в воде таблетку во рту. Совсем маленьким больным родители должны регулярно обрабатывать полость рта лекарством, смачивая в нем намотанный на палец бинт.
Лечение урогенитального кандидоза у мужчин
У представителей сильного пола молочница половых органов встречается реже, чем у женщин, легче поддается терапии и, как правило, не переходит в хроническую форму. Чтобы избавиться от кандидоза, мужчине достаточно содержать интимные места в чистоте и сухости. Молочница даже может пройти сама. При зуде и жжении нужно 2 раза в день наносить на половой член противогрибковую мазь или крем тонким слоем. Можно использовать:
- Дермазол;
- Кетодин;
- Клотримазол;
- Пимафуцин крем;
- Экодакс;
- Нистатин.
При сохранении очагов более 2 дней желательно подключить антисептические растворы. При значительном зуде, воспалении головки и крайней плоти выходом может стать однократное употребление капсулы Флуконазола 150 мг (Фуцис, Флюкостат, Дифлюкан). Препарат накапливается в коже, после приема даже нет необходимости использовать крем.
Лечение урогенитального кандидоза у женщин
Почти 80% представительниц прекрасного пола хотя бы раз в своей жизни сталкиваются с генитальным кандидозом. Некоторые женщины впервые узнают о нем во время беременности. Гормональные колебания при половом созревании, на фоне стрессов, диет, нарушений цикла, наступления беременности, кормления грудью, в предклимактерический период и при менопаузе создают благоприятные условия для размножения кандид и проявления их патогенных свойств.
Лечение зависит от формы молочницы. В качестве местных препаратов рекомендовано применение свечей, вагинальных таблеток и капсул. Для обработки наружных половых органов хорошо подходят растворы и кремы. Нередко приходится комбинировать наружные медикаменты и предназначенные для применения внутрь. Беременным показаны только средства местного действия.
Таблица — Лечение кандидоза у женщин
| Форма | Варианты терапии |
| Первичное проявление | Флуконазол 150 мг внутрь. Итраконазол по 200 мг 3 дня. Ливарол по 1 свече на ночь, 6 дней Пимафуцин по 1 свече на ночь, 6 дней Залаин, 1 свеча однократно |
| Рецидивирующая | Флуконазол по 50 мг в сутки 14 дней или по 150 мг 1 раз в 3 дня, 2 недели. Затем по 150 мг 1 раз в неделю на протяжении 3‒4 месяцев. Ливарол по 1 свече на ночь, 12 дней |
| Персистирующая | Флуконазол по 50 мг в сутки 14 дней или по 150 мг 1 раз в 3 дня, 2 недели. Затем по 150 мг 2 раза в месяц, на протяжении 2 лет. |
Это интересно!
Волгоградским Государственным медицинским университетом была предложена эффективная схема лечения рецидивирующего вульвовагинального кандидоза (ВВК) у женщин с помощью препарата Румикоз (действующее вещество итраконазол). Методика изучалась при участии 48 женщин возрастом от 18 до 45 лет с симптомами ВВК:
- зуд и жжение в области половых органов;
- скудные густые выделения, с творожистыми элементами;
- усугубление клиники после водных процедур, ночью, после ходьбы, секса.
У всех участниц симптомы кандидоза периодически проявлялись в той или иной мере на протяжении 1,5‒2 лет. 2 женщины страдали от инфекции около 5 лет. По результатам микробиологического теста и посева на питательную среду у участниц обнаружены кандидобактерии различных видов, было выявлено сниженное количество нормальных микроорганизмов. При осмотре просматривались признаки атрофии слизистой влагалища.
Женщинам было предложено принимать Румикоз по 2 капсулы (200 мг) однократно на протяжении 3 дней подряд. Дополнительную дозу нужно было выпить за 3 дня до наступления менструации, 3 цикла подряд.
Результативность схемы лечения проверяли через 10 дней после первого курса, а также через месяц после окончания трех циклов. Улучшение состояния было отмечено у всех пациентов уже через 3 дня после первого курса лечения. У 92% было зафиксировано клиническое выздоровление. Через месяц после 3 циклов по результатам осмотра, опроса, микробиологического теста и посевов, констатировали клиническое здоровье у 92% участниц. Рецидив после окончания терапии в 1 месяц не наступил. У 8% женщины были высеяны повышенные количества кандид. Побочных эффектов или нежелательных реакций в ходе испытания зарегистрировано не было.
Дополнительные рекомендации
Врачи акцентируют внимание пациентов на необходимости устранения провокаторов грибковой инфекции. Немаловажную роль в лечении кандидоза кишечника и других зон играет питание. В рационе могут присутствовать продукты, которые изменяют кислотность, поддерживают дисбактериоз, выступают питательной средой для грибковых микроорганизмов. Из меню нужно исключить:
- спиртные напитки;
- хлебобулочные изделия, сдобу;
- кондитерские изделия;
- другие сладости (мед, варенье, компоты);
- сладкие фрукты и ягоды;
- цельное молоко;
- соусы;
- маринады и соления;
- копчености.

Нужно умерить количество белковых продуктов в рационе (мяса, рыбы, яиц). В качестве источников аминокислот лучше употреблять бобовые, кисломолочные изделия. Меню должно базироваться на овощах (лучше в тушеном виде), крупах. Разрешается употребление макаронных изделий, орехов, семечек. Категорически следует отказаться от шоколада, крепкого кофе, пирогов, фастфуда.
Диетического меню лучше придерживаться до полного выздоровления. Важно понимать, что возврат к старым пищевым привычкам может спровоцировать очередную волну кандидоза, поэтому на сладости лучше впредь не налегать.
Для восстановления опорности организма нужно полноценно отдыхать, чередовать работу и спокойное времяпрепровождение, избегать стрессов, чрезмерных физических и умственных нагрузок. Иногда кандидоз провоцируют лекарственные препараты. В данном случае придется заменить их на более безопасные средства или вовсе отменить (по согласованию с врачом).
Частые вопросы пациентов
Вопрос: Обнаружила у мужа белый налет в ушах. Может ли грибок поселиться здесь и как его вылечить?
Ответ: Развитие кандидоза возможно и в ушной раковине, правда, это достаточно редкое явление. Желательно обратиться к отоларингологу, сдать микробиологический тест, возможно сделать посев, чтобы установить тип возбудителя. Противогрибковым эффектом обладают ушные капли Кандибиотик. Их можно применять для взрослых и детей. Важно узнать, что спровоцировало размножение грибка в данной зоне и устранить этот фактор.
Вопрос: Каковы последствия урогенитального кандидоза у женщин?
Ответ: Неблагоприятные результаты жизни совместно с грибком заключаются в значительном ухудшении ее качества (зуд, дискомфорт, неприятный запах), воспалительных заболеваниях наружных и внутренних половых органов (матки, яичников). Вялотекущее воспаление чревато спаечным процессом, присоединением вторичных инфекций (хламидиоз, микоплазмоз, трихомониаз), со всеми вытекающими последствиями — спайками, гнойно-некротическими изменениями, новообразованиями, бесплодием.
Вопрос: Какие препараты использовать для лечения при беременности?
Ответ: Средством выбора выступают свечи Пимафуцин. Курс лечения составляет 6 дней, в течение которых нужно ставить по 1 свече на ночь. Любые другие медикаменты можно применять только по назначению врача. Препараты системного действия противопоказаны.
Вопрос: Как устранить молочницу во рту после химиотерапии?
Ответ: Лечение должно быть комплексным. Зачастую назначают системные антимикотики, стимулирующую терапию. В качестве местного средства неплохо себя зарекомендовали пастилки Био-Гая Продентис. Препарат содержит полезные бактерии, способные колонизировать слизистую ротовой полости и вытеснить патогенные и условно-патогенные микроорганизмы. Санация очагов распространения кандидобактерий обязательна. Для лечения кандидоза кишечника назначают Пимафуцин в таблетках.
Вопрос: Какие спринцевания можно делать при поражении влагалища?
Ответ: В народе используют лекарственные травы (шалфей, ромашку, эвкалипт), молочную сыворотку, прополис, раствор соли, соды и йода, Малавит (аптечное средство). В настоящее время такие меры малоэффективны. Разработаны протоколы лечения, благодаря которым можно быстро избавиться от неприятных симптомов и устранить рецидивирующую и персистирующую формы молочницы с помощью препаратов, эффективность которых доказана клинически. Самолечение повышает риск перехода заболевания в хроническую форму.
Вопрос: Нужно ли лечить мужа, если был секс во время молочницы (она у меня хроническая)? У него никаких симптомов нет.
Ответ: Врачи рекомендуют женщинам, которые страдают от хронического кандидоза, пролечить своего партнера. Теоретически заражение от него маловероятно. Практика показывает, что совместная терапия помогает снизить численность рецидивов и добиться устойчивого улучшения состояния пациентки. Лечение лучше начинать одновременно с мужем. Женщина должна пройти полноценный трехмесячный курс (если используется итраконазол). Для мужчины достаточно принять 1 капсулу Флуконазола 150 мг и на протяжении недели 2 раза в сутки наносить на пенис крем Пимафуцин.
Выводы
- Кандидоз — грибковое заболевание всего организма, может быть поверхностным или инвазивным.
- Кандидоз вызывают дрожжеподобные грибки рода Кандида, которые окружают человека везде.
- Инфекция размножается в организме при наступлении благоприятных условий — в кислой среде, обилии питательных веществ, сниженной активности иммунитета, нарушении состава микрофлоры.
- Кандидоз лечится антимикотиками. При поверхностных формах применяют средства местного действия, при хронической и инвазивной сочетают местные препараты и системные.
- Чтобы вылечиться, нужно устранить провоцирующий фактор (лекарства, вредные привычки, гормональные сбои, злоупотребление антибиотиками).
- Кандидоз кишечника может проявляться симптомами дисбактериоза — вздутием, тяжестью в животе. Улучшение самочувствия не наступит до тех пор, пока не будет точно установлен диагноз. Все подробности о диагностике и лечении дисбактериоза кишечника читайте здесь.





