Колитами называют воспалительные заболевания толстого кишечника. Патология чаще встречается среди населения трудоспособного возраста – от 15 до 40 лет, а также среди пожилых людей – от 60 до 80 лет. Заболевание редко развивается изолированно. Манифестация колита (воспаления кишечника) проявляется бурной симптоматикой (болями в животе и расстройствами стула).
Почему воспаляется толстый кишечник?
Воспалительные изменения в стенках кишечника могут быть связаны со многими факторами. Наиболее часто их провоцируют болезнетворные и условно-патогенные (потенциально опасные) микроорганизмы:
- сальмонеллы;
- шигеллы;
- стафилококк;
- стрептококк;
- грибки;
- микобактерии туберкулеза.
Вызвать болезнь способны лекарственные средства, погрешности в диете, отравления химическими веществами. В таком случае развивается острый колит, который при неправильном лечении становится хроническим.
Хроническая форма появляется на фоне заболеваний других отделов ЖКТ (гастрита, энтерита, панкреатита, холецистита), длительного приема лекарственных средств, при механическом раздражении стенок кишечника. Среди пожилых людей распространена другая причина – нарушение кровоснабжения толстой кишки и развитие ишемических процессов в ней (кислородное голодание). Заболевание может вызвать химиотерапия, радиационное облучение, нервные расстройства, аллергические и аутоиммунные реакции, постоянные запоры.
Разновидности колитов
Колит бывает острым и хроническим. Такая классификация основана на характере течения патологии. При острой симптоматике и стремительном развитии говорят об острой форме. После нее наступает фаза стихания симптомов, однако, если воспалительный процесс не исчезает полностью, а просто ослабевает, наступает хронический колит.
Ориентируясь на причины заболевания, врачи выделяют виды колитов:
- алиментарный – вызван нарушениями правил рационального питания или вредными пищевыми привычками (злоупотребление алкоголем, специями, жирной пищей);
- инфекционный – провоцируют микробы, попавшие в организм извне (например, при употреблении некачественной воды и пищи), либо те, которые активизировались при нарушении состава микрофлоры кишечника;
- токсический – возникает при отравлениях солями тяжелых металлом (мышьяк, ртуть) или токсическими соединениями (нитраты, фосфаты);
- лекарственный – развивается после длительного употребления антибиотиков, гормональных средств, НПВС, химиотерапевтических препаратов;
- механический – следствие длительного механического раздражения стенок кишечника твердыми каловыми массами, клизмами, инородными телами;
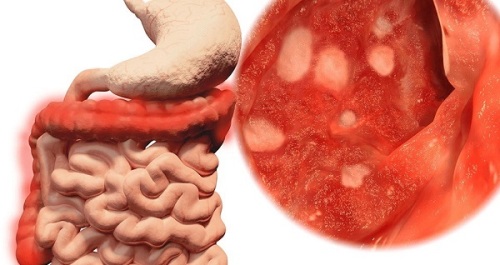
- язвенный (или НЯК) – развивается на фоне аутоиммунного поражения кишечника, сопровождается образованием эрозий и язв на поверхности слизистых;
- ишемический – спровоцирован нарушениями кровоснабжения кишечника, например, при атеросклерозе мезентериальных сосудов кишечника.
Если воспаляется отдельный участок толстого кишечника, говорят о сегментарном колите, при поражении всего органа констатируют панколит. Заболевание также классифицируют по зоне локализации воспалительного процесса:
- поражение слепой кишки называют тифлитом;
- ободочной кишки – трансверзитом;
- левой части ободочной кишки – левосторонним колитом;
- правой части – правосторонним колитом;
- сигмовидной кишки – сигмоидитом;
- прямой кишки – проктитом;
- всех отделов толстого кишечника – тотальным колитом.
Ориентируясь на данные эндоскопического обследования кишечника и характер морфологических изменений в его стенках, выделяют различные стадии колита:
- катаральная – слизистые отечны, гиперемированы, складки сглажены, на поверхности оболочек скопления слизи;
- фибринозная – формируются участки ишемии и некроза, на поверхности слизистых есть светлые скопления фибрина;
- язвенная – на стенках кишечника образуются дефекты в виде эрозий и язв, может наблюдаться их кровоточивость.
От причин, распространенности воспалительного процесса и характера изменений в слизистых оболочках зависит тактика лечения колита.
Проявления заболевания
Все колиты сопровождаются признаками кишечной дисфункции. Среди симптомов преобладает боль в животе (чаще в околопупочной области, иррадиирующая влево или вправо, разлитая). Неприятные ощущения резкие, характеризуются больными как колющие, скручивающие, давящие. Они возникают из-за усиленного раздражения нервов кишечника и спазмов его мускулатуры.
Обязательный симптом колита у взрослых – нарушения стула. Их провоцирует чрезмерная перистальтическая активность гладкой мускулатуры кишечника и нарушения процессов всасывания. На начальных этапах развития болезни стул жидкий, зловонный, с частицами. При инфекционном колите частота испражнений достигает 20-25 раз в сутки. Несколько позже стул становится водянистым, представляет собой просто окрашенную жидкость.
Из-за интоксикации у больного наблюдается повышение температуры тела, астенический синдром (слабость, головокружение, апатия). Если патологический процесс охватывает другие отделы ЖКТ, наблюдаются признаки их дисфункции (тошнота, изжога, чувство тяжести, рвота). Нарушения перистальтики нередко сопровождаются тенезмами – ложными позывами опорожнить кишечник. При этом пациент испытывает боль. При натуживании кал не выходит вообще или выходит в малом количестве.
Колиты сопровождаются не только изменением консистенции, но и состава кала. В нем могут быть обильные примеси слизи, кровянистые включения. Из-за потери большого количества жидкости у пациента появляются признаки обезвоживания – сухость кожных покровов и слизистых оболочек, дряблость кожи, сероватый налет на языке, нарушения сердечного ритма. Все больные с колитом страдают от усиленного газообразования, урчания в животе. Симптомы могут отличаться в зависимости от формы колита.
Острая форма
О начале воспалительного процесса сигнализирует боль в животе, усиливающаяся при движении. Учащается стул переходит в диарею. Тенезмы возникают в дневное время при поражении ободочной кишки или беспокоят больного ночью, если поражены сигмовидная или прямая кишка. У больного поднимается температура, отмечается частое отхождение зловонных газов, полностью исчезает аппетит, появляется слабость в мышцах.
Хроническая форма
В фазу ремиссии (стихания симптомов) взрослые люди жалуются на метеоризм, чувство растяжения в животе. Стул нарушается в пользу запоров, на коже появляется сыпь. Большая часть больных жалуется на быструю утомляемость, чувство слабости, нарушения сна. Периодически возникают тупые или ноющие боли внизу живота. Они усиливаются при быстрой ходьбе, после физических нагрузок, при позывах опорожнить кишечник.
В фазу обострения симптомы усиливаются (боли, астенический синдром, газообразование). Однако запоры сменяются диареей, появляются тенезмы. Спровоцировать обострение могут погрешности в питании, нервное напряжение, употребление алкоголя.
Язвенный колит
Относится к хронической форме воспаления толстого кишечника. Отличается от классического колита более частыми приступами диареи (фекалии зеленоватые, с примесями слизи или крови), сильными болями в животе вне зависимости от фазы заболевания.
Как выявить и подтвердить колит?
Врач может заподозрить колит еще во время опроса больного. При осмотре и пальпации живота констатируется болезненность зоны ободочной кишки, выявляется сегментарное или тотальное воспаление. Для выяснения причин заболевания и его особенностей назначается лабораторное и инструментальное обследование.
Лабораторная диагностика включает анализ кала (копрограмма, микроскопия, бакпосев). При колите в кале выявляют большое количество слизи, клетчатки, лейкоциты, кровь. Бактериальный посев помогает определить возбудителя заболевания и проверить его чувствительность к антибиотикам. Анализ на гельминты обнаруживает паразитарное происхождение заболевания.
Также больной сдает общий и биохимический анализы крови. Увеличенное количество лейкоцитов и повышенная скорость оседания эритроцитов указывают на воспалительные процесс. Отклонения в биохимических показателях могут говорить о вовлечении в патологию других участков ЖКТ.
Основной инструментальный способ диагностики – колоноскопия. Это эндоскопическое исследование толстого кишечника по всей его протяженности. Процедура малоприятная, а поэтому часто выполняется под наркозом (при отсутствии противопоказаний к нему). С помощью колоноскопии оценивают общее состояние стенок кишечника, локализацию очагов воспаления, их степень, характер морфологических изменений в слизистых. При необходимости из очагов патологических изменений берут биопсию (для гистологического анализа).
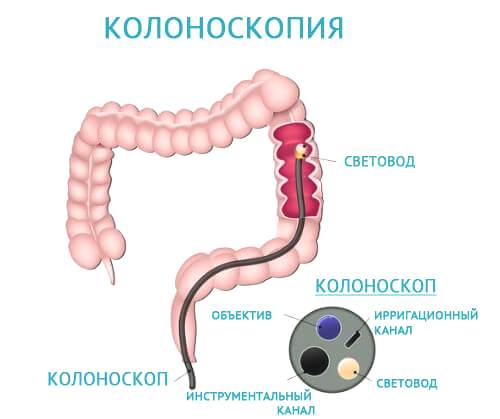
В качестве дополнительных методов диагностики применяют ректороманоскопию, ирригоскопию, манометрию толстого кишечника и прямой кишки.
Лечение колитов
Основное место в лечении острого и хронического колита занимает диетотерапия. Назначают лечебное питание по диете Певзнера 4. Медикаменты применяют с целью этиотропной (устранение причин) и симптоматической терапии. Лечение дополняют физиопроцедурами (электрофорез, аппликации озокерита, УВЧ) и бальнеотерапией. Допускается применение народных способов лечения после согласования с врачом. Фитотерапия используется как вспомогательный способ лечения (только совместно с диетой и лекарствами).
Медикаментозная терапия
Зависит от причин заболевания. При инфекционном происхождении колита назначают эмпирическое лечение, которое корректируют после получения результатов бактериального посева. Наиболее популярные препараты для лечения инфекционного колита:
- Цифран – по 1 таблетке (500 мг) 2 раза в день от 5 до 14 дней (в зависимости от природы возбудителя);
- Альфа-Нормикс – по 1-2 таблетке 2-3 раза в день до 14 дней (в зависимости от возбудителя);
- Нифуроксазид по 1-2 таблетки 3-4 раза в день до 7 дней.
Для устранения спазмов и болевого синдрома назначают спазмолитики для внутреннего приема и в виде ректальных свечей:
- Но-Шпа – по 1-2 таблетке 3 раза в день до облегчения состояния;
- Мебеверин – по 1 таблетке 3 раза в день до облегчения состояния;
- Папаверин свечи – по 1 суппозитории 2-3 раза в день до улучшения состояния.
Для устранения газообразования и интоксикации могут быть назначены сорбенты:
- Атоксил – по 1 пакету, раствори в 150 мл воды, 3 раза в день, через 2 часа после еды, в течение 5-7 дней;
- Сорбекс – по 1-2 капсулы 2-3 раза в день на протяжении 5-7 дней;
- Энтеросгель – по 1 столовой ложке 3 раза в день 5-7 дней.
При паразитарном происхождении колита назначают средства против гельминтоза (Вормил, Пирантел, Мебендазол). Для восстановления биоценоза кишечника прописывают пробиотики (Линекс, Бифи-Форм, Лактиале). Для нормализации стула назначают вяжущие препараты (Каолин пищевой, Танальбин) или слабительные (Дюфалак, Нормазе). При аллергическом колите прописывают антигистаминные средства (Тавегил, Диазолин, Супрастин). При нейрогенном происхождении заболевания показано лечение антидепрессантами или седативными средствами (Ципралекс, Пустырник, Валериана).
Лечение неспецифического язвенного колита проводится специальными лекарственными средствами иммуносупрессивного действия. В тяжелых случаях назначают гормональные препараты.
Народные способы
Нетрадиционные способы лечения могут качественно дополнить традиционную терапию. Главное условие – согласовать их с лечащим врачом и четко соблюдать народные рекомендации относительно дозировок и курса лечения. Также следует знать, что народные способы можно использовать только вне фазы обострения в комплексной терапии хронического колита. Если заболевание сочетается с гастритом, энтероколитом, язвенными поражениями кишечника, нетрадиционную терапию следует использовать с осторожностью. Ниже перечислены популярные и проверенные временем рецепты:
- мед – столовую ложку пчелопродукта растворяют в стакане теплой кипяченой воды, пьют по трети стакана трижды в сутки перед едой на протяжении полутора месяцев;
- яблочный сок – столовую ложку меда нужно растворить в стакане натурального яблочного сока, пить по 50 мл напитка трижды в день в перерывах между едой на протяжении месяца;
- перга – по половине чайной ложки следует съедать перед едой, запивая небольшим количеством воды, лечение длится не менее месяца;
- 1/3 стакана цветков аптечной ромашки заливают литром кипятка, настаивают 6 часов, смешивают со 100 г меда, полученное средство пьют по половине стакана 3 раза в сутки полтора месяца;
- 2 столовые ложки травы зверобоя заливают 500 мл кипятка, настаивают 2 часа под крышкой, после процеживания принимают по половине стакана 3 раза в день на протяжении месяца;
- половину стакана плодов черники залить 600 мл крутого кипятка в термосе, через 8-10 часов процедить, принимать по стакану 3 раза в день в перерывах между едой до 3 месяцев.

Используя нетрадиционные способы, следует учитывать индивидуальную чувствительность организма. Продукты пчеловодства следует употреблять с осторожностью, следить за реакцией организма в начале терапии.
Диетотерапия
Диета Певзнера 4 подразумевает режим полного химического, термического и механического щажения органов ЖКТ. Задача лечебного меню – обеспечить организм питательными веществами, исключить усугубление патологических процессов в кишечнике, процессы гниения, брожения, усиленного газообразования.
Общие рекомендации по питанию для взрослых:
- приемы пищи до 5 раз в день, через равные интервалы времени;
- небольшие порции;
- включение в рацион вяжущих продуктов (черемуха, айва, кизил);
- исключение стимуляторов перистальтики;
- приготовление пищи на пару, варкой;
- мягкая консистенция блюд (пюре, суфле);
- исключение стимуляторов секреции (специи, шоколад, кофе);
- исключение провокаторов газообразования (капусты, бобовых, сдобы);
- ограничение количества клетчатки в рационе (овощей);
- исключение кислотосодержащих продуктов (кислые фрукты, щавель, редька, томаты);
- минимальное количество соли в продуктах.
Меню составляют на основе крупяных супов и слизистых каш (манка, овсянка, рис). Готовить следует на воде с минимальным добавлением жира (до 5 г сливочного масла в порцию). Наваристые бульоны, заливное, жирные (жареные, запеченные) блюда исключают. Можно употреблять суфле из нежирного мяса или рыбы (без костей и кожицы). Разрешается употребление яиц в виде парового омлета или вареные всмятку. Все молочные продукты, кроме нежирного творога, исключаются. Из фруктов и ягод готовят кисели. Допускается употребление мякоти из запеченных яблок. Из овощей разрешены картофель, морковь, свекла, брокколи (измельченные в пюре). Из хлебобулочных изделий разрешены только сухари из белого хлеба.
Все продукты промышленного производства (кондитерские изделия, соусы, полуфабрикаты) исключаются. Специи, лук, чеснок, листовая зелень также под запретом. Среди напитков разрешена чистая негазированная вода, некрепкий черный чай, отвар шиповника. Алкогольную продукцию следует исключить полностью.
Строгой диеты нужно придерживаться 7-10 дней (период обострения). При стихании симптомов состав рациона не изменяется существенным образом. Разрешается употребление рубленых овощей, фарша из рыбы и мяса. В меню вводится пюре из сырых яблок и бананов.
Это интересно!
Разработан новый препарат для лечения язвенного колита – Тофацитиниб, от компании Пфайзер. Средство для перорального применения стало первым препаратом для контроля неспецифического язвенного колита, способным поддерживать состояние ремиссии и подавлять обострение без применения гормональных средств. Такое лекарство стало выходом для пациентов с непереносимостью Метотрексата, а также лиц, страдающих от тяжелых побочных эффектов от применения гормонов при слабо контролируемом неспецифическом язвенном колите.
Заключение
Колит – воспаление толстого кишечника, развивается при контакте с болезнетворными бактериями, из-за механического раздражения стенок, на фоне отравлений химическими веществами и приема лекарственных препаратов. В качестве отдельного заболевания встречается редко, в основном в хронической форме. При своевременном лечении проходит бесследно. В запущенных случаях возможно формирование эрозий и язв стенок кишечника, их некроз, развитие острой кишечной непроходимости. Профилактика заболевания заключается в обоснованном приеме медикаментов, исключении употребления некачественных напитков и продуктов.
Возникновение колита тесно связано с нарушением микрофлоры кишечника — дисбактериозом. Подробно о состоянии и новых препаратов для нормализации бактерий в просвете ЖКТ, а также о том, почему важно поддерживать уровень здоровой микрофлоры, читайте в статье по ссылке.





