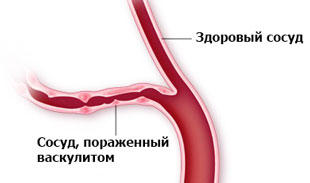
 Васкулиты — это группа системных заболеваний, которые характеризуются воспалительно-дегенеративными изменениями в кровеносных сосудах разного калибра. Патология встречается одинаково часто у мужчин и женщин, имеет хроническое рецидивирующее течение (с периодами обострения и ремиссии).
Васкулиты — это группа системных заболеваний, которые характеризуются воспалительно-дегенеративными изменениями в кровеносных сосудах разного калибра. Патология встречается одинаково часто у мужчин и женщин, имеет хроническое рецидивирующее течение (с периодами обострения и ремиссии).
Дети болеют редко, заболевание в раннем возрасте сопряжено с развитием тяжелых осложнений. Клинические признаки зависят от калибра пораженного сосуда и типа воспалительной реакции. Своевременная диагностика и лечение васкулитов приводит к выздоровлению или длительному периоду ремиссии. В предупреждении развития обострений весомую роль играет профилактика и образ жизни.
- Механизм развития васкулитов (патогенез)
- Классификация
- Виды васкулитов
- Причины
- Симптомы васкулита
- Изменения со стороны почек
- Поражение суставов
- Изменения нервной системы
- Признаки поражения пищеварительной системы
- Патология органов дыхания
- Диагностика
- Лечение
- Диетическое питание
- Профилактика
- Прогноз
- Распространенные вопросы пациентов
- Заключение
Механизм развития васкулитов (патогенез)
Васкулиты включают более десятка заболеваний, которые могут отличаться симптоматикой и прогнозом, но имеют одинаковый механизм патологического процесса. Болезнь заключается в нарушении работы иммунной системы под воздействием неблагоприятных факторов, что приводит к образованию аутоиммунных антител. Они представляют собой иммуноглобулины (белковые комплексы), которые оседают на стенках артериальных и венозных кровеносных сосудов, вызывая их воспаление и разрушение.
Этапы развития васкулита:
- Нарушение работы иммунитета и синтез в организме аутоиммунных антител.
- Воспаление сосудистой стенки в результате взаимодействия с аутоантителами.
- Повышение проницаемости сосудов.
- Фиброзирование и сужение артерий/вен.
- Тромбозы.
- Дефицит кровотока в тканях, гипоксия (недостаток кислорода) и некроз (гибель клеток).
В большинстве клинических случаев васкулит у взрослых протекает с системным поражением тканей ― сопровождается изменениями во многих органах и функциональных системах. Патологический процесс вызывает нарушение кровотока в коже, головном мозге, сердце, почках, кишечнике, органе зрения. Вследствие гипоксии и некроза тканей нарушается нормальная работа внутренних органов, что может привести к инвалидности, в запущенных случаях ― к смертельному исходу.
Классификация
Васкулиты классифицируют по причине заболевания и калибру пораженных кровеносных сосудов. Это помогает определить вид болезни, тактику лечения, прогноз для выздоровления и жизни.
По причине возникновения васкулиты бывают:
1. Первичные. Развиваются как самостоятельное заболевание. Возникают в результате аутоиммунных процессов в организме неизвестной природы. В появлении первичных васкулитов играет роль генетическая предрасположенность.
2. Вторичные. Развиваются на фоне заболеваний: аллергии, бактериальных и вирусных инфекций, онкологии и других негативных факторов. Для успешной терапии вторичных васкулитов необходимо своевременно диагностировать первичную патологию и устранить ее развитие.
По калибру пораженных сосудов васкулиты бывают с преимущественным поражением:
- мелких кровеносных сосудов (капилляров, артериол, венул);
- сосудов среднего калибра (мелких и средних артерий или вен);
- крупных кровеносных сосудов (крупных артерий и вен, аорты).
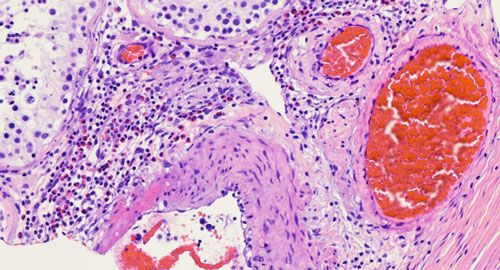
Для каждого вида васкулита характерно поражение определенных внутренних органов со специфическими клиническими признаками. По симптомам болезни можно определить, какой калибр кровеносных сосудов поражен в организме.
Виды васкулитов
В международной классификации болезней насчитывают более десятка разновидностей васкулитов. Некоторые из них встречаются часто, хорошо изучены, имеют эффективную схему лечения. Другие относятся к редким заболеваниям, диагностика и терапия которых находится в стадии разработки и усовершенствования.
Виды васкулитов при поражении мелких сосудов:
- гранулематоз с полиангиитом (Вегенера) ― характеризуется формированием гранулезных разрастаний в области мелких сосудов, имеет быстропрогрессирующее течение, поражает орган зрения, почки, легкие; при несвоевременной терапии приводит к смертельному исходу в результате полиорганной недостаточности;
- эозинофильный гранулематоз с полиангиитом (болезнь Чарга-Стросса) ― сопровождается высокой эозинофилией (увеличением количества эозинофилов в крови) и развитием бронхиальной астмы; прогрессирование болезни приводит к поражению легких, органов пищеварения, миокарда;
- микроскопический полиангиит (полиартериит) ― сопровождается воспалением артериол без формирования гранулем с преимущественным поражением почек и легких.
Вышеперечисленные заболевания относят к АНЦА-ассоциированным васкулитам, которые связаны с образованием антинейтрофильных цитоплазматических антител, сопряжены со злокачественным течением и высокой устойчивостью к проводимой терапии.
Таблица — Виды васкулитов
| Какие сосуды поражаются | Название патологии | Основные характеристики |
| Среднего калибра | Болезнь Кавасаки | Чаще у детей до 5 лет, после перенесенных бактериальных инфекций
Протекает с лихорадкой, образованием тромбозов и аневризм артерий |
| Узелковый периартериит | Возникает на фоне непереносимости лекарств или персистирования вируса гепатита В Вызывает образование аневризм артерий по всему организму | |
| Крупные сосуды | Синдром Такаясу (окклюзивная тромбоаортопатия) | Поражение аорты и крупных легочных артерий Чаще встречается у женщин молодого возраста |
| Гигантоклеточный артериит (болезнь Хортона) | Сопровождается поражением грудной части аорты и сонных артерий
Чаще диагностируют у женщин пожилого возраста на фоне ревматических изменений в организме |
Реже в клинической практике встречаются васкулиты, которые протекают с воспалением сосудов любого калибра. Наиболее известные виды патологии: синдром Бехчета (язвенное поражение слизистых оболочек) и синдром Когана (поражение артерий внутреннего уха и органа зрения).
Геморрагический васкулит возникает на фоне инфекционных заболеваний, в основном наблюдается у детей. При этом происходит поражение мелких сосудов. Заболевание начинается внезапно с появления геморрагических пятен, чаще всего они возникают на нижних конечностях. Состояние сопровождается повышением температуры тела, болями в суставах. Отсутствие своевременного лечения может привести к летальному исходу.
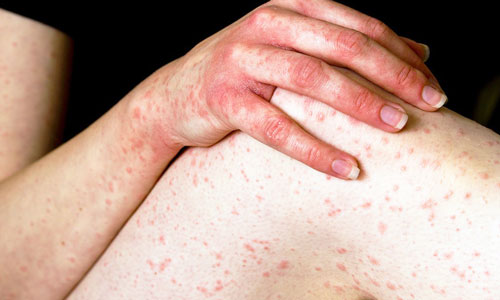
Аллергический васкулит характеризуется появлением типичных изменений на фоне гиперчувствительности к лекарственным препаратам и другим аллергенам.
Причины
Современная медицина до сих пор находится в поисках причин появления васкулита у взрослых и детей. Существует несколько теорий, которые объясняют возникновение заболевания. Первичный васкулит обычно начинается без видимых причин. Развитие этой формы болезни связывают с генетической предрасположенностью. Вторичный васкулит возникает на фоне бактериальных и вирусных инфекций, аллергии на лекарственные вещества, интоксикации профессиональными, бытовыми ядами, токсинами распада злокачественных опухолей. Часто васкулит сопряжен с персистенцией вируса гепатита В и С в организме.
Помимо причин, выделяют предрасполагающие факторы, которые повышают риск появления васкулита. К ним относятся перегревание, инсоляция, травмы опорно-двигательного аппарата, ожоги, эндокринные нарушения, частые простудные заболевания, нелеченые очаги хронической инфекции.
При развитии другой аутоиммунной патологии (псориаз, ревматоидный артрит, реактивный артрит) риск появления васкулита значительно увеличивается.
Симптомы васкулита
Клинические признаки васкулитов делят на общие и специфические. Общие характерны для всех видов заболевания, специфические ― появляются в зависимости от вида патологии.
Общие признаки васкулитов:
1. Интоксикационный синдром. Вследствие нарушения кровообращения и разрушения тканей в крови накапливаются токсические вещества, которые приводят к ухудшению общего состояния.
2. Сыпь. При васкулитах появляются элементы сыпи, которые связаны с нарушением проницаемости стенок сосудов и пропитыванием кровью кожных покровов.
Клинические проявления интоксикационного синдрома:
- повышение температуры тела (до 40 ℃);
- головная боль;
- быстрая утомляемость, сонливость;
- боли в мышцах и суставах;
- бледность и/или мраморность кожи;
- снижение работоспособности.
Сыпь при васкулитах характеризуется симметричностью расположения и полиморфностью. Первые высыпания обычно появляются на обеих голенях, затем распространяются по всему телу. Полиморфность заключается в одновременном обнаружении на коже сыпи на разных стадиях развития: свежие кровоизлияния находятся рядом с участками некроза кожи, гематомами в период рассасывания, гиперпигментацией.
Таблица — Виды сыпи при васкулитах
| Название сыпи | Характерные проявления |
| Пятна | Плоские элементы с четкими краями розового или красного цвета |
| Крапивница | Образование папул (пузырьков) с неровными краями красного цвета, наполненные прозрачной жидкостью, сопровождаются зудом и жжением, характерны для аллергической реакции |
| Подкожные узелки (уртикарные) | Формируются вследствие избыточного деления клеток соединительной ткани, элементы сыпи округлой или продолговатой формы, болезненные при ощупывании, иногда сопровождаются некрозом в центре и образованием рубцов |
| Геморрагическая пурпура | Пятна багрового цвета разного размера (от 2 до 15 мм), которые не исчезают при надавливании |
| Пузыри | Отслаивание верхних слоев кожи вследствие просачивания плазмы через сосудистую стенку, имеют крупный размер (более 5 мм), наполнены прозрачной или розовой жидкостью |
| Язвы и эрозии | Нарушение целостности кожных покровов, склонные к нагноению, чаще возникают при распаде узелков или вследствие присоединения вторичной инфекции при расчесывании элементов сыпи |
Специфическая симптоматика зависит от локализации поражения сосудов. Чаще диагностируют клинические признаки со стороны почек и суставов, реже ― нервной, пищеварительной, дыхательной системы.
Изменения со стороны почек
Кровеносные сосуды почек часто поражаются при развитии аутоиммунных процессов в организме. Этому способствует особенности строения почечных сосудов, высокая интенсивность кровотока, выделительная функция органа.
Клинические признаки при поражении почечных сосудов:
- боли в области поясницы;
- задержка мочи;
- отеки пальцев рук и ног, голеностопов, периорбитальной области (под глазами);
- белок и кровь в моче;
- тошнота;
- повышение температуры тела (37-38 ℃).
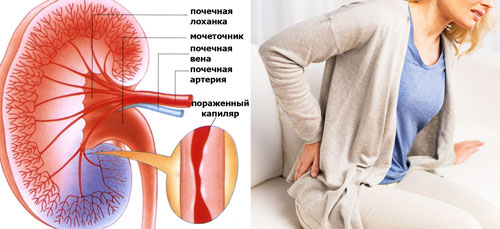
Прогрессирование васкулита вызывает интерстициальный гломерулонефрит и хроническую почечную недостаточность. Отсутствие адекватного лечения приводит к прекращению выделительной функции почек, что требует перевода больного на постоянный гемодиализ.
Поражение суставов
Опорно-двигательный аппарат, как и почки, чувствителен к аутоиммунным атакам. В первую очередь страдают крупные суставы нижних конечностей: коленные, тазобедренные, голеностопные. Для васкулитов характерны артралгии (болевые ощущения в суставах), увеличение сочленения в объеме вследствие скопления воспалительного экссудата.
Клинические признаки при поражении сосудов, питающих сустав:
- боли в суставах в состоянии покоя и при ходьбе;
- увеличение сочленения в объеме за счет отека околосуставных тканей и образования выпота;
- локальное покраснение кожи и увеличение местной температуры;
- формирование геморрагической сыпи вокруг сустава;
- движения затруднены или невозможны в результате интенсивных болей и блокирующего действия воспалительного экссудата в полости сочленения.
Повторные полостные кровоизлияния могут привести к анкилозу (обездвиживанию) сочленения и инвалидности взрослого человека.
Изменения нервной системы
Васкулиты приводят к поражению периферического и центрального отдела нервной системы. Со стороны периферического отдела патология вызывает моно- и полиневриты, центрального отдела ― кровоизлияния в мозг и образование гематом разного размера (геморрагический инсульт).
Клинические признаки при поражении сосудов нервной системы:
- парестезии (ощущения покалывания, жжения, онемения в конечностях);
- нарушение чувствительности в кистях и стопах (по типу «перчаток» и «носков»);
- мышечная слабость;
- судороги в конечностях;
- парезы и параличи;
- ухудшение зрения и слуха;
- изменение речи;
- нарушение когнитивных функций (внимания, памяти, способности к обучению).
Васкулиты с поражением нервной системы часто сопровождаются нестабильностью в психоэмоциональном состоянии, склонностью к депрессии.
Признаки поражения пищеварительной системы
Васкулит кровеносных сосудов желудка, кишечника, брыжейки приводит к нарушению процессов переваривания и всасывания пищи. Скрытые кровотечения из пищеварительного тракта вызывают анемию, обильные ― сопряжены с опасностью для жизни.
Клинические признаки при поражении сосудов ЖКТ:
- тошнота;
- рвота с примесью крови;
- схваткообразные боли в животе, усиливающиеся после приема пищи;
- склонность к поносам;
- примеси крови в кале, мелена (черный дегтеобразный стул);
- снижение массы тела;
- извращение пищевых пристрастий;
- сухость кожи, ломкость ногтей, выпадение волос;
- головокружения.
Нарушение кровоснабжения органов пищеварения вызывает очаги некроза и может привести к острому панкреатиту, язвенной болезни кишки, перитониту.
Патология органов дыхания
Васкулит сосудов бронхов и легких приводит к поражению дыхательной системы. Воспаление протекает с геморрагическим компонентов (образование выпота с примесью крови). Характерны бронхолегочные кровотечения. Чаще диагностируют пневмонию, геморрагический плеврит, бронхиальную астму.
Клинические признаки при поражении дыхательной системы:
- кашель с кровавой мокротой;
- одышка при физической нагрузке;
- боли в грудной клетке;
- приступы удушья с затрудненным вдохом;
- бледность кожи;
- головокружение;
- повышение температуры.

Потери крови с мокротой или выпотом в плевральную полость приводят к анемии. Легочные кровотечения могут вызывать смертельный исход.
В редких случаях поражается сердце и орган зрения. Развиваются инфаркты миокарда, аневризмы артерий, снижается острота зрения вплоть до слепоты.
Диагностика
Выявление васкулитов основывается на полиморфной клинической картине (симптомы со стороны кожи и внутренних органов) и диагностике посредством лабораторных и инструментальных методов.
Таблица — Диагностика при васкулите
| Лабораторные обследования | Инструментальные обследования |
| Общий анализ крови и мочи Иммунологический анализ (выявление АНЦА, специфических иммуноглобулинов) Биопсия кожи и внутренних органов с последующим гистологическим анализом. | УЗИ внутренних органов Ангиография ЭХОкардиография Рентгенография легких Доплерография (измерение скорости кровотока в сосудах) КТ или МРТ головного/спинного мозга, внутренних органов |
Полисистемное поражение висцеральных органов требует консультации узких специалистов: кардиологов, гастроэнтерологов, пульмонологов, неврологов, инфекционистов, дерматологов, хирургов.
Лечение
Терапию васкулита проводят в стационаре при первичной диагностике болезни или обострении патологии. Поддерживающие лечение продолжают в амбулаторных условиях. Согласно клиническим рекомендациям терапия делится на 2 этапа: индукция (достижение) ремиссии и поддержание стадии ремиссии.
Схема лечения зависит от этапа терапии. На начальной стадии лечения назначают высокие дозы препаратов, поддерживающую терапию продолжают минимально эффективными дозировками.
Лекарственные средства на стадии индукции ремиссии при тяжелых формах васкулита:
- высокие дозы кортикостероидов (пульс-терапия) ― Преднизолон, Метилпреднизолон в течение 4 недель с последующим постепенным снижением дозировки;
- иммунодепрессанты с высокой активностью (Циклофосфамид) или моноклональные антитела (Ритуксимаб) в течение 3-6 месяцев.
Лекарственные средства на стадии индукции ремиссии при среднетяжелых и легких формах васкулита:
- кортикостероиды (пульс-терапия — изменение доз лекарств в ходе терапии);
- иммунодепрессанты с низкой активностью (Метотрексат, Азатиоприн) или Ритуксимаб.
Лекарственные средства на стадии поддержания ремиссии:
- низкие дозы глюкокортикоидов при тяжелом течении васкулита, при среднетяжелом и легком течении гормональную терапию отменяют;
- Метотрексат с фолиевой кислотой или Азатиоприн;
- профилактические курсы Питуксимаба.
Поддерживающую терапию продолжают 1-3 года в зависимости от эффективности лечения. При длительном назначении глюкокортикоидов в схему включают препараты кальция, витамин Д, бисфосфонаты для профилактики развития остеопороза.
В симптоматическую терапию входят:
- негормональные противовоспалительные средства (НПВС) ― Диклофенак, Нимесулид, Аркоксиа;
- антикоагулянты ― Варфарин, Гепарин;
- антигистаминные средства — Кларитин, Лоратадин, Тавегил;
- дезинтоксикационные препараты в виде абсорбентов ― Энтеросгель, Полисорб, Атоксил;
- поливитамины ― Мультитабс, Супрадин, Макровит;
- местную терапию мазями и гелями — Лиотон, гепариновая мазь, троксевазиновая мазь.
Немедикаментозное лечение включает экстракорпоральной метод для очищения крови от токсинов и иммунных комплексов посредством специальных аппаратов: плазмаферез, иммуносорбция, гемокоррекция.
При вторичных васкулитах проводят комплексную терапию заболеваний, которые вызвали аутоиммунный процесс в организме с поражением кровеносных сосудов.
Диетическое питание
В лечение васкулитов включают диетическое питание, которое позволяет повысить эффективность терапии и улучшить общее состояние. Выбор лечебного питания зависит от локализации поражения кровеносных сосудов. При симптомах со стороны желудка назначают диетический стол №1, 4, почек ― №7, суставов ― №9, сердца ― №10, при поражении нервной системы рекомендуют стол №12.
Всем больным показана гипоаллергенная диета, исключающая продукты, которые поддерживают аутоиммунное воспаление в кровеносных сосудах.
Из рациона необходимо исключить следующие продукты: рыбу, морепродукты, красные фрукты, овощи, ягоды, цитрусовые, мед, шоколад, свежую выпечку, кофе, чай, соленья, маринады, грибы, кетчуп, пряные соусы, майонез, алкогольные напитки.
В питание следует ограничить: курятину, яйца, сладости, сахар, соки, сыр.
Уменьшают потребление соли до 7 г/сутки. Пищу готовят в отварном и запеченном виде. Из рациона необходимо исключить продукты с индивидуальной непереносимостью.
Профилактика
Специфическая профилактика васкулитов не разработана. Неспецифические мероприятия направлены на укрепление иммунитета и устранение риска аллергизации организма. Она включает:
- Санация хронических очагов инфекций.
- Предупреждение переохлаждений и инсоляции.
- Рациональный режим труда и отдыха (отказ от тяжелых физических нагрузок, сон не менее 8 часов в сутки).
- Укрепление иммунитета посредством рационального питания, занятий спортом, закаливания.
- Отказ от вредных привычек (никотиновой и алкогольной зависимости).
- Необходимо не допускать самолечения, препараты принимать только по назначению врача.
- Смена работы, связанной с профессиональными вредностями.
Больным васкулитом не рекомендуют вакциопрофилактику. По строгим показаниям назначают введение инактивированных вакцин в фазу стойкой ремиссии болезни. Пациенты находятся на диспансерном наблюдении у ревматолога, проходят профилактические медицинские осмотры 1-2 раза в год в зависимости от вида васкулита и тяжести течения патологии.
Прогноз
Васкулит имеет благоприятный прогноз для жизни при своевременно начатой терапии. В 60% случаев заболевание переходит в хроническую форму даже при адекватном лечении. Хронический васкулит можно поддерживать длительное время в фазе ремиссии при помощи диспансерного наблюдения и поддерживающего лечения.
Системные васкулиты в случае поздней диагностики и отказа от терапии сопряжены с высоким риском летального исхода. Смерть наступает в связи с развитием осложнений: кровотечений, инфарктов внутренних органов, кровоизлияний в головной мозг. Неблагоприятный прогноз для жизни наблюдают редко при малоизученных видах васкулитов, которые имеют тяжелое течение и устойчивы к проводимой терапии.
Распространенные вопросы пациентов
Вопрос: К какому врачу обращаться за консультацией?
Ответ: При появлении первых симптомов васкулита, таких как общее недомогание и сыпь, необходимо обратиться к терапевту или семейному врачу. Специалист проведет опрос жалоб, осмотр, назначит дополнительные методы обследования. После установления предварительного диагноза пациента направляют к узкому специалисту для лечения.
Васкулитами занимается ревматолог. В отдельных случаях пациентов наблюдают другие узкие специалисты. При развитии болезни вследствие инфекции ― инфекционист, на фоне новообразований ― онколог. Если васкулит протекает с преимущественным поражением кожных покровов ― пациента наблюдает врач-дерматолог.
Вопрос. Можно ли отказаться от приема глюкокортикоидов и иммуносупрессоров? Какие будут последствия в этом случае?
Ответ: В схему лечения васкулитов обязательно включают глюкокортикоиды и цитостатики. Это связано с механизмом развития болезни. Препараты подавляют аутоиммунную реакцию в организме и предупреждают повреждение кровеносных сосудов. Прием иммуносупрессоров сопряжен с риском развития побочных эффектов, но лечащий врач подберет адекватные дозы и длительность приема препаратов для минимизации нежелательных последствий терапии.
Отказ от лекарственных средств приведет к прогрессированию васкулита и развитию тяжелых осложнений.
Вопрос. Зачем становиться на диспансерный учет?
Ответ: Васкулит часто принимает хроническое течение. Во избежание рецидива и прогрессирования заболевания необходимо регулярно проходить диагностические обследования и поддерживающие курсы терапии. Для этого пациента берут на диспансерный учет. Регулярный врачебный контроль помогает держать болезнь под контролем.
Заключение
Васкулит, как нозологическая форма, включает в себя группу заболеваний, которые сходны по механизму развития, но отличаются клиническими проявлениями. Патологический процесс развивается в кровеносных сосудах вследствие аутоиммунной реакции организма на воздействие неблагоприятных факторов внешней/внутренней среды.
Основные моменты:
- васкулит может проявляться как первичная патология, причины которой неизвестны, либо быть следствием других болезней в организме;
- симптомы васкулита могут быть системными или органоспецифичными, что зависит от локализации поражения сосудов;
- клиническая картина зависит от калибра пораженного сосуда;
- в основе терапии находятся лекарственные средства, которые подавляют аутоиммунный процесс в организме;
- прогноз при васкулите благоприятный при условии своевременной диагностики и проведения адекватного лечения.
Для успешной терапии необходимо пройти полный курс лечения под контролем врача, что позволит избежать осложнений болезни и предупредит нежелательные последствия от приема препаратов.
Одним из наиболее серьезных васкулитов является геморрагический. Возникновение его у детей приводит в высоком проценте случаев к летальному исходу. Своевременная диагностика помогает сохранить жизнь. Все о геморрагическом васкулите читайте по ссылке здесь.





