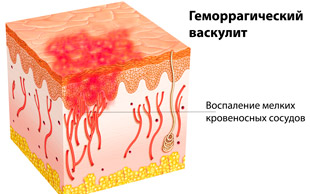
 Геморрагический васкулит (болезнь Шенлейна-Геноха, капилляротоксикоз) ― системное воспаление мелких кровеносных сосудов с преимущественными поражением кожи, суставов, пищеварительного тракта и почек. Патология встречается в любом возрасте, чаще у детей 5-12 лет. Васкулит сопровождается появлением геморрагической сыпи и может привести к развитию летальных осложнений. Своевременное лечение и диспансерное наблюдение позволяют предупредить развитие хронической рецидивирующей формы заболевания.
Геморрагический васкулит (болезнь Шенлейна-Геноха, капилляротоксикоз) ― системное воспаление мелких кровеносных сосудов с преимущественными поражением кожи, суставов, пищеварительного тракта и почек. Патология встречается в любом возрасте, чаще у детей 5-12 лет. Васкулит сопровождается появлением геморрагической сыпи и может привести к развитию летальных осложнений. Своевременное лечение и диспансерное наблюдение позволяют предупредить развитие хронической рецидивирующей формы заболевания.
- Патогенез (механизм развития)
- Причины
- Классификация
- Клинические проявления
- Простая форма
- Кожно-суставная форма
- Кожно-абдоминальная форма
- Почечная форма
- Осложнения
- Диагностика
- Лечебная тактика
- Перечень препаратов для любой формы
- При поражении кожи
- При воспалении суставов
- При абдоминальной форме
- При поражении почек
- Диета
- Особенности течения болезни у детей
- Это интересно!
- Вопросы пациентов
- Профилактика
- Прогноз
- Что надо запомнить
Патогенез (механизм развития)
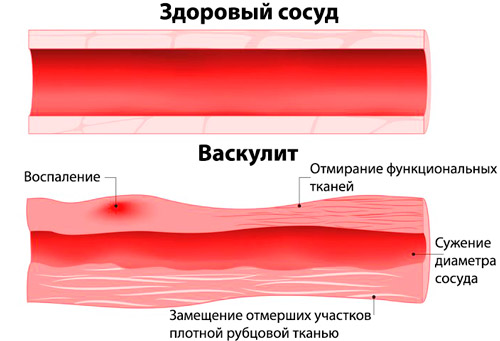
В основе заболевания лежит аутоиммунный механизм воспаления стенок мелких кровеносных сосудов (артериол, венул, капилляров). Микроциркуляторное русло поражается сначала в коже, затем затрагиваются другие функциональные системы организма. Воздействие неблагоприятных факторов приводит к нарушению в работе иммунной системы, которая начинает воспринимать сосуды, как чужеродные ткани. В результате вырабатываются циркулирующие иммунные комплексы (ЦИК) и иммуноглобулины класса А, которые оседают на эндотелии (внутренней стенке) капилляров, увеличивают их проницаемость, способствуют образованию тромбов.
Аутоиммунный конфликт приводит к геморрагическому синдрому и нарушению кровообращения в тканях. В первом случае на коже возникает характерная пятнистая и пятнисто-папулезная сыпь (кровоизлияния различной интенсивности и локализации), во втором ― нарушается поступление кислорода и питательных веществ к органам. Совокупность патологических процессов вызывает клинические признаки геморрагического васкулита, которые зависят от степени тяжести, локализации сосудов, возраста пациента.
Причины
Заболевание развивается под действием неблагоприятных факторов, запускающих аутоиммунные процессы в микроциркуляторном русле. В некоторых случаях причина болезни остается неустановленной. Возникновение такого васкулита врачи объясняют генетической предрасположенностью к гиперчувствительности иммунитета, при которой патология развивается на фоне общего благополучия.
Неблагоприятные факторы:
- Инфекции. Заражение бактериями и вирусами может привести к сбою в работе иммунной системы. Вырабатываются антитела против патогенов и мелких сосудов. К триггерным (пусковым) болезням относят ангину, тонзиллит, скарлатину, ветряную оспу, ОРВИ, гепатит В и С.
- Аллергия. Непереносимость пищи, бытовой химии, косметики, поллинозы повышают чувствительность иммунитета. Сюда можно отнести укусы насекомых, солнечную и холодовую аллергию.
- Вакцинация. Индивидуальная непереносимость прививок. Нарушение сроков и правил вакцинации (во время ОРЗ и других инфекций).
- Прием лекарственных препаратов. Чаще аутоиммунный конфликт развивается на фоне длительного и/или бесконтрольного приема высоких доз антибиотиков. Реже васкулит вызывают негормональные противовоспалительные средства (НПВС), антиаритмические препараты, контрацептивы и др.
- Травмы и ожоги. Повреждение костей, мягких тканей, кожи приводит к активации иммунной системы. При условии генетической предрасположенности в аутоиммунный процесс вовлекаются кровеносные сосуды.
- Паразиты. Инвазия гельминтов способствует аллергизации организма, что приводит к перенапряжению иммунитета.
- Беременность. Перестройка гормонального фона в период вынашивания плода способствует напряженной работе всех органов и функциональных систем.
У детей геморрагический васкулит чаще возникает в связи с инфекциями, пищевой аллергией и вакцинацией. Более частое развитие болезни у маленьких пациентов связано с несовершенством иммунной системы.
Классификация
В МКБ-10 капилляротоксикозу присвоен код D 69.0 и название ― «Аллергическая пурпура». Патология входит в нозологическую группу системных заболеваний (поражающих весь организм) и является одним из видов васкулитов. Старое название — Шенлейна-Геноха, по фамилии первооткрывателей капилляротоксикоза, в настоящее время не используется.
В зависимости от преобладания клинических признаков выделяют следующие формы:
- кожную (простую) ― характерно появление геморрагической сыпи;
- суставную ― идет поражение крупных сочленений нижних, реже верхних конечностей и туловища;
- абдоминальную ― нарушение функции кишечника;
- почечную ― изменение клубочковой фильтрации органа;
- смешанную ― сочетание поражения нескольких систем, чаще встречается кожно-суставной синдром.
В зависимости от тяжести течения выделяют такие формы:
- легкая ― общее состояние удовлетворительное, единичные элементы сыпи, боли в суставах (артралгии);
- средняя ― лихорадка, распространенные высыпания на теле и слизистых, воспалительные изменения в суставах (отек, покраснение, увеличение локальной температуры), микрогематурия (эритроциты в моче), боли в животе;
- тяжелая ― неудовлетворительное состояние, лихорадка, сливные крупные участки геморрагической сыпи с некрозом (отмиранием) тканей, кровь в моче, отеки, интенсивные боли в животе, кишечные кровотечения, острая недостаточность почек.
По характеру течения выделяют следующие формы:
- молниеносная ― развивается в течение нескольких дней, сопровождается развитием осложнений;
- острая ― симптомы нарастают в течение 3-4 недель;
- подострая ― характеризуется медленным течением более 2 месяцев;
- рецидивирующая ― частые обострения (2-3 в год);
- хроническая ― симптомы сохраняются более года, в последующем заболевание может снова переходить в активную форму.
Классификация помогает врачу систематизировать патологию и правильно сформулировать окончательный диагноз. Она включает важные стороны болезни, которые учитываются при выборе тактики лечения и определении прогноза.
Клинические проявления
Дебют васкулита проходит остро или с медленно нарастающими симптомами. Заболевание характеризуется поражением кожи и внутренних органов. Геморрагическая сыпь всегда появляется первой, затем присоединяются другие патологические синдромы. В редких случаях клинические признаки со стороны суставов или кишечника опережают поражение кожи, что приводит к затруднению диагностики.
Аутоиммунное воспаление вызывает интоксикационный синдром: лихорадку (до 39 ℃), ломоту в теле, ознобы, быструю утомляемость, боли в мышцах, головные боли, нарушение трудоспособности.
Простая форма
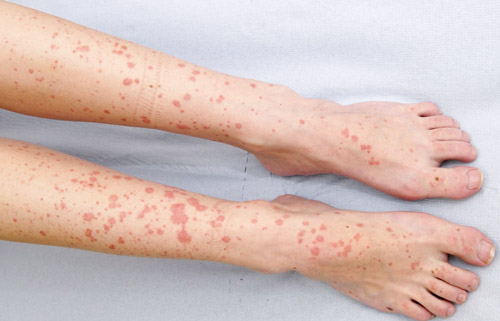
Поражение кожных покровов начинается с геморрагической сыпи (как мелкоточечные или сливающиеся участки подкожных кровоизлияний), которая имеет вид пятен и папул. Образования имеют мелкие размеры, при неблагоприятном течении болезни могут сливаться в крупные конгломераты. При пальпации сыпь ощущается под пальцами, при надавливании не исчезает. Характерная локализация пятнисто-папулезных элементов ― разгибательные поверхности голеней, бедер, вокруг голеностопного и коленного суставов, реже на руках и туловище. После рассасывания сыпи остается гиперпигментация.
Тяжелые формы геморрагического васкулита приводят к некрозу кожи. Вследствие этого на месте высыпаний образуются глубокие эрозии и язвы. Отторжение тканей вызывает интенсивные боли, повышение температуры тела, присоединение вторичной инфекции и нагноение. Распространенность по всему телу и крупные размеры сыпи указывают на тяжесть течения заболевания, которое имеет неблагоприятный прогноз для выздоровления.
Кожно-суставная форма
Поражение опорно-двигательной системы встречается в 70% случаев. Поражаются голеностопные, коленные, локтевые суставы. При легком течении отмечают только боли (артралгии) без внешних изменений. Характерен летучий характер болевого синдрома: дискомфорт в суставе быстро появляется и исчезает, меняет свою локализацию. Тяжелые формы сопровождаются формированием артрита с характерными признаками воспаления. Сустав увеличивается в размере за счет отека, кожа над ним приобретает красный цвет, повышается локальная температура, нарушается двигательная активность.
Артралгии и геморрагический артрит обычно сохраняются в течение 5-10 дней. Характерная черта поражения суставов ― отсутствие стойкой деформации. Воспалительные изменения проходят бесследно. Это отличает суставную форму васкулита от других аутоиммунных артритов (ревматоидных, псориатических, реактивных), которые часто осложняются разрушением хрящей.
Кожно-абдоминальная форма
Поражение желудочно-кишечного тракта связано с кровоизлияниями на слизистой оболочке. Абдоминальная форма обычно появляется после высыпаний на теле. В редких случаях может развиваться одновременно или предшествовать геморрагической сыпи. Заболевание чаще имеет тяжелое течение и сопровождается появлением осложнений.
Характерны схваткообразные (спастические) боли в области пупка, подреберной или правой подвздошной области. Появляется метеоризм, кишечные колики, склонность к поносам. Тошнота и рвота приводят к ухудшению аппетита и снижению массы тела. В кале и рвотных массах присутствуют примеси крови.
Абдоминальная форма напоминает клиническую картину «острого живота» и протекает под «маской» аппендицита, кишечной непроходимости, прободной язвы кишечника. Кровотечение из пищеварительного тракта приводят к резкому снижению артериального давления и коллапсу, при неоказании неотложной медицинской помощи заканчивается летальным исходом.
Почечная форма
Поражение мочевыделительной системы свидетельствует о прогрессировании болезни и имеет неблагоприятный прогноз для выздоровления. Встречается в 30% клинических случаев. Аутоиммунное воспаление развивается в клубочках почек, что приводит к гломерулонефриту Шенлейна-Геноха. Быстро снижается фильтрационная функция органа (образование первичной и вторичной мочи). Характерно развитие острой или хронической почечной недостаточности.
Заболевание протекает с геморрагическим и нефротическим синдромом. В первом случае в моче обнаруживают большое количество эритроцитов (более 3-4 в поле зрения) или примесь крови. Моча окрашивается в багровый цвет и приобретает вид «мясных помоев». Во втором ― развиваются отеки на лице, кистях, стопах вследствие задержки жидкости в организме. В моче обнаруживают высокое содержание белка.
Характерны боли в поясничной области ноющего характера, быстрая утомляемость, головокружения, тошнота и снижение аппетита вследствие отравления организма продуктами метаболизма. Появляются скачки температуры до 37,5-38 ℃, что приводит к чрезмерной потливости, ознобам, сухости во рту.
Осложнения
Нежелательные последствия обычно развиваются при молниеносной форме геморрагического васкулита. В некоторых случаях изменения в организме настолько серьезные, что сопряжены с риском смертельного исхода.
Осложнения заболевания:
- желудочное и кишечное кровотечение;
- некроз сосудов брыжейки;
- острый панкреатит;
- перитонит;
- кровоизлияние в головной мозг (геморрагический инсульт);
- поражение коронарных сосудов (инфаркт миокарда);
- острая и хроническая почечная недостаточность;
- ДВС-синдром (нарушение в свертывающей системе крови, которое приводит к массивным кровотечениям).
При развитии осложнений больные нуждаются в неотложной медицинской помощи в условиях хирургического стационара и реанимации. Проводят ургентные операции по поводу «острого живота», останавливают кровотечения, нормализуют функцию сердца и головного мозга. Нарушение работы почек в тяжелых случаях требует перевода пациента на гемодиализ и трансплантацию донорских органов.
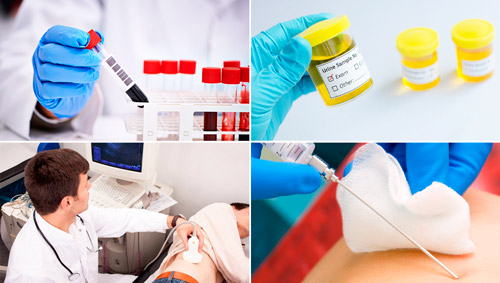
Диагностика
Выявление геморрагического васкулита основано на клинических признаках со стороны внутренних органов, характерной сыпи, выявлении неблагоприятных факторов развития болезни. Для подтверждения диагноза назначают лабораторные и инструментальные методы обследования. При необходимости пациента направляют на консультацию к узким специалистам.
С целью правильного подбора методов обследования и лечения врачи применяют специальные протоколы, учитывающие все варианты развития болезни.
Таблица — Диагностика геморрагического васкулита
| Название исследования | Результат |
| Общеклинический анализ крови | Умеренный лейкоцитоз Эозинофилия Снижение количества эритроцитов Высокая СОЭ |
| Общеклинический анализ мочи | Протеинурия (белок в моче) |
| Биохимия крови | Повышение концентрации мочевины и креатинина Увеличение уровня калия и снижение кальция Острофазовые белки (серомукоид, антистрептолизин О, С-реактивный белок) в большой концентрации |
| Иммунология крови | ЦИК Высокое содержание Ig А Низкие показатели IgG |
| Коагулограмма | Показатели в норме |
| Анализ мочи по Зимницкому | Снижение плотности мочи Преобладание ночного диуреза над дневным (никтурия) Уменьшение суточного количества мочи |
| Анализ мочи по Нечипоренко | Высокое содержание эритроцитов Увеличена концентрация почечного эпителия |
| Исследование кала на скрытую кровь | Выявление измененного гемоглобина |
| УЗИ почек | Утолщение паренхимы Увеличение размеров органа |
| УЗДГ (ультразвуковая доплерография) | Нарушение тока крови по артериолам, венулам Множественные тромбозы капилляров |
| УЗИ брюшной полости | Воспалительные изменения Кровоизлияния и некроз |
| Биопсия почки | Микротромбы ЦИК и IgA в стенках мелких сосудов Элементы крови (эритроциты) в тканях |
Характерный признак патологии ― нормальные показатели свертываемости крови. Геморрагии («синяки» разных размеров) кожи и слизистых возникают в силу нарушения проницаемости сосудистой стенки.
Проводят тесты на определение ломкости сосудов:
- проба щипка ― сжимание кожи между пальцами приводит к появлению кровоизлияний;
- жгута ― наложение резинового жгута вызывает синяки;
- манжеты ― измерение артериального давления оставляет кровоподтеки на руке.
Комплексное обследование позволяет проводить дифференциальную диагностику болезни от аппендицита, язвенного колита, прободения кишки, онкологии пищеварительного тракта, гломерулонефрита, геморрагической лихорадки, аутоиммунных артритов, других системных васкулитов.
Лечебная тактика
Терапия зависит от тяжести течения и формы заболевания. Базисное лечение направлено, согласно клиническим рекомендациям, на укрепление стенок сосудов, восстановление нормальной микроциркуляции, предупреждение тромбозов, угнетение аутоиммунного воспаления в тканях. Симптоматические средства устраняют клинические проявления болезни: боли, отеки, высокое артериальное давление, признаки интоксикации организма.
В острый период прописывают постельный режим, диетическое питание, эмоциональный покой. Пациента госпитализируют в стационар для постоянного врачебного наблюдения и контрольного диагностического обследования. Длительность терапии в случае острой и подострой форме составляет 2 месяца, рецидивирующей ― 6 месяцев, хронической ― до 12 месяцев.
Перечень препаратов для любой формы
Базисная терапия направлена на устранение нарушений в микроциркуляторном русле. Назначают дезагреганты, которые препятствуют формированию тромбов (Курантил, Пентоксифиллин, Трентал). Для предупреждения повышенной свертываемости крови применяют активаторы фибринолиза (Никотиновую кислоту). С целью улучшения перфузии в тканях рекомендуют антикоагулянты (Гепарин, Фраксипарин). Интоксикацию уменьшают посредством трансфузионной терапии. Внутривенно капельно вводят Реоглюман, Реополиглюкин, физиологический раствор.
При поражении кожи
С целью устранения аутоиммунного воспаления в капиллярах кожи назначают глюкокортикоиды (Преднизолон, Метилпреднизолон). При неэффективности или противопоказаниях к стероидным гормонам в лечение включают цитостатики (Азатиоприн, Циклофосфан) в минимально эффективных дозировках. Для снижения воспалительной реакции кожи и нормализации работы иммунитета применяют Сульфасалазин или Колхицин.
При воспалении суставов
Воспаление, отечность и болезненность сочленений устраняют назначением НПВС (Ортофен, Диклофенак, Мовалис). При неэффективности нестероидных средств и интенсивном болевом синдроме применяют глюкокортикоиды. Редко в терапию включают цитостатики. В течение острой фазы васкулита рекомендуют покой в пораженных суставах. Для местного лечения рекомендуют мази с НПВС (Диклак гель, Вольтарен эмульгель, Бутадион).
При абдоминальной форме
Для восстановления работы желудочно-кишечного тракта назначают пищеварительные ферменты (Фестал, Панзинорм, Мезим). Повышенное газообразование в кишечнике устраняют приемом энтеросорбентов (Энтеросгель, Полисорб, Смекта). Эти лекарственные вещества связывают токсины в кишечнике, выводят их из организма, что улучшает общее состояние. С целью уменьшение болевого синдрома применяют спазмолитики (Но-шпа, Эуфиллин). Появление анемии вследствие кровотечений требует назначения препаратов железа.
При развитии хирургических осложнений проводят экстренное оперативное вмешательство. Рекомендуют переливание донорской крови, плазмозамещающих жидкостей, Реополиглюкина.
При поражении почек
Назначают высокие дозы глюкокортикоидов и/или цитостатиков. Проводят переливание свежезамороженной плазмы и дезинтоксикационных растворов (Гемодез, физиологический раствор). С целью снижения артериального давления рекомендуют ингибиторы АПФ (Эналаприл, Капотен, Лизиноприл) и антагонистов ангиотензина 2 (Амлодипин, Лозартан, Валсартан).
Развитие острой или хронической почечной недостаточности требует проведения гемосорбции (очищение крови от токсинов). В случае тяжелого нарушения функции органа пациента переводят на гемодиализ. Трансплантация донорской почек ― единственный шанс на полноценную жизнь.
Диета
Суть лечебного питания ― ограничение поступления в организм аллергенных продуктов, которые поддерживают аутоиммунное воспаление. Пищу употребляют в вареном и запеченном виде. Блюда не досаливают. Прием пищи небольшими порциями 4-5 раз в сутки.
Таблица — Диетическое питание при геморрагическом васкулите
| Запрещенные продукты | Рекомендованные продукты |
| Наваристые мясные и рыбные бульоны Консервы Маринады Соления Жирное мясо Колбасные изделия Копчености Овощи и фрукты красного цвета (морковь, болгарский перец, яблоки) Морепродукты Яйца Цитрусовые Клубника Шоколад | Овощные бульоны Зеленые овощи (белокочанная капуста, брокколи) Кисломолочные продукты (нежирный творог, сметана, йогурт) Зеленые фрукты (яблоки, груши, бананы) Речная и морская рыба Каши (гречневая, перловая, рисовая) Нежирные сорта мяса (крольчатина, курятина) Свежая зелень (петрушка, сельдерей, укроп) |
| Кофе Крепкий чай Газировка Алкогольные напитки | Свежеприготовленные соки из зеленых овощей и фруктов Морсы Некрепкий зеленый и травяной чай Кисели Минеральная вода без газа |
При абдоминальной форме рекомендуют лечебный стол № 1, 2, в случае поражения почек ― №7. Ограничивают суточное потребление соли (до 5 г) и сахара (исключают сладости). Питьевой режим не менее 1,5 литров воды в сутки, если нет ограничений вследствие нарушения функции почек.
Особенности течения болезни у детей
Геморрагический васкулит обычно возникает в возрасте 5-12 лет, у мальчиков в 2 раза чаще, чем у девочек. Дети с аллергическими реакциями на пищу и лекарственные препараты больше подвержены аутоиммунным сбоям в организме. Патогенез, причины, клинические признаки такие же, как у взрослых, но есть некоторые особенности. Лечение дебюта и рецидива болезни всегда проводят в стационаре, учитывая не сформировавшийся иммунитет и склонность к развитию осложнений.

Особенности васкулита в детском возрасте:
- Элементы геморрагической сыпи склонны к слиянию в большие конгломераты даже при легкой и среднетяжелой форме болезни.
- Лихорадка (повышение температуры до 40 ℃).
- Ознобы и потливость.
- Высыпания возникают на пике температуры.
- Почечный синдром развивается на ранних этапах болезни, но обычно не приводит к развитию хронической почечной недостаточности.
- Спонтанное выздоровление.
- Благоприятный прогноз в большинстве клинических случаев при своевременной диагностике и терапии.
Дети подлежат диспансерному наблюдению у ревматолога. В первые полгода медицинский осмотр проводят ежемесячно, затем ― 1 раз в 6 месяцев. Снятие с диспансерного учета допустимо при стойкой ремиссии в течение 5 лет.
Это интересно!
Последние научные исследования доказали, что геморрагический васкулит развивается на фоне персистирования и обострения герпетической инфекции. Заражение болезнетворными бактериями или активация условно-патогенной флоры в организме на фоне снижения иммунитета повышает риск появления недуга.
Наиболее опасными в этом отношении считают вирус герпеса 4 (Эпштейн-Барра) и 6 типа. Патогены обладают тропностью (сродством) к сосудам микроциркуляторного русла. В результате происходит сбой в работе иммунной системы, которая синтезирует антитела для разрушения как вирионов, так и собственных тканей.
Заражение вирусами герпеса чаще происходит в детстве и широко распространено среди населения. Предупредить инфицирование трудно, а лечение не всегда целесообразно. Вирус пожизненно находиться в организме и может не проявлять своих патогенных свойств. Предупредить развитие васкулита на фоне герпетической инфекции поможет укрепление иммунитета, здоровый образ жизни, своевременная диагностика и лечение заболеваний.
Вопросы пациентов
Вопрос. К какому врачу обращаться?
Ответ. При дебюте васкулита необходимо записаться на консультацию к специалисту общей практики ― терапевту, семейному врачу, педиатру в зависимости от возраста больного. На первом приеме врач проведет опрос по жалобам, осмотр, направит на диагностическое обследование. При подозрении на геморрагический васкулит пациент получит направление на консультацию к ревматологу. При поражении внутренних органов для дифференциальной диагностики с другими патологиями может понадобиться осмотр гастроэнтеролога, нефролога, невропатолога, инфекциониста.
Вопрос. Можно ли делать прививки ребенку, который перенес васкулит?
Ответ. Пациенты любого возраста при развитии аутоиммунных заболеваний имеют отвод от прививок. Детей переводят на индивидуальный прививочный график. В первые 3 года ремиссии болезни вакцинацию разрешают по жизненным показаниям ослабленными сыворотками. После истечения этого срока прививки проводят по рекомендации лечащего врача в случае стойкой ремиссии или выздоровления.
Вопрос. Какой уход необходим за ребенком во время болезни?
Ответ. Соблюдение постельного режима, диетического питания, выполнение врачебных назначений обязательно. Необходимо учитывать повышенную хрупкость капилляров кожи, что приводит к появлению синяков. Ребенку следует подобрать свободную одежду и обувь, которые не давят на тело и не стесняют движений. Гигиену кожи проводят детским мылом без использования мочалки.
Профилактика
Для предупреждения геморрагического васкулита разработаны неспецифические меры. Первичная профилактика направлена на своевременное выявление и устранение неблагоприятных факторов, которые могут спровоцировать аутоиммунный конфликт в организме. В первую очередь это касается инфекций, нарушения правил вакцинации, бесконтрольного приема антибиотиков и других препаратов. Вторичная профилактика включает диспансерное наблюдение детей для снижения риска рецидива заболевания. Поддерживающие курсы лечения помогают держать васкулит под контролем. Специфическая профилактика не разработана.
Диспансерное наблюдение взрослых проводят у нефролога при развитии хронической формы гломерулонефрита и почечной недостаточности.
Прогноз
Легкая форма васкулита может заканчиваться спонтанным выздоровлением. Своевременная диагностика и терапия снижают риск развития осложнений. В 95% случаев прогноз благоприятный. Почечная форма может переходить в хроническую форму с редкими или частыми обострениями.
Неблагоприятный прогноз характерен для молниеносного течения заболевания. Летальный исход наступает вследствие осложнений, связанных с кровопотерей, перитонитом, геморрагическим инсультом, острой почечной недостаточностью.
Что надо запомнить
Геморрагический васкулит относится к группе системных аутоиммунных заболеваний, которые приводят к синтезу антител против собственных тканей организма. Вследствие этого возникает воспаление в сосудах малого калибра. Что нужно запомнить:
- Болезнь чаще встречается у детей с аллергическими реакциями на пищевые продукты, пыльцу растений, лекарственные средства.
- Всегда поражается кожа в виде геморрагической сыпи на разгибательных поверхностях ног.
- Изменения во внутренних органах способствуют развитию осложнений, некоторые из которых могут привести к летальному исходу (перитонит, острая почечная недостаточность).
- Основу лечения составляют препараты, растворяющие тромбы и улучшающие микроциркуляцию в тканях. Сбой иммунитета устраняют при помощи иммуносупрессоров.
- Дети нуждаются в диспансерном наблюдении для поддержания стойкой ремиссии.
- Больным противопоказаны прививки, вакцинацию проводят исключительно по жизненным показаниям.
- Прогноз благоприятный, за исключением молниеносной формы васкулита при возникновении осложнений.
Своевременная диагностика и терапия предупреждают развитие осложнений и прогрессирование заболевания. Выполнение рекомендаций врача и диспансерное наблюдение в большинстве случаев приводят к выздоровлению.
Геморрагический васкулит необходимо отличать от других форм болезни. Подробно об этом читайте в статье по ссылке.





