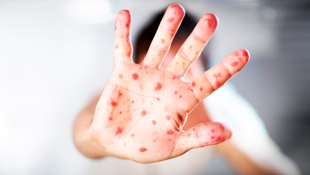
 Краснуха (германская корь, коревая краснуха) — острая инфекция с аэрозольным механизмом передачи и поражением верхних дыхательных путей, лихорадкой до 38 °С, мелкой розовой сыпью на спине, ягодицах и внешней стороне конечностей, увеличением заднешейных и затылочных лимфоузлов. Заболевание длится не более недели, 80% детей переносят инфекцию в легкой форме.
Краснуха (германская корь, коревая краснуха) — острая инфекция с аэрозольным механизмом передачи и поражением верхних дыхательных путей, лихорадкой до 38 °С, мелкой розовой сыпью на спине, ягодицах и внешней стороне конечностей, увеличением заднешейных и затылочных лимфоузлов. Заболевание длится не более недели, 80% детей переносят инфекцию в легкой форме.
Опасность краснухи заключается в агрессивном воздействии вируса на плод при инфицировании беременной женщины. Исключить заражение взрослых от детей возможно в условиях коллективного иммунитета, когда люди невосприимчивы к инфекции благодаря массовой вакцинации.
- Причина и механизм развития заболевания
- Врожденная краснуха — когда возникает
- Способ передачи вируса
- Формы и виды краснухи
- Первые признаки и основные симптомы
- Особенности краснухи у детей до года
- Как отличить краснуху от других заболеваний
- Осложнения и последствия
- Диагностика
- Лечение
- Медикаментозная терапия
- Народные средства
- Диета
- Профилактика — предупреждение заражения окружающих
- Прививки
- Это интересно!
- Вопрос-ответ
- Заключение
Причина и механизм развития заболевания
Возбудитель краснухи (Rubella virus) относится к семейству Togaviridae. Вирус состоит из молекулы РНК, окруженной белковой оболочкой и внешней липопротеидной мембраной. Гликопротеины Е1, Е2 и капсидный белок С реализуют патогенное действие вируса, облегчают проникновение в клетки человека и индуцируют образование антител (защитных клеток крови).
Возбудитель краснухи выживает при значениях рН 6,8-8, погибает при ультрафиолетовом облучении, высушивании. Инфекцию убивают дезинфектанты с содержанием эфира, формалина, хлороформа, слабых кислот и щелочей, 70% спирт. При нагревании до 70-100 °С вирус погибает за 5 минут. Возбудитель сохраняет инфекционные свойства при замораживании до 20-60 °С на протяжении нескольких лет, устойчив к оттаиваниям.
Вирус краснухи попадает на слизистую оболочку рта, носа и глотки ребенка, внедряется в подслизистый слой и мигрирует к ближайшим лимфатическим узлам. После размножения в лимфоидной ткани и легких возбудитель переходит в кровяное русло и распространяется по организму. Через 1-2 дня после появления вируса в крови иммунная система начинает вырабатывать нейтрализующие антитела.
Врожденная краснуха — когда возникает
Кроме кожи, лимфоузлов и клеток крови патоген губительно воздействует на эмбриональные ткани. Передача от матери происходит при повреждении сосудов плаценты и попадании вируса в кровеносную систему плода, на кожу и конъюнктиву через околоплодные воды или во время родов. Проникая в клетки эмбриона, вирусная РНК вмешивается в процессы синтеза белка, угнетает клеточное деление и нарушает нормальное построение тканей, вызывая гибель зародыша или пороки развития.
Таблица — Вероятность врожденной краснухи при заражении на разных сроках беременности
| Триместр | Риск инфицирования плода, % | Частота аномалий, % |
| I | 70-90 | 25-65 |
| II | 54 | 8-20 |
| III | 20-35 | 3,5 |
Чем меньше срок, на котором произошло заболевание беременной, тем выше риск врожденной патологии у детей. Кроме пороков развития, заражение женщины в положении краснухой приводит к спонтанным абортам (10-40%), мертворождениям (до 20%) и смерти ребенка на первом месяце жизни (10-25%). При инфицировании до 2 недель беременности, вероятнее всего, произойдет выкидыш из-за невозможности зародыша противостоять патогену.
У переболевших краснухой вирус может сохраняться в лимфатических узлах, поэтому не следует планировать беременность в течение 6-12 месяцев после выздоровления. До зачатия женщине необходимо оценить состояние противокраснушного иммунитета и при отсутствии антител пройти вакцинацию. Поскольку основу вакцинного штамма составляют живые вирусы, планировать беременность следует не ранее 6 месяцев после прививки.
Способ передачи вируса
Больной человек становится источником инфекции за неделю до первых симптомов краснухи и представляет опасность на протяжении 21 дня после появления высыпаний. Наиболее массивное выделение вируса происходит в течение 10-12 суток, заканчиваясь с исчезновением сыпи. Больные стертой, бессимптомной и атипичной формами опасны для окружающих 3-4 дня. Дети с врожденной краснухой могут выделять вирус до 2-2,5 лет.
Как передается инфекция:
- механизм передачи — аэрозольный, вирус распространяется воздушно-капельным путем во время разговора, кашля, чихания;
- наиболее опасный период — первые 5 суток после появления сыпи;
- для заражения необходимо длительное и тесное общение с заболевшим в связи со слабой выраженностью кашля и насморка;
- краснуха не передается через предметы и третьих лиц;
- ребенок может заразиться внутриутробно через плаценту от инфицированной матери.
Краснухой болеет только человек. Восприимчивость к инфекции наиболее высокая у непривитых детей 1-7 лет. Заболеваемость возрастает в декабре и держится до апреля, минимальное число случаев регистрируется летом. Дети, посещающие дошкольные организации, болеют в 1,5-5 раз чаще. Факторы риска возникновения вспышек — теснота общения, малая площадь помещений, несвоевременность проведения прививок.
Мальчики заболевают чаще, однако у девочек симптомы краснухи более выражены. После перенесенного заболевания остается стойкий длительный иммунитет. Дети до 6 месяцев невосприимчивы к инфекции благодаря антителам, полученным от матери. К году врожденная иммунная защита исчезает.
Формы и виды краснухи
В зависимости от механизма заражения краснуха бывает врожденной или приобретенной. По клиническим признакам выделяют типичное и атипичное течение заболевания (с изолированным поражением лимфоузлов или сыпью, стертая и бессимптомная формы). Вирус краснухи может выступать инициатором медленной инфекции с поражением центральной нервной системы и формированием подострого краснушного панэнцефалита.
По МКБ-10 заболеванию присвоен код В06. Группа включает варианты краснухи:
- с осложнениями — неврологическими (В06.0) и другими (В06.8):
- неосложненная (В06.9);
- врожденная (Р35.0).
Различают 3 степени тяжести краснухи. В структуре заболеваемости детей преобладает легкая или среднетяжелая формы с нормальной или субфебрильной температурой, слабой интоксикацией, непродолжительной сыпью, умеренным увеличением лимфоузлов. Тяжелую краснуху преимущественно отмечают у подростков и взрослых. Течение инфекции может быть гладким или сопровождаться осложнениями, присоединением вторичной бактериальной инфекции и обострением хронических заболеваний.
Первые признаки и основные симптомы
Инкубационный период длится 11-24 дня после заражения. Первые симптомы (продромальный период) напоминают простуду и длятся от нескольких часов до трех суток. У маленьких детей начальная стадия краснухи выражена слабо.
Первые признаки заболевания:
- Недомогание, слабость, высокая утомляемость, сонливость, снижение аппетита, головная и мышечная боль. Температура тела нормальная или повышена до 38 °С, держится 1-4 дня.
- Заложенность носа, першение в горле, редкий сухой кашель, конъюнктивит. При осмотре полости рта заметно покраснение слизистой оболочки, набухание миндалин, на мягком небе видны бледно-розовые пятнышки (симптом Форхгеймера).
- Затылочные и заднешейные лимфатические узлы увеличиваются до 1,5-2 см, заушные — до 1 см. При пальпации прощупываются плотные, подвижные, болезненные образования эластичной консистенции размером с горошину или фасоль.
- В редких случаях наблюдается боль в мелких суставах кистей рук, коленях.

При легком течении краснуха может начинаться с периода разгара и характерных высыпаний. У старших детей и подростков признаки заболевания проявляются сильнее, наблюдается увеличение всех групп лимфоузлов до 3 см.
Таблица — Характеристика сыпи при краснухе
| Критерии | Описание |
| Локализация | Сначала элементы появляются на лице, голове и за ушами, в течение суток распространяются на туловище и конечности. Наиболее выражена сыпь на внешней стороне рук и ног, локтях, коленях, спине, пояснице, попе. |
| Как выглядит | Пятна округлой или овальной формы размером 5-7 мм расположены на здоровой коже, в первые сутки красные, затем становятся бледно-розовыми. Высыпания не возвышаются над телом, исчезают при надавливании или растяжении. Иногда пятна достигают 10 мм в диаметре или уплотняются и приподнимаются над кожей (пятнисто-папулезная сыпь). |
| Особенности | Пятна при краснухе не появляются на ладонях и подошвах. Элементы возникают одномоментно, не склонны к слиянию. В отдельных случаях выявляют единичные точечные кровоизлияния темно-красного цвета (петехии). Зуд бывает редко, при аллергических реакциях. |
| Динамика | Высыпания сохраняются 2-4 дня и исчезают одновременно, не оставляя следов, шелушения и рубцов. |
Период выздоровления начинается после исчезновения сыпи и продолжается от 2 недель до месяца. Общее состояние ребенка улучшается, нормализуется температура тела, кожа приобретает обычный вид. Лимфатические узлы в течение 2-3 недель возвращаются к исходным размерам (5 мм) и становятся безболезненными.
Атипичные формы краснухи:
- Стертая — встречается у 25-30% детей, характеризуется легким насморком, покраснением и першением в горле, ненавязчивым кашлем без мокроты, сыпь отсутствует. Иногда единственный признак заболевания — умеренное увеличение лимфоузлов до 1 см (чаще затылочных) или высыпания, напоминающие крапивницу.
- Субклиническая (бессимптомная) — встречается в 4-5 раз чаще, чем типичная, протекает без температуры и высыпаний. Диагноз можно поставить только с помощью анализа крови на специфические антитела в очагах краснухи при установленном контакте с больным.
Особенности краснухи у детей до года
Приобретенная инфекция на первых 12 месяцах жизни встречается редко и протекает, как у старших детей. Основная причина заболевания в младенческом возрасте — внутриутробное заражение. Синдром врожденной краснухи выявляется у 15-25% детей, матери которых перенесли болезнь во время беременности.
Вирус вызывает хроническое воспаление органов, находящиеся в критических периодах развития на 3-12 неделе вынашивания — головной мозг, глаза, сердце, ухо. В большинстве случаев у детей имеются множественные нарушения функций органов и системные пороки развития нервной, сердечно-сосудистой, бронхолегочной, костно-суставной, мочеполовой, пищеварительной систем.
| Форма | Симптомы |
| Классическая | Триада Грегга: дефекты зрения, слуха и пороки сердца. Вирус вызывает незаращение боталлова протока или межжелудочковой перегородки, стеноз легочной артерии, реже наблюдается дефект аорты и межпредсердной перегородки, неправильное положение сосудов. Воздействие вируса на хрусталик и сетчатку глаза формирует катаракту, глаукому, помутнение роговицы, дефект глазных мышц и век, косоглазие. Часто встречается глухота, отсутствие слухового прохода, расстройство вестибулярного аппарата. |
| Расширенная | Наряду с классической триадой, развивается поражение головного мозга (микроцефалия, гидроцефалия), скелета с отсутствием зубных зачатков и деформацией костей, мочеполовые аномалии (двудолевые почки, двурогая матка), дефекты ЖКТ (сужение перехода желудка в 12-перстную кишку, зарастание желчных протоков). |
| С висцеральными симптомами | Тотальное поражение внутренних органов — энцефалит, гепатит с желтухой, анемия и тромбоцитопения, миокардит, пневмония, дефекты трубчатых костей с участками уплотнения и разрежения. Малыши имеют недостаточную массу тела и незаращение переднего родничка. Летальность составляет 30%. |
| Отсроченные проявления (через 4-6 месяцев после рождения) | У детей проявляется задержка роста, психологического и физического развития, частые пневмонии, хронический васкулит, сыпь, иммунодефицит. Летальность — 70%. |
| Поздние симптомы | Через несколько лет может развиваться сахарный диабет I типа, тиреоидит с гипотиреозом, ожирение, судорожный синдром, прогрессирующий краснушный панэнцефалит. |
| Субклиническая | Бессимптомное течение с выделением вируса. |
Сразу после родов детям с подозрением на врожденную краснуху проводят лабораторное обследование и при положительном результате устанавливают медицинское наблюдение до выздоровления. Ребенок считается здоровым после двух отрицательных результатов исследования на вирус с интервалом 2-4 недели. Иммунитет после перенесенной врожденной инфекции менее стойкий, чем от приобретенной краснухи, так как формируется в условиях незрелой иммунной системы плода.
Как отличить краснуху от других заболеваний
Несмотря на сходство проявлений, у каждой болезни есть особенности и характерные симптомы, сопровождающие сыпь. Своевременно распознать краснуху у детей важно не только для проведения адекватной терапии, но и для профилактики заражения окружающих, особенно беременных женщин и людей с неизвестным прививочным статусом.
Отличительные особенности заболеваний, с которыми можно перепутать краснуху:
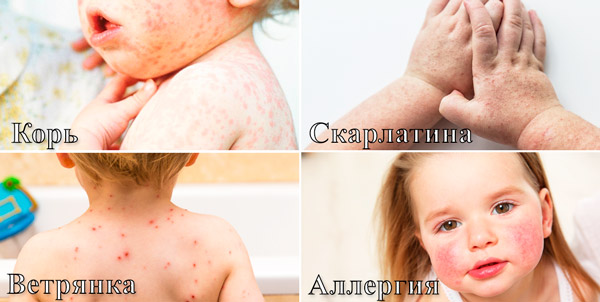
- Корь — сыпь склонна к слиянию, появляется поэтапно в течение 3 дней (лицо, туловище, конечности), оставляет пигментацию и шелушение в течение 1-2 недель. На слизистой оболочке рта заметны светлые уплотнения — пятна Бельского-Филатова-Коплика.
- Скарлатина — мелкоточечные высыпания расположены на теле и лице, исключая носогубный треугольник, сгущаются в складках кожи и на сгибах, могут сопровождаться кожными кровоизлияниями. После сыпи остается шелушение на шее, ушах, ладонях, пальцах рук и ног.
- Ветрянка — высыпания расположены равномерно по всему телу, в том числе на волосистой части головы, не склонны к слиянию. На коже одновременно присутствуют пятна, пузырьки, прыщики и корочки.
- Энтеровирусная инфекция — мелкие пятнышки или узелки расположены преимущественно на туловище, лице, реже на руках. Сыпь исчезает через несколько часов или суток без следов. Возможно появление пузырьков на кистях, стопах и во рту.
- Парвовирусная инфекция (пятая болезнь) — яркая красная сыпь на щеках склонна к слиянию, образует сеть или кружево. Через день пятна появляются на туловище и конечностях, сохраняются неделю, то краснеют, то бледнеют.
- Опоясывающий герпес — группы пузырьков, как при ветрянке, расположены на корпусе, ногах или лице по ходу нервных стволов. Высыпания сопровождается болью по ходу поражения кожи.
- Иерсиниоз — мелкоточечная, пятнисто-папулезная, похожая на крапивницу сыпь расположена преимущественно вокруг суставов, на кистях, стопах.
- Инфекционный мононуклеоз — кроме высыпаний и увеличения лимфоузлов до 3 см у детей развивается ангина, увеличивается печень и селезенка.
- Аллергия — сыпь проявляется в виде пятен, прыщей, крапивницы, сопровождается зудом, другие симптомы отсутствуют. Элементы появляются после контакта с потенциальным аллергеном — лекарственные средства, пищевые продукты, бытовая химия.
Ложной краснухой или внезапной экзантемой называют инфекцию, вызванную вирусом герпеса 6 типа. Заболевание встречается у детей от полугода до 3 лет, начинается с лихорадки до 39 °С, могут увеличиваться лимфоузлы на затылке. Насморк, кашель, конъюнктивит, высыпания на слизистых оболочках отсутствуют. После нормализации температуры через 3-4 дня появляется сыпь бледно-розового цвета размером 2-5 мм сначала на спине, ягодицах, затем на груди, животе, внешней стороне рук и ног. Лицо поражается редко. Через 2-3 дня заболевание проходит бесследно.
Осложнения и последствия
Независимо от тяжести и формы (типичная, атипичная) краснуха может приобрести осложненное течение в результате токсико-аллергического действия вируса на сосуды и ткани. Развитие осложнений можно заподозрить по резкому подъему температуры, сильной головной боли, рвоте, внезапному возбуждению или заторможенности, изменению характера сыпи, примеси крови в моче, кале или мокроте.
Осложнения краснухи у детей:
1. Краснушный энцефалит встречается с частотой 1:5000-7000. Симптомы появляются на 4-5 день высыпаний или в период выздоровления: судороги, непроизвольные движения, параличи, подергивание конечностей, нарушение сознания, угнетение дыхания и сердечной деятельности, психоз, кома. Возможно присоединение серозного менингита (воспаления мягкой мозговой оболочки). Летальность составляет 15-20%.
2. Тромбоцитопеническая пурпура возникает с частотой 1:3000 на 2-21 день после перенесенной краснухи, в среднем через неделю. У детей появляются мелкие точечные кровоизлияния (петехии) или крупные пятна неправильной формы (экхимозы), кровотечения из носа, десен, ЖКТ, почек. Количество тромбоцитов снижается до 10×10⁹/л. Из-за потери крови развивается анемия (снижение количества эритроцитов). При отсутствии лечения половина случаев переходит в хроническую форму.
3. Из-за присоединения бактериальной инфекции краснуха у детей может сопровождаться отитом, синуситом, бронхитом, пневмонией, нефритом.
4. Артрит — развивается в конце периода разгара, чаще встречается у девочек-подростков. Поражаются коленные и локтевые суставы, запястья и пальцы рук. Боль, покраснение, припухлость, отек держатся неделю и проходят бесследно.
Краснуха может протекать как медленная нейроинфекция в виде прогрессирующего краснушного панэнцефалита. Форма встречается редко, проявляется через 8-19 лет после врожденной или перенесенной в раннем детстве краснухи, чаще у мальчиков. Первые признаки — скованность движений, неустойчивая походка, снижение успеваемости в школе, нарушение речи и артикуляции, эпизодические судорожные припадки. В течение 1-2 лет развивается слабоумие, дискоординация движений, повышается общий мышечный тонус, замедляется речь, снижается зрение. Заболевание длится 2-3 года и заканчивается смертью.
Диагностика
Диагноз ставит педиатр или врач-инфекционист на основании эпидемиологических, клинических и лабораторных данных. Вероятность инфекции высока у непривитых детей, общавшихся с больным или вирусоносителем за 11-21 дней до появления симптомов заболевания. При осмотре в пользу краснухи говорит красно-розовая пятнистая сыпь при удовлетворительном общем состоянии, слабом насморке и кашле. Специфичный признак — увеличение лимфоузлов в затылочной области («краснушные рожки»).
Окончательный диагноз краснухи у детей ставят на основании лабораторных исследований:
- Серологический анализ крови методом ИФА (иммуноферментный анализ) или РТГА (реакция торможения гемагглютинации). Антитела класса IgM выявляются не ранее 5 дня после появления сыпи и сохраняются в течение 1-2 месяцев, свидетельствуют об острой краснухе. Специфические IgG появляются на 2-3 дня позже, диагностический критерий — нарастание уровня антител в 4 и более раза в двух пробах, взятых с интервалом 10-14 дней. Особенность IgG при острой краснухе — низкая авидность (слабая способность связываться с вирусом) в течение 2 месяцев после заболевания. У вакцинированных и переболевших выявляют высокоавидные антитела.
- Обнаружение вирусной РНК методом ПЦР (полимеразная цепная реакция). Если произошло заражение, вирус определяется в крови через неделю после контакта с больным, в носоглоточной слизи, моче и спинномозговой жидкости — не позднее 7-го дня после появления высыпаний.
- Вирусологический метод — культивирование возбудителя краснухи на клеточной питательной среде. Позволяет выявить вирус в первые 3 суток заболевания из носоглоточных смывов, лейкоцитов. Исследование продолжается 2-3 недели и требует сложных условий, поэтому в клинической практике применяется редко.
В общем анализе крови в период разгара краснухи отмечается уменьшение числа лейкоцитов и тромбоцитов, увеличение лимфоцитов и плазматических клеток. В случае развития бактериальных осложнений возрастает количество лейкоцитов и нейтрофилов, ускоряется СОЭ. Для оценки повреждения функций органов выполняют ЭКГ, УЗИ брюшной полости, коагулограмму при кровотечениях, рентген грудной клетки, электроэнцефалографию, КТ, МРТ, спинномозговую пункцию при наличии судорог и головной боли.
Диагноз врожденной краснухи ставят на основании обнаружения IgM у детей до 6 месяцев и низкоавидных IgG на втором полугодии жизни. У новорожденных от переболевших во время беременности матерей вирус можно обнаружить в носоглоточной слизи, моче, спинномозговой жидкости, крови.
Лечение
При тяжелой форме заболевания, наличии осложнений медицинская помощь детям оказывают в инфекционном стационаре. Легкую и среднетяжелую неосложненную краснуху лечат на дому при условии изоляции ребенка в отдельной комнате в течение 5 дней. Лечение направлено на устранение симптоматики и интоксикации, иммунокоррекцию, предупреждение развития осложнений. Противовирусные препараты не применяются.
Выбор методов и средств зависит от степени тяжести и клинической картины. В период разгара показан постельный режим до нормализации температуры и исчезновения сыпи. Помещение, где находится ребенок, необходимо регулярно проветривать и поддерживать температуру не выше 20 °С. Для скорейшего выздоровления детям важно получать достаточно свежего воздуха, поэтому при краснухе необходимо гулять с ребенком каждый день.
Медикаментозная терапия
С момента появления сыпи заболевание лечат в течение недели и ограничивают контакт со здоровыми людьми на 21 день. В детский сад и школу дети допускаются после нормализации температуры в течение 3 дней, исчезновения сыпи, насморка и кашля, при отрицательных лабораторных тестах и отсутствии осложнений. Рекомендуется принимать витаминно-минеральные комплексы на протяжении 1,5-2 месяцев после начала заболевания.
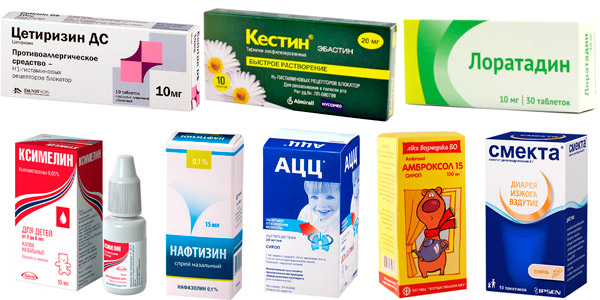
В домашних условиях используют группы препаратов:
- При повышении температуры выше 38,5 °С, артрите принимают Парацетамол, Ибупрофен в таблетках или ректальных свечах не более 3 дней. Аспирин в лечении краснухи у детей до 18 лет запрещен.
- При массивных отечных высыпаниях с зудом детям дают антигистаминные средства — Цетиризин, Эбастин, Лоратадин, Акривастин, Фенистил.
- Заложенность носа лечат Ксилометазолином, Нафазолином, Виброцилом.
- Кашель устраняют отхаркивающими и муколитическими средствами — Ацетилцистеином, Термопсолом, Амброксолом, Бромгексином, Мукосолом, Геделиксом.
- Интоксикацию снижают обильным питьем и адсорбирующими кишечными препаратами — Смектой, активированным углем, Энтеродезом, Полифепаном.
При тяжелой краснухе детям необходима дезинтоксикационная терапия в виде внутривенного капельного введения растворов натрия и калия хлорида, декстрозы, маннита. Развитие осложнений в виде энцефалита, тромбоцитопенической пурпуры требует назначения глюкокортикостероидов (Преднизолон, Дексаметазон, Метипред) в дозе 2-3 мг/кг курсом в 2-3 недели. Иммунокоррекцию проводят Интерфероном альфа, Меглюмина акридонацетатом, Тилороном.
Судорожный синдром устраняют внутримышечным или внутривенным введением Диазепама, натрия оксибутирата. При кровотечениях и геморрагическом синдроме назначают стимуляторы свертывания крови и ингибиторы фибринолиза — Этамзилат, Аминокапроновую кислоту. Бактериальные осложнения лечат антибиотиками с учетом чувствительности микрофлоры.
Народные средства
Чтобы поддержать защитные силы организма, в лечении краснухи у детей можно прибегнуть к фитотерапии после консультации с врачом. Иммунитет укрепляют настои и отвары трав с высоким содержанием антиоксидантов и витаминов, иммуномодулирующие растения. При обильной сыпи с отеком и зудом помогают наружные лекарственные примочки и ванны с успокаивающими и противовоспалительными свойствами.
Отхаркивающие и иммуностимулирующие травяные сборы:
- Смешать по 2 ч. л. корней алтея, солодки и девясила, прокипятить 10 минут в 250 мл воды, процедить. Отвар принимать в теплом виде по 1/4 стакана каждые 3 часа. Для улучшения вкуса в раствор можно добавить мед, варенье, сахар.
- Залить кипятком в термосе объемом 0,5 л смесь цветков клевера, почек березы, полыни, череды, тысячелистника, корней левзеи и одуванчика, листьев малины и настоять в течение 10 часов. Детям до 10 лет достаточно 0,5-1 ст. л., старшим — 2. Принимать 1/3 стакана 4 раза в день.
- Вместо чая для насыщения организма витамином С можно давать витаминные напитки, содержащие в равных количествах плоды шиповника, черной смородины или брусники.
При краснухе у детей можно использовать лечебные ванны с отварами трав. Успокаивающим и противовоспалительным действием обладают череда, ромашка, календула, чистотел, василек, мать-и-мачеха. Сырье из расчета 50 г на 10 л воды заливают 3 л кипятка и настаивают в течение 30 минут, затем добавляют в общую ванну температурой 37-38 °С. Длительность процедуры не должна превышать 15 минут. Для хорошего сна добавляют успокаивающие травы — валериану, крапиву, пустырник, мяту, шалфей.
Диета
В большинстве случаев краснуха у детей протекает без потери аппетита и не требует коррекции питания. В острый период применяют диету № 13 по Певзнеру с учетом пищевой аллергии, во время выздоровления — № 15. Объем и состав пищи должен соответствовать возрастным потребностям здоровых детей. Правильное питание способствует выведению токсинов и повышению защитных сил, а также обеспечивает щадящий режим для органов пищеварения.
| Возраст, лет | Белки, г/кг | Жиры, г | Углеводы, г | Калорийность, ккал |
| 1-3 | 4 | 50-60 | 160-190 | 1300-1500 |
| 4-7 | 3,5-4 | 65-75 | 230-250 | 1800-2200 |
| 8-10 | 3 | 75-80 | 300-350 | 2400-2700 |
| 11-18 | 2,5-2 | 85-95 | 370-400 | 2800-3100 |
| Комментарий | 65-80% белка должны быть животного происхождения. | 20-30% — растительные жиры (масло). | Предпочтение следует отдавать легкоусвояемым углеводам — фруктам, ягодам, сокам, молоку. | Соотношение белков жиров и углеводов до 11 лет должно быть 1:1:3, после — 1:1:4. |
Дневной рацион необходимо разделить на 5-6 приемов, чтобы не перегружать пищеварительный тракт. Пищу подают в теплом виде с температурой 15-65 °С. Способ кулинарной обработки — варка в воде или на пару. Жареные, запеченные, тушеные блюда во время болезни запрещены. В период выздоровления детям необходимо давать на 15-20% больше белковой пищи.
Особенности питания при краснухе:
- Отдавать предпочтение нежирному мелкорубленому мясу (телятина, цыпленок, индейка, кролик), рыбе, кисломолочным продуктам, подсушенному пшеничному хлебу, кашам на молоке (манная, рис, гречневая, геркулес), тушеным овощам (картофель, кабачки, свекла, тыква, морковь, цветная капуста), растительному маслу.
- Исключить баранину, свинину, утку, гуся, ветчину, бекон, колбасу, консервы, копченые и соленые блюда, бобовые, грибы, крепкие бульоны, щи, борщ, пряности, жирные соусы, ржаной хлеб, сдобное тесто, пирожные, шоколад.
- Из сладостей можно бисквитное печенье, сахар, мед, пастилу, мармелад, зефир, кисели, желе, муссы из фруктов, печеные яблоки.
- Обогащать пищу витаминами А, С, РР, группы В за счет фруктов (яблоки, груши, бананы, киви, виноград), свежевыжатых соков.
Во время болезни необходимо обеспечивать ребенка 1,5-2 литрами теплой жидкости в сутки для устранения интоксикации. Кроме воды, детям полезно давать компот, зеленый чай с лимоном, клюквенный, брусничный, облепиховый, черничный морс, настой шиповника, лепестков розы.
Профилактика — предупреждение заражения окружающих
Наиболее эффективный способ предотвратить краснуху — вакцинация. Заболевшего ребенка необходимо своевременно изолировать от здоровых детей и взрослых на дому или в стационаре. В детском саду карантин не устанавливается, однако в течение 3 недель с момента выявления больного в группу не принимают новых детей, не болевших краснухой и непривитых. Медработник каждый день осматривает лиц, контактировавших с заболевшим, чтобы своевременно отметить первые признаки инфекции.
По эпидемическим показаниям в течение 3 дней после контакта с больным краснухой проводится экстренная вакцинация не болевшим ранее, непривитым, привитым однократно или если нет сведений о прививках. Детям, не достигшим прививочного возраста или имеющим противопоказания к вакцинации, вводят нормальный человеческий иммуноглобулин не позднее 5 суток после контакта.
При лечении на дому необходимо соблюдать правила, препятствующие заражению членов семьи:
- выделить для ребенка отдельную комнату и исключить контакт со здоровыми детьми и беременными женщинами в течение 21 суток после появления сыпи;
- ежедневно проводить в комнате влажную уборку и проветривать помещение;
- обеспечить ребенка индивидуальной посудой, предметами быта, игрушками, полотенцем;
- одежду и постельное белье больного стирать отдельно.
Прививки
В соответствии с глобальным планом Всемирной организации здравоохранения (ВОЗ) по ликвидации кори и краснухи, в России была принята программа элиминации (искоренения) инфекций на 2011-2020 годы. В 2018 году Российская Федерация была признана свободной от краснухи — заболеваемость составила не более 1 на миллион жителей, случаи врожденной инфекции отсутствуют. Элиминация стала возможной благодаря охвату двумя дозами вакцины не менее 97% детей.
Иммунизация против краснухи проводится бесплатно в рамках национального календаря профилактических прививок одновременно с вакцинацией против эпидемического паротита и кори. Вакцина содержит живой ослабленный непатогенный вирус краснухи в составе комплексных препаратов (Приорикс, MMR-II, MR-VAX-2) или однокомпонентных (Рудивакс, Эрвевакс, Мерувакс).
Кому нужно прививаться:
- детям проводят вакцинацию в 12 месяцев и ревакцинацию в 6 лет;
- девочек прививают в 13-летнем возрасте для создания иммунитета на детородный период и профилактики врожденной краснухи;
- не болевшим девушкам и женщинам до 25 лет (включительно) при отсутствии сведений о прививках или незавершенном курсе вакцинации.
Иммунитет развивается через 15 дней после введения препарата у 99% детей и сохраняется в течение 20 лет. Вакцину вводят подкожно или внутримышечно годовалым детям в бедро, старшим в плечо, предварительно обработав место инъекции 70° этиловым спиртом. Доза для всех возрастов — 0,5 мл. После прививки вакцинный вирус может выделяться из носоглотки, однако заболевание невозможно и ребенок не является источником инфекции.
Вакцинация против кори, паротита и краснухи противопоказана при наличии острой инфекции или обострения хронического заболевания, гиперчувствительности к компонентам вакцины (неомицин, куриное яйцо, желатин). При иммунодефиците, ВИЧ-инфекции, тромбоцитопении прививка разрешена, если польза от вакцинации превышает возможный риск. При лечении иммунодепрессантами, получении лучевой или противотуберкулезной терапии вакцинацию проводят не ранее, чем через 12 месяцев после окончания курса.
Таблица — Реакции на прививку
| Частота, % | Побочный эффект |
| более 10 | Покраснение в месте инъекции, повышение температуры тела выше 37,5 °C. |
| 1-5 | Насморк, необильная кожная сыпь, увеличение затылочных и заднешейных лимфоузлов, болезненность и отек в месте укола, лихорадка более 39 °C, боль в суставах, слабость, недомогание. |
| менее 1 | Средний отит, анорексия, патологический плач, нервозность, бессонница, конъюнктивит, бронхит, кашель, увеличение околоушных слюнных желез, диарея, рвота. |
Побочные реакции на вакцину развиваются через 7-21 день после прививки, продолжаются от нескольких дней до 2 недель и проходят самостоятельно без специфического лечения. К редким осложнениям вакцинации (менее чем у одного ребенка из 1000000 привитых) относят анафилактический шок, фебрильные судороги, снижение числа тромбоцитов в крови, энцефалит, менингит. Тяжелые реакции обусловлены в основном коревым и паротитным компонентами. Однокомпонентные вакцины против краснухи переносятся легче.
Это интересно!
Сотрудники научно-производственного объединения «Микроген» разработали комбинированную прививку от кори, паротита и краснухи. Ранее в России противокраснушную вакцину выпускали только в составе монопрепаратов. Клинические испытания успешно завершены в 2018 году. Безопасность, способность вызывать специфический иммунитет и побочные эффекты российской вакцины Вактривир сравнили с бельгийским препаратом Приорикс.
Сначала были проведены испытания среди детей 6 лет. 100 кандидатов были разделены на 2 группы по 50 человек. Вакцины вводились однократно в дозе 0,5 мл подкожно в область плеча. Второй этап проводился в аналогичных по численности группах годовалых детей. Наблюдение продолжалось 42 дня после инъекции. Оценивалась степень выраженности реакции на вакцину и показатели приобретенного иммунитета. Количество антител определяли методом ИФА до введения препарата и через месяц после вакцинации.
По результатам исследования поствакцинальные реакции у детей после Вактривира наблюдались в 4-6%, Приорикса — 6-8%. Побочные эффекты были слабыми, осложнения не зарегистрированы ни в одном случае. Защитный уровень антител против краснухи наблюдался у 97-100% детей при применении обеих вакцин. Исследования показали, что Вактривир обладает низкой реактогенностью, высоким профилем безопасности и иммуногенности и сопоставим по эффективности с Приориксом.
Вопрос-ответ
Вопрос: Можно ли заболеть краснухой повторно или после прививки?
Ответ: У 1-2% детей после плановой вакцинации иммунитет не формируется или остается на недостаточном уровне. При тесном контакте с больным и плохих санитарно-бытовых условиях возможны заболевания привитых. Краснуха у вакцинированных протекает в легкой форме и без осложнений. После перенесенного заболевания формируется пожизненный стойкий иммунитет. Крайне редко возможны случаи повторного заболевания с бессимптомным течением.
Вопрос: Можно ли купаться при краснухе?
Ответ: В условиях поражения вирусом местный иммунитет падает — поврежденная кожа становится склонной к инфицированию и нагноению. В результате купания кожные покровы очищаются от пота, отмерших клеток и внешних загрязнений. Ежедневные лечебные ванны с добавлением трав помогут устранить зуд, воспаление и успокоят ребенка перед сном. Купать детей можно при отсутствии лихорадки выше 37,5 °C, в противном случае следует принять душ или обтереть тело влажным полотенцем (Подробнее о водных процедурах при температуре читайте здесь).
Вопрос: Как подготовить ребенка к прививке против кори, паротита, краснухи?
Ответ: Перед процедурой здоровым детям измеряют температуру тела (в возрасте до года нормальные показатели могут достигать 37,2 °C). Прививку выполняют не ранее 1 месяца после окончания острого заболевания или обострения. Если ребенок склонен к аллергии, рекомендуется за день до инъекции начать принимать антигистаминные препараты. Чтобы предупредить осложнения, необходимо определить противопоказания и провести врачебное обследование, предварительно обратившись к педиатру.
Вопрос: Может ли переболевший инфекцией в детстве мужчина иметь детей?
Ответ: Риск бесплодия возникает, если заболевание осложнилось орхитом — воспалением яичек. Поражение половых органов при краснухе у детей встречается редко. Осложнение опасно для подростков — вирус может нарушить естественный процесс формирования сперматозоидов. Бесплодие возможно только при тяжелом течении орхита и несвоевременном лечении краснухи у мальчиков старше 5 лет. Воспаление яичек можно заподозрить по увеличению, отеку и покраснению мошонки, болезненным ощущениям, отдающим в ноги или спину.
Вопрос: Что делать при контакте беременной с больным?
Ответ: В очаге краснушной инфекции женщинам проводят серологический анализ крови на наличие антител. Если в двух обследованиях с интервалом в 10-14 дней выявлены IgG в количестве более 25 МЕ/мл и отсутствуют IgM, риск заражения плода исключается. Если антитела не обнаружены, следует исключить контакт с больным и повторить анализ еще 2 раза с интервалом в 2 недели. Отрицательный результат после третьего исследования говорит об отсутствии инфекции, но восприимчивости к краснухе. Прививку выполняют после окончания грудного вскармливания. Если при первом, повторном и третьем исследовании выявлены IgM, возникает риск врожденной инфекции и показано прерывание беременности.
Заключение
Краснуха у детей протекает как воздушно-капельная инфекция с умеренной лихорадкой, пятнистой красно-розовой сыпью и увеличением затылочных лимфоузлов. В большинстве случаев болезнь длится не более недели, проходит в легкой форме или бессимптомно. Возможные осложнения — энцефалит, менингит, тромбоцитопения, артрит.
Краснуху диагностируют на основании характерной клинической картины, эпидемиологических (контакт с больным) и лабораторных (положительный тест на вирус и специфические антитела) данных. Важно изолировать заболевшего от здоровых непривитых детей и беременных женщин в течение 21 дня со дня начала заболевания. Терапию проводят на дому симптоматическими средствами, диетой и режимом. Тяжелые формы лечат в инфекционном стационаре.
Если краснухой переболела беременная женщина, у ребенка возникает риск развития врожденной инфекции с сочетанным поражением органов, зачастую несовместимых с жизнью. Такие дети являются источником инфекции с момента рождения на протяжении 1-2 лет — вирус обнаруживают в крови, моче, мокроте, спинномозговой жидкости.
В 2019 году ВОЗ признала Россию свободной от краснухи — в стране регистрируются единичные случаи заболевания (в основном завозные) и отсутствует врожденная инфекция. Эпидемиологическое благополучие стало возможным благодаря охвату прививками 97% населения своевременной вакцинации согласно национальному календарю.
Другой похожей на краснуху детской инфекцией является ветрянка. Всегда необходимо дифференцировать эти две патологии, так как терапия и прогноз во многом отличаются. Все о первых симптомах, отличительные черты, методы диагностики и лечение ветряной оспы у детей читайте в статье по ссылке здесь.