 Спайки в малом тазу являются одной из самых частых причин бесплодия у женщин, особенно с большим гинекологическим анамнезом. Это заболевание связано с разрастанием соединительной ткани в этой области, что ухудшает питание и кровоток в половых органах, а значит и нормальную функцию гениталий. К развитию этой патологии предрасполагают различные заболевания женской половой системы и других органов малого таза. Болезнь протекает с различными осложнениями, но чаще всего выявляется по невозможности женщины забеременеть или выносить ребенка.
Спайки в малом тазу являются одной из самых частых причин бесплодия у женщин, особенно с большим гинекологическим анамнезом. Это заболевание связано с разрастанием соединительной ткани в этой области, что ухудшает питание и кровоток в половых органах, а значит и нормальную функцию гениталий. К развитию этой патологии предрасполагают различные заболевания женской половой системы и других органов малого таза. Болезнь протекает с различными осложнениями, но чаще всего выявляется по невозможности женщины забеременеть или выносить ребенка.
Что это такое
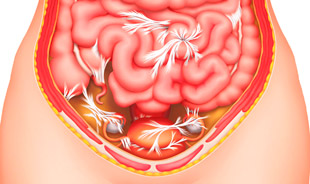
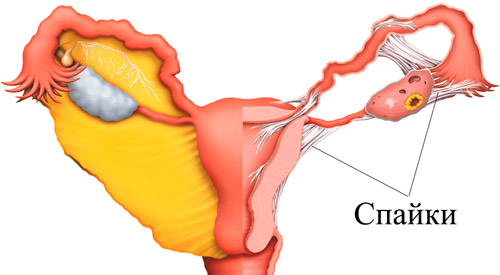
Спайки представляют собой тяжи соединительной ткани, которая состоит из коллагеновых и эластиновых волокон и промежуточного вещества. Такие образования формируются в полостях организма вследствие воспаления, травм или генетической предрасположенности к повышенному синтезу соединительных волокон.
Спайки «перекидываются» с одного органа на другой в произвольном характере и вызывают смещение органов, нарушение их кровотока при ущемлении сосудов или прорастании в их стенку. Часто развиваются сдавления и ущемления анатомических образований, а со временем фиксация их в неправильном положении. Такие изменения приводят к невозможности нормального функционирования внутренних органов, постепенно процесс приобретает необратимое течение.
Механизм образования: что в норме и как в патологии
В брюшной полости и малом тазу все стенки выстланы брюшиной. Она представляет собой 2 листка серозной оболочки: париетальная выстилает полости, а висцеральная покрывает органы. В малом тазу половые органы покрыты брюшиной частично, а кишечник и мочевой пузырь окутаны висцеральным листком с трех сторон.
Брюшина выполняет множество функций, одна из которых — защита от повреждений. При травме или воспалении лимфоциты и лейкоциты этой оболочки устремляются в очаг, там развивается воспаление, а особые клетки-фибробласты начинают активный синтез коллагена и эластина для закрытия дефектов и отграничения воспаленного очага.
При постоянной стимуляции этого процесса, а также в случае сбоев регенерации синтез данных элементов выходит за пределы нормы, и между органами образуются спайки — тяжи из волокон, которые сформированы под влиянием патологического воспаления и травмы.
Причины
Все причины развития такого заболевания можно разделить на экзогенные и эндогенные. Последние связаны с особенностями организма и его реакции, а также развитием воспалительных и онкологических заболеваний в малом тазу. К таким факторам относят:
- аднексит, сальпингоофорит, эндометрит;
- эндометриоз;
- аденомиоз;
- генетическую предрасположенность к повышенному образованию коллаген и эластина;
- системные соединительнотканные заболевания и аутоиммунные патологии, предрасполагающие к избытку синтеза данных соединений (склеродермия, дерматомиозит, ревматическая болезнь, системная красная волчанка, васкулиты);
- внематочную беременность, апоплексия яичника, перекрут ножки кисты или некроз и разрыв кисты- приводят к развитию перитонита или абсцесса;
- эндометриоз, особенно экстрагенитальный в области малого таза;
- нагноительные процессы в этой анатомической области (распад опухоли, абсцедирование, некроз, инфаркт органов);
- кровотечения в малый таз (маточные, кишечные, из сосудистых органных сплетений, геморроидально расширенных вен).
Среди экзогенных выделяют травматические и операционные. Травматические связаны с повреждением брюшной стенки вследствие тупых травм, проникающих ранений, а также травм во время операций. Инструментальные диагностические манипуляции также могут вызвать травму внутренних органов вследствие прокола, разрыва или кровотечения. Излитие крови в полость является фактором высокого риска образования спаечных соединений, поскольку кровь является хорошей питательной средой для данного процесса и содержит много белка.
Хирургические обусловлены оперативными вмешательствами на органах малого таза: открытыми операциями, а также лапаротомическими способами. Часто спайками осложняются абортивные вмешательства, удаление кист, диагностическое и лечебное выскабливание, миомэктомия, операции на трубах, после кесарева сечения, после удаления матки.
Отдельной группой предрасполагающих заболеваний выделяют инфекционные процессы: уреаплазмоз, хламидиоз, гонорея и другие. Инфекции длительное время протекают без выраженных симптомов и диагностируются поздно, что приводит к запущенным изменениям внутренних органов, в том числе спаечной болезни.
В большинстве случаев на развитие спаечной болезни влияют несколько факторов в анамнезе: воспалительные патологии, травмы, инфекции. Повышают риск беспорядочные незащищенные половые связи, несвоевременное обращение к врачу (отсутствие профилактических осмотров), несоблюдение личной и интимной гигиены, вредные привычки, постоянные стрессы и переохлаждение, использование гормональных препаратов без показаний, гиподинамия и нарушения послеоперационного режима и приема лекарств.
Классификация
Спаечная болезнь классифицируется по степени тяжести и стадии, а также варианту течения. По стадии выделяют:
- первая: спайки располагаются между половыми органами (маткой, трубами или яичниками) и занимают менее половины площади органов, соединительнотканные образования не препятствуют кровотоку и перемещению яйцеклетки при овуляции, клиническая картина зачастую отсутствует;
- вторая: спайки затрагивают соседние органы и занимают около половины площади, гениталии находятся в состоянии незначительной ишемии, однако фиброзные соединения плотно врастают в трубы и яичники и нарушают овуляцию и оплодотворение, сопровождается начальными признаками половой дисфункции;
- третья: спайки прорастают в соседние органы, вызывая нарушение их функции (мочевой пузырь, кишечник), яичники и матка находятся в состоянии ишемии, начинаются склеротические процессы внутри органов, фаллопиевы трубы полностью или частично зарастают фиброзной тканью, овуляция и перемещение яйцеклетки невозможны, яркая клиника.
По течению процесс делится на:
- острый: признаки непроходимости и ишемии внутренних органов вплоть до инфаркта, чаще всего обнаруживается при смещении, инфаркте или сдавлении внутренних органов плотными тяжами или перемещенными органами (перекрут кисты, яичника);
- подострый: течение характеризуется чередованием периодов ремиссии и обострения, в последнем случае симптомы провоцируются воспалительным процессом или смещением органов;
- хронический: клинические признаки присутствуют постоянно, более характерно для второй и третьей стадии процесса, периодов полного отсутствия симптомов не наблюдается.
Симптомы
Спайки проявляются:
1. Болью: локализуется в нижней части живота, при второй стадии беспокоит умеренно. Ухудшение наблюдается после переохлаждения, инфекции. Воспаления. Полового акта или активного перемещения из-за сдавления органов. Боль тянущего и ноющего характера, купируется спазмолитиками и противовоспалительными, но с течением времени хуже поддается лечению, зависит от положения тела.
2. Нарушением менструальной функции: болезненные, нерегулярные месячные, отсутствие менструаций или увеличение их длительности из-за гормонального дисбаланса.
3. Бесплодием – зачастую первый признак, на который обращают внимание женщины.
4. Поражением соседних органов: учащенное или болезненное мочеиспускание, боли при дефекации, кровь в стуле, нарушения стула (диарея сменяется запором и наоборот), метеоризм.
Осложнения
Спаечная болезнь всегда протекает с осложнениями при хроническом и длительном течении:
- бесплодие;
- онкологические новообразования;
- эктопическая беременность;
- ишемический колит;
- недержание мочи;
- невынашивание;
- острые хирургические патологии при ущемлении или нарушении кровотока в органах: апоплексия яичника, кишечная непроходимость, перекрут ножки яичника или кисты, разрыв сосуда вследствие аррозии и кровотечение в малый таз.
Риск осложнений повышается с течением времени и отсутствием лечения, увеличивают шансы на неблагоприятный исход: повторные операции, переохлаждение и инфекции, хроническое воспаление, декомпенсация соматических заболеваний, патологии других эндокринных органов (в особенности сахарный диабет, гипо- и гипертиреоз, гиперпаратиреоз).
Диагностика
Наиболее достоверным методом диагностики спаечного процесса является ультразвуковое исследование. На УЗИ малого таза спайки хорошо видны в виде эхо-сигналов между внутренними органами. Они, как правило, гомогенные и имеют плотную структуру, смещаются вместе с соединяющимися образованиями. Для более точной визуализации делают МРТ органов малого таза, где послойно можно увидеть направление и расположения фиброзных тяжей.
В рамках диагностики состояния репродуктивной системы проводят метросальпингографию. Рентгеноконтрастный способ позволяет уточнить проходимость маточных труб и стадию процесса.
Для оценки состояния полости матки проводят гистероскопию, но это исследование является второстепенным, поскольку при повреждении поверхности может инициироваться спаечный процесс.
Степень нарушения гормональной функции диагностируют по уровню гормонов крови в зависимости от стадии цикла, наиболее важными показателями являются эстрадиол, этинилэстрадиол и прогестерон.
В случае обнаружения признаков инфекции необходимо взять мазок из влагалища и уретры и сделать посев, а также определить антибиотикочувствительность возбудителей. Для выявления инфекций, передающихся половым путем, используют серологические анализы крови: выявление антител и ДНК или РНК патогена.
Хирургический способ
Одним из вариантов как диагностики, так и лечения является эндоскопическое исследование. Пациентку вводят в общий наркоз, а на передней брюшной стенке делают несколько проколов, через которые вводят инструменты-эндоскопы. В брюшную полость нагнетают газ для лучшего обзора и расправления органов.
Эндоскопия позволяет визуализировать спаечные соединения и разъединить их при помощи коагуляции. Иногда это бывает невозможно, поэтому процедура остается диагностической.
Вторым вариантом является лапаротомия, при которой уже наверняка можно удалить фиброзные соединения и наложения на гениталиях, кишечнике или мочевом пузыре. Эта операция является более сложной, но в ряде случаев и более результативной.
Лечение
Консервативное включает подавление воспаления и инфекции и симптоматическую терапию. Для уменьшения воспаления прибегают к нестероидным противовоспалительным средствам курсом на 7-14 дней: Нимесулид, Ибупрофен, Кетопрофен, Эторикоксиб. Препараты вводят парентерально первые три дня, а затем переходят на прием внутрь. Для защиты слизистой желудка показан прием Омепразола или другого ингибитора протонной помпы в течение 2 -3 недель. При обострении язвенной болезни, высоком давлении, кровотечениях, а также декомпенсации печени и почек НПВС принимать нельзя.
Для устранения инфекции используют антибиотики. До результатов посева назначают антибиотики широкого спектра: защищенные пенициллины, цефалоспорины, макролиды. В гинекологии наиболее часто применяются цефалоспорины и фторхинолоны: Цефтриаксон, Моксифлоксацин, Ципрофлоксацин. При подозрении на анаэробов используют Метронидазол, которые также действует и на простейших. При уреаплазмозе и хламидиозе используют Доксициклин. Курс антибиотиков составляет 10-14 дней. Во время лечения следует принимать пробиотики для поддержания кишечника: через 2 часа после приема антибиотика Бифиформ, Линекс, Бион-3 и другие.
Уменьшению болей способствуют такие группы медикаментов:
- спазмолитики (Но-шпа, Дротаверин, Бускопан, Папаверин, Платифиллин);
- анальгетики (Анальгин, Парацетамол, Кетанов, Кеторол);
- прокинетики (Итоприд);
- клизмы;
- средства против метеоризма (активированный уголь, Смекта, Полисорб, ферментные препараты).
Для нормализации выделительной функции иногда назначают растительные препараты: Канефрон, Уролесан и другие.
В терапии гинекологических патологий ключевое место занимает гормональная терапия. Используют комбинированные препараты эстрогена (эстрадиол, этинилэстрадиол) и гестагенов (норгестрел, дезогестрел и другие). Лекарства назначают в непрерывном или циклическом режиме, начиная с небольших доз.
Для устранения спаек предусмотрены специфические ферменты, которые расщепляют белки. Используют препараты Лонгидазу, Лидазу, Трипсин, Террилитин ректально в виде свечей и внутримышечно курсами 1-2 недели. Также можно использовать ферменты для физиотерапии.
Физиотерапия
Хорошим эффектом обладает грязелечение и аппликации с парафином. Для уменьшения спаек показан фонофорез и электрофорез с противовоспалительными и ферментными средствами. Спайки хорошо рассасываются при таком лечении на первой и даже второй стадии процесса. Общеукрепляющим эффектом обладает УВЧ-терапия, диатермия, ионофорез.
Хирургическое лечение
В случае неэффективности указанных методик и распространенности процесса прибегают к операции: разрушению спаек различными физическими методами. У больных спаечной болезнью операцию проводят по следующим принципам:
- разрезы делают широкими;
- проводят профилактику высыхания брюшины (обработка растворами);
- полноценно останавливают кровотечение;
- полностью удаляют кровь и все сгустки;
- для наложения швов используют полимеры;
- не используют сухие составы антибиотиков и антисептиков.
Большую популярность получило разделение спаек такими методами как:
- лазерным лучом;
- электроножом;
- аквадиссекцией — напором воды под давлением.
Эти способы являются менее травматичными, за исключением давления воды, и позволяют избежать рецидива заболевания.
В хирургическом подходе к лечению спаек большую роль играет послеоперационный период. Пациентки должны строго соблюдать ограничения по двигательному режиму, принимать все назначенные препараты, избегать намокания швов и перегрузки послеоперационной раны.
Для улучшения заживления показан прием поливитаминных комплексов с содержанием витаминов А, Д, Е и никотиновой кислоты. Также проводят противовоспалительную и антибактериальную терапию. В условиях стационара показано дезинтоксикационное лечение растворами Реамберина, Реополиглюкина, Полиглюкина.
Можно ли забеременеть
При наличии спаек в малом тазу первой степени беременность и вынашивание возможны даже без лечения. Вторая стадия требует лечения до планирования беременности. А при третьей успех деторождения маловероятен из-за необратимых изменений во внутренних органах.
Выводы
- Спайки в малом тазу появляются после воспалительно-инфекционных и травматических повреждений органов малого таза. Фиброзные тяжи возникают в условиях нарушения нормальной регенерации и приводят к деформации и нарушению кровотока во внутренних органах.
- Болезнь имеет несколько стадий и вариантов течения, но первые симптомы часто замечают в разгар заболевания, когда требуется агрессивное хирургическое вмешательство.
- В случае небольшой стадии процесса возможно применение консервативных методов для уменьшения спайкообразования и воспаления в брюшине, также используют ферментные препараты и активное физиотерапевтическое лечение. В случае неудачи прибегают к хирургическому разделению спаек. Для предотвращения рецидива следует строго соблюдать послеоперационные рекомендации.