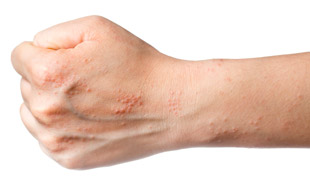
Дерматит — воспаление верхних слоев кожи, возникающее при воздействии различных провоцирующих факторов. В зависимости от природы существует несколько форм заболевания: простая и аллергическая, которые отличаются причинами возникновения и проявлениями. Осложнения патологии могут представлять большую опасность как для здоровья, так и для жизни пациента, поэтому важен подбор правильной схемы лечения.
- Общие сведения
- Причины возникновения
- Классификация
- Аллергический
- Атопический
- Контактный
- Себорейный
- Пероральный
- Варикозный
- Ушной
- Инфекционный
- Грибковый
- Нервный
- Осложнения
- Как диагностировать дерматит
- Дифференциальная диагностика
- Лечение
- Основные препараты
- Эмоленты
- Народные методы
- Питание при дерматите
- Это интересно! Новые разработки в лечении дерматита
- Вопросы от пациентов
- Заключение
Общие сведения
Дерматит — одна из самых частых патологий среди взрослых, проявляющаяся покраснением кожи и разнообразными высыпаниями (пятна, угри, прыщи и прочие). Кроме сыпи, отмечается кожный зуд, жжение, болезненные ощущения и общие реакции (слабость, апатия, снижение аппетита).
В зависимости от происхождения выделяют несколько видов болезни, каждый из которых характеризуется определенной клинической картиной и требует индивидуального подхода к лечению. В большинстве своем разновидности дерматита не опасны, однако при неправильной терапии высыпание может перейти в обширное воспаление и осложниться бактериальной инфекцией.
Именно поэтому при появлении первых признаков кожной патологии важно как можно скорее обратиться к дерматовенерологу для установления правильного диагноза и подбора терапии.
В международной классификации болезней (МКБ-10) дерматит входит в раздел «Заболевания кожи и подкожной клетчатки», шифруется кодом L20-L30.
Причины возникновения
Отдельные виды дерматологической патологии могут возникнуть по разным причинам, однако существуют общие факторы риска.
Наиболее важным из них является генетическая предрасположенность. По статистике, если оба родителя болеют дерматитом, вероятность рождения ребенка с такой же патологией составляет более 95%. Если кожным заболеванием страдает только мать или отец, риск развития болезни у ребенка приближается к 55%.
Еще один фактор — приобретенная предрасположенность. В этом случае речь идет о пациентах без отягощенного семейного анамнеза (оба родителя и ближайшие родственники здоровы), перенесших атопический дерматит в детстве.
Факторами риска, которые повышают вероятность развития болезни, являются:
- Ослабленный иммунитет — врожденные и приобретенные иммунодефициты, прием кортикостероидов, цитостатиков, химиотерапия.
- Заболевания внутренних органов — поражение желудочно-кишечного тракта, печени, эндокринные патологии.
- Длительное воздействие неблагоприятных факторов окружающей среды — ультрафиолетовое излучение, чрезмерно низкая или высокая температура воздуха, засушливый климат.
- Сопутствующие кожные патологии, например, псориаз.
- Профессиональные факторы — у парикмахеров, косметологов, мастеров маникюра, работающим с дезинфицирующими растворами, контактирующим с моющими средствами (посудомойки и уборщицы).
- Различные неблагоприятные воздействия — эндогенные токсины, пищевые аллергены, пыльца цветов, компоненты бытовой химии и лекарственных средств.

Часто возникновение и обострение дерматита у взрослых провоцируется стрессовыми состояниями. Избыточное психоэмоциональное перенапряжение может привести к появлению нейродермита или обострению уже имеющейся +болезни.
Классификация
Существуют две основные формы дерматита. Острая протекает в три стадии: эритематозная (повышается приток крови к коже, возникает ее гиперемия, отечность), везикулезная (появляются пузырьки, которые затем вскрываются с образованием корочек, эрозий), некротическая (отмечается отмирание участков эпидермиса, формирование шрамов). Больной испытывает боль и сильный зуд кожи.
Хроническая форма обусловлена продолжительным контактом со слабым раздражителем. При этом возникает переполнение и застой крови в капиллярах, утолщение и ороговение эпидермиса. В дальнейшем образуются трещины, эрозии, возможна атрофия.
К основным видам дерматита относятся атопический, аллергический, простой, контактный и себорейный. Выделяют травматические (потертости, опрелости), лучевые (возникающие под воздействием солнечного или ионизирующего излучения), термические (ожоги, обморожения), электрические и химические формы патологии.
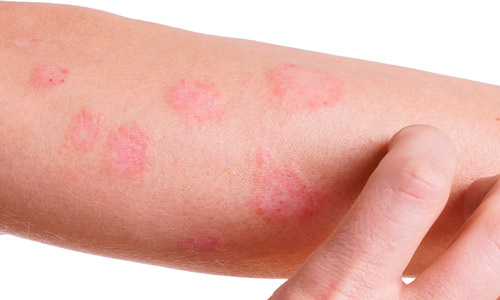
Аллергический
Основной причиной появления патологии является повышенная чувствительность кожи к воздействию аллергенов. Для развития дерматита необходимо, чтобы произошла сенсибилизация (формирование повышенной индивидуальной чувствительности к определенному веществу).
Симптомы болезни проявляются не сразу, а только при повторном контакте с аллергеном, когда организм уже выработал специфические антитела для защиты.
Различают контактный аллергический дерматит, симптомы которого появляются при непосредственном взаимодействии провоцирующего вещества с кожей, и бесконтактный. В последнем случае клиника заболевания формируется от домашней пыли, пыльцы растений, шерсти животных или продуктов питания (пищевой дерматит).
Аллергический дерматит характеризуется сильным зудом, покраснением, возникновением на коже сыпи в виде мелких узелков или пузырьков, заполненных прозрачной жидкостью.
Воспаление может возникать на любом участке тела. При расчесывании или случайном травмировании везикулы вскрываются с формированием язвочек и эрозий. У большинства больных, помимо кожных проявлений, наблюдается заложенность носа, насморк, слезотечение, конъюнктивит и другие признаки гиперчувствительности.
При длительно не проходящей хронической форме болезни кожные покровы больного уплотняются, на них возникает шелушение, раздражение, трещины.
Атопический
Заболевание носит генетический характер и передается по наследству от больного родителя — к ребенку. В большинстве случаев сочетается с бронхиальной астмой, крапивницей, экземой, поллинозом (сезонным ринитом), конъюнктивитом. Причиной возникновения является врожденная повышенная чувствительность к пищевым или контактным раздражителям.
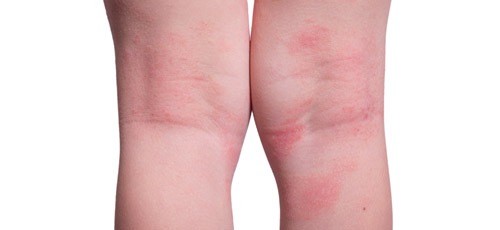
Излюбленная локализация указанной формы болезни — кожные складки (локтевые и подколенные сгибы, подмышечные впадины, область под ягодицами), на лице в области глаз, на лбу, шее. Реже воспаление может возникать на кистях, плечах, стопахи голенях, на теле.
Типичными проявлениями атопического дерматита у взрослых являются сухость, сильный зуд, покраснение кожи, возникновение шелушащихся папул и бляшек. При несвоевременном или неправильном лечении эпидермис начинает утолщаться, на нем образуются пузырьки. Через время они самопроизвольно (или при расчесывании) вскрываются, образуя мокнущие участки и грубые корки.
Атопический дерматит, называемый экземой, может представлять опасность для здоровья, а в некоторых случаях и для жизни больного. Острая форма патологии быстро переходит в хроническую, осложняется бактериальными инфекциями.
Нестерпимый зуд, жжение кожи и эстетический дискомфорт часто становятся причиной депрессии, которая значительно ухудшает качество жизни и может привести к суициду.
Контактный
По механизму развития во многом похож на аллергическую форму болезни и отличается тем, что возникает только при непосредственном контакте кожи с раздражителем (необязательно аллергеном).
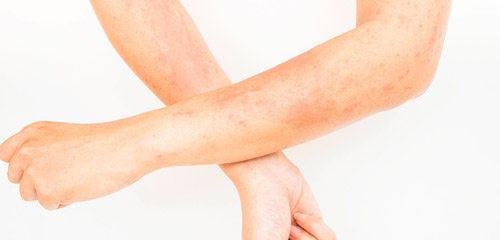
К контактным дерматитам относятся реакции на химические вещества, солнечное (фотодерматит) и ионизирующее излучение (лучевой дерматит), механические факторы (трение, сдавление элементами одежды). Чаще всего возникает на руках, кистях, лице.
Симптомами контактного дерматита являются:
- локализованное (ограниченное местом воздействия провоцирующего фактора) покраснение кожи;
- легкий или средней интенсивности зуд кожных покровов;
- незначительное шелушение, сухость.
Контактный дерматит — наиболее благоприятная форма в плане диагностики и лечения. Как только воздействие провоцирующего фактора заканчивается, симптомы самостоятельно уменьшаются. Но если не устранить раздражитель, игнорировать симптомы, зуд усиливается, в местах покраснения кожи появляются пузырьки, эрозии, что грозит развитием вторичных гнойно-воспалительных поражений.
Себорейный
Дерматологическое заболевание, которое возникает у подростков и взрослых при нарушении секреции или состава кожного сала. Происходит это при неправильной гигиене (возникает перианальный дерматит), эндокринных заболеваниях (нарушении стандартного соотношения половых гормонов), чрезмерной потливости кожи (гипергидроз, физические нагрузки, жаркий климат), при приеме определенных лекарственных средств (кортикостероиды).
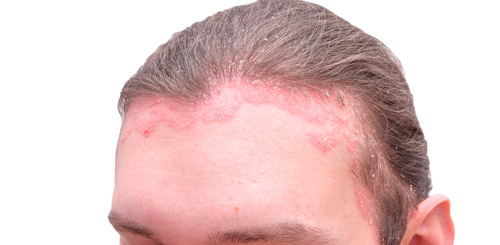
Еще одной причиной себорейного дерматита является избыточная активность грибка малассезия, который питается жирными кислотами, входящими в состав кожного сала. Микроорганизм является одной из составляющих микрофлоры здорового человека и при обычных условиях никак не проявляет себя. При повышенной работе сальных желез или сгущении из секрета грибок начинает активно размножаться, что отражается на состоянии кожи.
Характерные признаки себорейного дерматита:
- легкая гиперемия эпидермиса;
- сухие и жирные чешуйки (перхоть);
- зуд, чувство жжения;
- образование округлых или овальных бляшек.
Себорея возникает на тех участках тела, где расположено наибольшее количество сальных желез — волосистая область головы, брови, подбородок, щеки, верхняя часть спины, грудь, паховая область. В запущенных случаях, при несвоевременном или неправильном лечении заболевание может осложниться гнойным или грибковым воспалением, перейти в эритродермию (диффузное воспаление кожи).
Пероральный
Возникает преимущественно у детей и у взрослых мужчин старше 30 лет. Провокаторами патологии выступают гигиенические средства (лосьоны, пенки для бритья, крем, мыло, тоник), применение некоторых лекарственных препаратов (ингаляционные кортикостероиды при лечении бронхиальной астмы, хронической обструктивной болезни легких).
Проявляется пероральный дерматит сухостью, покраснением, раздражением и шелушением кожи, легким зудом в уголках или вокруг рта, могут формироваться трещинки. Обычно пероральный дерматит проходит самостоятельно при прекращении воздействия провоцирующего фактора.
Варикозный
Локальное воспаление на ногах, встречающееся у людей с варикозной болезнью. Главной причиной патологии является затрудненный венозный отток, который приводит к нарушению трофики подкожной клетчатки и кожи.
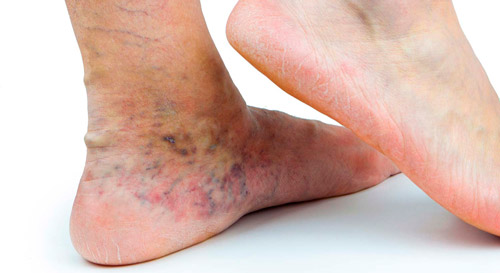
На развитие заболевания влияют:
- Трофические язвы. Дерматит часто возникает вокруг эрозий, его развитию способствуют гиперчувствительность к местным препаратам от варикоза, мацерация (размягчение) эпидермиса под марлевыми повязками.
- Травмы (в том числе и полученные при хирургических вмешательствах). Венозный застой и отеки ухудшают местные защитные свойства эпидермиса, ускоряют сенсибилизацию и развитие воспалительного процесса.
- Микробная экзема. Связана с повышением чувствительности организма к микробным антигенам (стафилококкам, стрептококкам, грибкам).
- Глубокие тромбозы. Частота венозного дерматита возрастает среди пациентов, перенесших тромбофлебиты, тромбозы глубоких вен нижних конечностей.
Факторами риска являются женский пол, повышенная масса тела и ожирение, наследственная предрасположенность, гиподинамия (у офисных сотрудников); работа, связанная с длительным стоянием на ногах (парикмахеры, продавцы, хирурги).
Заболевание обычно поражает кожу нижней трети голени, в области стопы, икроножной мышцы. Вначале появляется отек, коричневая пигментация, становятся заметными расширенные, деформированные вены, возникает сухость кожи и жжение.
Интенсивный зуд приводит к расчесыванию, повреждению эпидермиса, возникновению мокнущих участков. Затем появляются бляшки, пузырьки, чешуйки и корки.
Отсутствие лечения грозит серьезными бактериальными (вплоть до гангрены) и тромбоэмболическими осложнениями.
Ушной
Один из наиболее частых видов дерматита среди взрослых. Среди причин его развития врачи выделяют раздражение кожи наружного слухового прохода (повреждение ватными палочками, ногтями и другими предметами, используемыми для чистки), травмы ушей, грибковые патологии, частое использование наушников, слуховых аппаратов.
Симптомами являются: интенсивный зуд в ухе, ощущение инородного тела; появление сухих корочек; шелушение, покраснение кожи мочек и за ушами; снижение остроты слуха.
Выделяется аллергический дерматит ушей. Возникает у лиц с аномальной реакцией на продукты питания, косметику, пыльцу некоторых растений.
Инфекционный
Воспаление локализуется не только в поверхностных, но и в глубоких слоях кожи. Возникает после перенесенных вирусных болезней, сопровождающихся сыпью (ветряная оспа, опоясывающий лишай, корь, краснуха). Инфекционная форма болезни связана с инфицированием стрептококком, стафилококком и грибками в послеоперационном периоде или при ранениях.
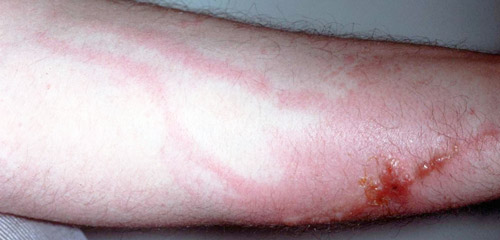
Стафилококковый дерматит развивается быстро, характеризуется покраснением и раздражением кожи, появлением красных зудящих узелков. За несколько дней заболевание переходит в пиодермию — появление везикул (пузырьков) в устьях волосяных фолликулов, сальных и потовых желез. Элементы сыпи небольшие, имеют форму конуса или полушария, заполнены желтым или зеленым гнойным содержимым.
Часто болезнь развивается на фоне другого дерматологического заболевания, при сахарном диабете, патологиях кишечника, гиповитаминозе. Вызывает инфекционный дерматит золотистый стафилококк, который входит в состав нормальной микрофлоры кожи (но в небольшом количестве).
Грибковый
Кандидозный дерматит — кожная патология, связанная с проникновением и активным размножением в организме грибков рода кандида (см. подробнее «Кандидоз»). Обычно болезнь поражает грудных младенцев и связана с продолжительным контактом с памперсами, синтетическими пеленками.
У взрослых грибковый дерматит является атипичным и возникает при сниженном иммунитете, частом и бесконтрольном приеме антибиотиков.
Течение заболевания сопровождается выраженными клиническими проявлениями: покраснение складок кожи, половых органов, ягодиц, живота, груди; появление мелких розовых и красных прыщиков, эрозий; неприятные ощущения, зуд кожи в местах воспаления.
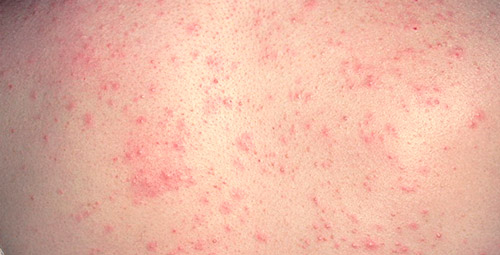
При отсутствии лечения грибковое поражение кожи переходит в хроническую форму, а при слабом иммунитете может осложниться генерализованной инфекцией с тяжелым поражением внутренних органов.
Нервный
Главной причиной развития выступают стресс, чрезмерное эмоциональное напряжение, то есть нервный дерматит относится к психосоматике. К факторам риска относятся воспалительные процессы в организме, нарушение функции ЖКТ, патологии иммунной системы, интоксикации (в том числе и злоупотребление алкоголем), наследственная предрасположенность.
На фоне нервного напряжения возникает узелковая или пузырьковая сыпь, сильный зуд и жжение, покраснение кожи в виде пятен. При расчесывании в области высыпаний усиливается гиперемия, появляются эрозии, трещины, корочки. В случае хронической формы болезни значительно страдает общее состояние пациента — отмечается повышенная утомляемость, слабость, апатия, бессонница, снижается аппетит.
Осложнения
Дерматит, хотя и доставляет массу неприятных симптомов, является не тяжелым заболеванием. Опасность представляют осложнения.
Наиболее грозными последствиями атопической и аллергической форм заболевания являются:
- Генерализованная крапивница. Поражение кожи с сильным зудом и характерными высыпаниями, напоминающими ожог крапивой.
- Отек Квинке. Острая реакция, которая сопровождается отечностью подкожной клетчатки шеи и лица, одышкой, чувством нехватки воздуха, удушьем.
- Анафилактический шок. Угрожающее жизни состояние, проявляющееся потерей сознания, бледностью, резким падением артериального давления, угнетением кровообращения внутренних органов (желудочно-кишечного тракта, печени, почек). На его фоне может произойти остановка сердечной деятельности.
Распространенными осложнениями любой из форм дерматита являются механические повреждения кожных покровов из-за интенсивного расчесывания, присоединение вторичных грибковых и бактериальных (пиодермия, стрептодермия, фурункулез, абсцессы) инфекций.
Сильный зуд и эстетические изменения кожных покровов могут привести к снижению настроения, апатии, депрессии. На фоне стресса из-за обострения заболевания могут возникать рецидивы хронических патологий внутренних органов, например, гастрита и язвенной болезни желудка.
Как диагностировать дерматит
Диагностированием дерматита и подбором лечения занимается дерматовенеролог. При этом важно не только идентифицировать болезнь, но и определить ее вид, отделить аллергическую форму от простой.
С этой целью специалист тщательно собирает анамнез заболевания: после чего началось и как протекало воспаление кожи, были ли схожие проявления ранее, наличие сопутствующих аллергопатологий (бронхиальная астма, поллиноз). Важным диагностическим критерием выступает семейный анамнез (присутствие признаков гиперчувствительности у одного или обоих родителей).
Для определения аллергической природы заболевания проводятся накожные и скарификационные пробы, позволяющие выявить вещество-раздражитель. Применяется анализ крови на иммуноглобулины (IgE).
При подозрении на бактериальную или микотическую (грибковую) природу патологии проводится соскоб кожи с дальнейшей микроскопией, которая позволяет обнаружить возбудителя инфекции.
Возможно выполнение бактериологического (микологического) исследования, когда полученный биоматериал высевается на специальные питательные среды. Это позволяет с высокой точностью идентифицировать патогенный микроорганизм, ставший причиной воспаления, и определить его чувствительность к лекарственным препаратам.
В тяжелых случаях (например, при хроническом воспалении) врач может назначить биопсию участка кожи с дальнейшим гистологическим исследованием.
Общий анализ крови при дерматите малоинформативен. Однако по увеличенному числу лейкоцитов и повышению количества эозинофилов можно заподозрить аллергическую форму болезни.
Биохимический анализ крови используется для выявления сопутствующих заболеваний внутренних органов, для оценки функции печени перед началом системного лечения. С этой же целью проводятся УЗИ, ФЭГДС, рентгенография.
Дифференциальная диагностика
Важно отличать дерматит у взрослых от других форм поражения кожных покровов, а также различные виды заболевания между собой.
Таблица — Дифференциальная диагностика дерматита
| Диагностические критерии | Атопический дерматит | Себорейная форма | Контактный дерматит | Ихтиоз | Псориаз |
| Характерные признаки | Хроническое течение с эпизодами обострения и ремиссии. Характеризуется выраженным зудом и сухостью кожи. Имеется связь с аллергенами | Покраснение кожи, наличие мелких сероватых чешуек, усиление зуда при потоотделении | Возникает в местах контакта с одеждой (ремешки, рукава, воротник), украшениями (браслеты, ремешок часов, колье), при контакте с бытовой химией. Симптомы исчезают при прекращении воздействия аллергена | Нарушение кератинизации – сухость кожи, шелушение, усиление кожного рисунка, зуд и жжение, ощущение стянутости | Характерна псориатическая триада: стеариновое пятно, «кровянистая роса», терминальная пленка |
| Расположение | Сгибательные и разгибательные поверхности конечностей, лицо, волосистая часть головы. | Лицо, волосистая часть головы, область подмышек, верхняя половина туловища, пах. | Любой участок кожи. | По всему телу, не локализуется в местах кожных складок, внутренних поверхностях предплечий, бедер | Область над суставами, крестец, волосистая часть головы |
| Поражение кожи | Эритема (покраснение), отек кожи, папулы | Кожа жирная на ощупь, присутствуют себорейные чешуйки, шелушение, в местах кожных складок – трещины | Гиперемия (покраснение) кожи, сухость, шелушение, гиперпигментация | Фолликулярный гиперкератоз | Красно-розовые папулы, бляшки с серебристыми чешуйками |
| Возраст | Любой, в большинстве случаев начинается в детстве | Чаще у подростков, мужчин среднего возраста. | Любой | Впервые выявляется у детей, встречается у подростков, взрослых | Любой, первые симптомы чаще диагностируются у детей и подростков |
| Семейный анамнез | Отягощен по атопическим заболеваниям (астма, поллиноз) | Не отягощен. | Возможно наличие аллергических заболеваний у ближайших родственников | Отягощен по ихтиозу и другим заболеваниям с нарушением кератинизации | Отягощен по псориазу |
| Данные исследований | Повышение уровня специфических антител (IgE). | Уровень иммуноглобулинов в норме. Может определяться чрезмерная активность грибков малассезия | Определяются антитела к раздражающему веществу, положительные аллергопробы | Уровень иммуноглобулина класса Е в норме | Специфические изменения при биопсии кожи, уровень иммуноглобулинов в норме |
Лечение
Терапия дерматита консервативная, бывает общей и местной. При неосложненной острой форме заболевания применяются в основном местнодействующие препараты. В случае осложнений и при хроническом течении патологии в дополнение к кремам используются системные лекарственные средства. Гомеопатия и народные методы могут быть только дополнением к основной терапии.
Основные препараты
С целью купирования симптомов атопического, аллергического и контактного дерматитов применяются гормональные мази, обладающие выраженным противовоспалительным, противозудным и антигистаминным действием.

В зависимости от силы действия и проникновения, средства разделяют на группы:
- Слабые препараты. К ним относятся гидрокортизоновая мазь, Деперзолон. Средства медленно проникают в верхние слои эпидермиса, обладают недолговременным эффектом. Показаны при легких формах заболевания.
- Топические стероиды умеренной силы действия (Афлодерм, Дезоксиметазон, Лоринден, Цинакорт). Обладают более продолжительным действием, способны справиться с воспалительными поражениями кожи средней степени.
- Сильнодействующие средства. В эту группу входят Адвантан, Белодерм, Целестодерм. Препараты способны быстро купировать неприятные симптомы дерматита, однако не подходят для долговременного использования из-за возможных побочных эффектов.
Выделяют комбинированные средства, которые, помимо гормонального компонента, включают в себя антисептик, противомикробное/противогрибковое действующее вещество. Наиболее популярными являются Дипросалик, содержащий гормон бетаметазон, салициловую кислоту, второй препарат — Тридерм, состоящий из бетаметазона, антибиотика гентамицина и антимикотика клотримазола. Препараты позволяют быстро справиться с симптомами бактериального и грибкового дерматита, предотвращают осложнения.
При непереносимости глюкокортикостероидов или при недостаточном эффекте от них, а также при необходимости длительно применять препарат в области лица может быть назначен Элидел на основе пимекролинуса. Это один из последних и очень эффективных препаратов.
Также при неэффективности местной терапии, при хроническом течении болезни могут использоваться негормональные средства — системные антигистаминные средства в форме таблеток.
Лекарственные препараты 1 поколения (Супрастин, Тавегил) хорошо справляются с симптомами аллергического и контактного дерматита, однако вызывают сонливость, поэтому их применение ограничено для людей, чья работа требует повышенной концентрации внимания.
Препараты 2 поколения (Лоратадин, Кетотифен, Цетиризин) и новые антигистаминные средства (Ксизал, Эриус, Телфаст) лишены указанных побочных эффектов. Кроме того, некоторые из них можно применять для лечения дерматита у беременных женщин.
При варикозной форме болезни с целью заживления трофических язв, назначаются местные (гепариновая мазь, Лиотон) и системные (Детралекс, Флебодиа) венотоники, антисептики (Мирамистин, Циндол, Эплан) и антибактериальные мази. Больным с расширением вен нижних конечностей показано ношение компрессионного трикотажа.
При инфекционном дерматите (стафилококковый, стрептококковый) и при присоединении бактериальных осложнений используются мази с антибиотиками: Левомеколь, Тетрациклин, Клиндамицин, Гентамицин, Мирамистин. Для лечения грибковой формы воспаления применяется Клотримазол, Ламизил.
В зависимости от сопутствующих патологий внутренних органов, применяются антациды (Альмагель, Маалокс), ингибиторы протонной помпы (препараты, снижающие кислотность желудочного сока — Омепразол, Нольпаза, Проксиум), ферменты (Мезим, Креон), гепатопротекторы (Эссенциале, Гепа-Мерц, Карсил), витамины, сорбенты (например, Энтеросгель). Обязательно проводится лечение сахарного диабета (если он диагностирован).

Эмоленты
Атопический и другие формы дерматита часто сопровождаются сухостью кожных покровов, что в совокупности с выраженным зудом и расчесыванием приводит к трещинам, эрозиям, язвочкам, вторичным инфекциям. Для того чтобы избежать осложнений, большое внимание следует уделять увлажнению кожи. С этой целью используются кремы-эмоленты, заживляющие (например, Пантенол).
Таблица — Наиболее распространенные средства
| Препарат, форма выпуска | Состав | Действие | Способ применения | Противопоказания, побочные эффекты |
| Эмолиум, крем | Масло макадамии, карите, парафин, гиалуронат натрия, мочевина, триглицериды | Противовоспалительный эффект, устраняет раздражение, увлажняет кожу, ускоряет регенерацию | Наносить плотным слоем на предварительно очищенную кожу 2 раза в сутки. В течение часа после нанесения не мыться | При длительном использовании возможны зуд, жжение, появление признаков индивидуальной непереносимости |
| Топикрем, эмульсия с дозатором | Минеральное масло, пчелиный воск, парафин, изолинон, вспомогательные компоненты | Проявляет регенерирующие, стимулирующие, противовоспалительные свойства | Наносить тонким слоем не втирая. После нанесения смыть в течение 5-8 минут, после чего промокнуть кожу полотенцем. | Может вызвать зуд, жжение, противопоказан при гиперчувствительности, ранах, травмах кожных покровов |
| Ойлатум, крем | Жидкий, белый мягкий парафин, вспомогательные увлажняющие компоненты | Создает на поверхности кожи пленку, благодаря чему удерживает жидкость и увлажняет эпидермис | Наносить на предварительно очищенную и подсушенную кожу массажными движениями, 2-4 раза в день. | Не имеет противопоказаний и побочных эффектов |
| Скин Актив, крем | Витамины А, РР, Е, жирные кислоты, масло из оливок, авокадо, гиалуроновая кислота. | Увлажняет, способствует восстановлению кожных покровов, препятствует образованию трещинок | Наносить крем необходимо тонким слоем 1-2 раза в сутки, не смывать. Сразу после нанесения нельзя умываться пока не произойдет полное впитывание крема. | Возможна повышенная индивидуальная чувствительность к компонентам средства |
Народные методы
Тем, кого интересует терапия дерматита в домашних условиях, важно знать, что полностью избавиться от болезни с помощью нетрадиционного лечения не получится. Народные средства способны только немного улучшить самочувствие, в некоторых случаях они ускоряют процесс выздоровления.
Хорошо зарекомендовали себя лечебные ванны. После них уменьшается зуд, проходит покраснение и воспаление, кожа становится чистой и увлажненной. Для того чтобы получить стойкий эффект, нужно выполнить не менее 10 процедур с длительностью 15-20 минут. Хороший результат отмечается после использования отваров ромашки, череды, коры дуба, березовых почек, календулы. Для проведения лечебной процедуры 2 столовых ложки сухого сырья следует прокипятить в 200 мл воды, полученный отвар процедить и вылить в ванную.
С проявлениями контактного дерматита успешно помогает справиться заживляющая мазь. Для ее приготовления следует смешать в равных пропорциях сок алоэ и жидкий мед. Полученный состав можно хранить в холодильнике в стеклянной таре на протяжении 3 суток. Для лечения дерматита средство следует наносить на ночь тонким слоем на пораженные участки, утром – смыть. Медовая мазь помогает смягчить воспаленную кожу, заживляет мелкие эрозии и язвочки, уменьшает зуд.
Хороший результат при лечении в домашних условиях показывают настои трав для приема внутрь. Наиболее благотворно на состояние кожи влияют одуванчик, ромашка, мелисса, крапива. Их можно заваривать как в смеси, так и по отдельности из расчета 1 столовая ложка сухого сырья на стакан кипятка. Пить по 100 мл два раза в день.
При себорейном дерматите кожи головы полезно мыть волосы смесью обычного шампуня с соком лопуха и жидким медом. Можно сделать кефирно-яичную маску и ополаскивания ромашкой.
Чтобы самостоятельно купировать сильный зуд при дерматите, можно протирать воспаленные участки кожи ватным тампоном, смоченным в содовом растворе. Для приготовления состава следует растворить 1 чайную ложку пищевой соды в стакане теплой кипяченой воды.
С осторожностью следует применять домашние рецепты при атопии и аллергическом дерматите. Многие самостоятельно приготовленные средства содержат в своем составе натуральные компоненты, которые могут выступать в роли раздражающих веществ, что усугубит течение болезни. Перед применением любого метода важно проконсультироваться с лечащим врачом.
Питание при дерматите
При диагностированном дерматите, в особенности при его аллергической или атопической форме, важно полностью исключить влияние аллергена и соблюдать диетические рекомендации.
Прежде всего, нужно запомнить, какие продукты относятся к гипоаллергенным, их можно включать в меню без ограничений:
- нежирная рыба, телятина, мясо птицы, приготовленные на пару, отварные или запеченные;
- каши (гречневая, овсяная, рисовая, перловая), макаронные изделия, картофель;
- огурцы, кабачки, капуста;
- нежирный творог, кисломолочные продукты;
- некрепкий чай, компот из сухофруктов;
- галетное печенье («Зоологическое», «Мария»).

Следует исключить из рациона непереносимые продукты и максимально ограничить потенциальные аллергены:
- полуфабрикаты, копчености, маринады, консервы;
- бобовые, красные овощи (помидор, болгарский перец);
- шоколад, кофе, какао, алкоголь;
- цитрусовые, красные ягоды.
Строгое соблюдение диеты необходимо при обострении. В период ремиссии кожного заболевания наиболее важно исключить только продукты, провоцирующие атипичную реакцию.
Это интересно! Новые разработки в лечении дерматита
В настоящее время продолжаются исследования нового препарата для лечения тяжелой формы атопического дерматита у взрослых – Упацитиниба. Лекарственное средство избирательно угнетает янус киназу (фермент, принимающий участие в патологической реакции организма в ответ на раздражитель).
В результате испытаний было отмечено снижение интенсивности зуда и жжения кожи уже на первой неделе лечения; уменьшение количества используемых топических стероидов (гормональных мазей) и противозудных препаратов; снижение воспаления кожи начиная со второй недели приема; хорошая переносимость лечения.
По состоянию на 2019 год продолжаются исследования эффективности безопасности Упацитиниба по сравнению со стандартным лечением. При положительных результатах данное средство будет включено в стандарты лечения лиц с тяжелым течением дерматита.
Вопросы от пациентов
Вопрос: Можно ли вылечиться от аллергического дерматита?
Ответ: Для полного излечения от аллергического заболевания можно пройти курс аллергенспецифической иммунотерапии (АСИТ), целью которой является постепенное «приучение» организма к провоцирующему веществу.
Вопрос: У меня обострение дерматита, а на следующей неделе корпоратив, можно ли пить алкоголь?
Ответ: При обострении кожного заболевания любые спиртные напитки лучше исключить, поскольку их употребление может ухудшить самочувствие и отсрочить выздоровление.
Вопрос: Можно ли длительно пользоваться гормональными мазями?
Ответ: Данные препараты относятся к местнодействующим, небольшое их количество может всасываться через кровь и вызывать системные эффекты (повышение глюкозы крови и артериального давления, отеки). Возможно раздражение и атрофия кожи. Средняя продолжительность использования гормональных мазей составляет 14 дней, однако она может быть увеличена по показаниям врача.
Вопрос: Разрешено ли купаться при грибковом поражении кожи?
Ответ: Принимать душ можно, однако от ванной лучше воздержаться, так как чрезмерное распаривание кожи может еще больше усугубить неприятные симптомы. Во время мытья следует заменить привычное мыло и гели для душа на моющие средства с антимикотическими компонентами (Низорал, Дермазол).
Заключение
Дерматит у взрослых — полиэтиологическое заболевание, которое может быть спровоцировано повышенной индивидуальной чувствительностью к аллергенам или контактом с раздражающими веществами.
При появлении признаков воспаления кожи нужно обратиться к врачу для постановки диагноза и подбора эффективного лечения. Для того чтобы избежать обострений дерматита, следует максимально ограничить контакт с провоцирующими веществами и придерживаться гипоаллергенного питания. По рекомендации врача можно пройти курс аллергенспецифической терапии (АСИТ).
С целью профилактики рецидивов дерматита и его осложнений, связанных с присоединением вторичной бактериальной флоры, важно выполнять правильный уход за кожей и постоянно ее увлажнять с помощью эмолентов.






Спасибо за статью!Вот мне Тетрадерм дерматолог выписал,мазал 3 дня и всё прошло,он дополнительно еще с декспантенолом.Теперь всегда в аптечке таскаем.